출처: Amaral, E., & Norcini, J. (2023). Quality assurance in health professions education: role of accreditation and licensure. Medical Education, 57(1), 40-48.
https://asmepublications.onlinelibrary.wiley.com/doi/abs/10.1111/medu.14880
1 소개
전 세계적으로 의사 부족 현상이 장기화되면서 지난 50년 동안 의학교육에 극적인 변화가 있었습니다. 세계 의과대학 디렉토리(WDMS)1에 따르면 1965년 901개였던 의과대학 수는 현재 3323개로 세 배 이상 증가했습니다. 인도, 브라질, 미국 등 10개국이 의과대학의 약 절반을 차지하고 있으며, 이들 국가는 규모 면에서 세계 선두를 달리고 있습니다.2 국내 졸업생 수를 늘리지 않은 국가들은 해외 의대 졸업생 수를 늘려 의사 부족을 해결하고 있습니다.3
이러한 광범위한 성장과 국가 간 의사 이동에 내재된 어려움으로 인해 품질 보증에 문제가 발생할 수밖에 없습니다. 이 백서에서는 의료기관, 프로그램 및 졸업생의 질 보장 및 질 향상을 위한 전략으로서 인가, 인정, 면허, 등록 및 인증accreditation, recognition, licensure, registration and certification의 개념을 설명함으로써 의료 시스템의 질 보장에서 인가 및 면허의 역할에 대해 살펴봅니다. 이를 통해 이러한 관행의 효과에 대한 증거를 비판적으로 종합하고, 품질 보증(특정 기준이 충족되고 있는지 확인)과 품질 개선(긍정적인 변화를 촉진) 사이의 긴장 관계를 탐구하며, 향후 연구 방향을 제시합니다. 먼저 이 주제를 중요하게 만든 몇 가지 변화에 대한 추가적인 배경 지식을 제공합니다.
충분한 수의 의사를 정의하는 데 대한 합의는 달성하기 어렵지만, 세계보건기구(WHO)의 지속가능개발목표(SDG)4에서는 의료진 부족의 기준을 인구 10만 명당 의사, 간호사, 조산사 445명으로 정의하고 있습니다. 2020년 브라질의 342개 의과대학은 35,622명의 정원을 새로 배정하여 인구 10만 명당 평균 10.4명의 졸업생을 배출했으며, 이는 프랑스(9.5명), 칠레(8.8명), 미국(7.8명), 캐나다(7.7명)보다 높은 비율입니다. 이러한 최근의 증가에도 불구하고 이전 데이터에 따르면 브라질 전국 평균은 인구 10만 명당 238명으로 지리적 불균형이 심각했으며, 주요 도시는 1000명 이상, 농촌 지역은 10만 명당 37명으로 나타났습니다.5
데이터는 또한 브라질의 공립과 사립, 비영리 의대와 영리 의대 간의 균형이 크게 변화했음을 보여줍니다. 1965년에는 82%가 공립(대부분 학비가 무료)이었으나 2015년에는 43%로 감소했습니다. 2020년 미국에서는 155개 의과대학 중 87개교가 등록금을 받는 비영리 공립 의과대학이었습니다.2, 6 플렉스너 보고서 이후 미국에서 영리 학교는 금지되었지만 현재는 인가를 받을 수 있습니다.7, 8 공립과 사립 학교 간의 수익 비교를 보면 정부 지원의 기여도가 작고 비슷한 것으로 나타났습니다.2
미국 시민권자가 해외에서 의학 학위를 취득할 수 있는 기회도 영리 의과대학의 발전에 힘입어 증가했으며, 이러한 학교의 국제 졸업생이 현재 인력의 상당 부분을 차지하고 있기 때문에 의학 교육의 질에 대한 인식이 더욱 높아졌습니다.9 보다 구체적으로, 미국에서 대학원 교육을 받기 위해 인증된 후보자one quarter of the candidates certified to take postgraduate training in the United States 중 1/4이 카리브해 연안 국가 학교를 졸업한 미국 시민권자입니다.10 브라질에서는 2011년에 시작된 면허 과정을 이수한 국제 의학 졸업생의 대부분이 라틴 아메리카 국경 국가 출신 브라질인입니다.11
WDMS에 등재된 3323개의 의과대학 중 상황적 요인에 따라 교육 모델, 커리큘럼 설계, 학업 기간, 임상 교육 및 감독을 위한 자원과 시설에 큰 차이가 있다는 것은 말할 필요도 없습니다.12 이는 교육 프로그램의 필수 요소이자 졸업생의 역량을 결정하는 중요한 요인입니다. 따라서 환자, 의대생과 그 가족, 기타 이해관계자 및 지역사회는 교육 프로그램과 졸업생의 수준이 충분하다는 확신을 가져야 합니다.
그러나 교육기관, 교육 프로그램 및 졸업생의 역량을 보장하기 위한 규제 프로세스는 국가 내 또는 국가 간 규제 기관의 범위와 거버넌스가 다양하여 그 자체로 다양합니다. 일부 국가에서는 품질 보증 시스템이 정부에 의해 운영되는 반면 다른 국가에서는 독립 기관이 책임을 지고 있으며, 마찬가지로 인증을 정부의 책임으로 하는 국가가 있는 반면 권한을 위임하는 국가도 있습니다(때로는 최종 통제권을 유지하면서). 이러한 모든 요소로 인해 인증은 점점 더 중요한 주제가 되고 있습니다.
많은 수의 졸업생과 보건 업무에 영향을 미치는 전문가들의 국제적 이동성을 고려할 때, 이 백서에서는 브라질과 미국의 규제 시스템의 구조와 프로세스를 품질 보증 프로세스에 대한 대조적인 사례 연구로 제시할 것입니다. 미국은 인증 및 면허 프로세스가 성숙한 반면, 브라질은 이제 시작 단계에 있습니다. 다음 각 섹션에서는 개념을 정의하고 두 국가의 구현에 있어 공통점과 차이점을 제시합니다. 또한 추가 연구가 국제, 국가, 지역 차원의 정책 결정에 도움이 될 수 있는 분야를 파악합니다.
2 품질 보증 전략과 그 긴장 관계
2.1 인증accreditation의 개념과 거버넌스
최근 컨센서스 그룹에 따르면13 "보건 전문직에서의 인증은 품질 보증과 지속적인 개선을 목적으로 외부 기관이 정의된 기준에 따라 교육 프로그램, 기관 또는 시스템을 공식적으로 평가하는 과정입니다." 이는 "... 사회적 요구에 효과적으로 부응할 준비가 된 유능한 인력을 위한 양질의 교육을 보장하는 데 기여합니다." 실제로 인증은 지정된 기관이 사전 정의된 기준과 절차에 따라 교육 기관을 검토하고 평가하는 프로그램을 만들고 실행하는 과정으로, 대부분 의무적으로 시행됩니다.14
“Accreditation in the health professions is the process of formal evaluation of an educational program, institution, or system against defined standards by an external body for the purposes of quality assurance and continuous enhancement.” It “… contributes to ensuring high quality training for a competent workforce prepared to serve societal needs effectively.”
인증이 의료 성과에 미치는 효과에 대한 데이터가 부족함에도 불구하고, 의학교육의 성격이 변화하고 학교가 급성장함에 따라 인증의 중요성은 더욱 커지고 있습니다.12 인증은 교육과정과 그 실행에 대한 최소 기준 준수를 촉진함으로써 학습자, 환자 및 직업 자체에 대한 피해를 줄이면서 부정적인 환경과 관행을 예방하거나 개선하는 데 도움을 주려고 시도합니다. 인증에는 종종 품질 보증(QA)과 품질 개선(QI)이라는 두 가지 기능이 공존하지만 긴장이 없는 것은 아닙니다. 인증은 QI를 촉진함으로써 교육과정과 그 적용의 화석화를 방지하는 동시에 교육적 가치를 개선하고자 합니다.13
또한 인증은 교육과 실무를 연계하여 환자의 치료 경험, 인구의 건강, 의료 제공자의 직장 생활, 의료 비용 절감improving patient's experience of care, the health of populations, the work life of health care providers, and reducing cost of health care.15으로 정의되는 4중 목표를 촉진하는 데 도움이 될 수 있습니다.15 이는 효과적인 보건 전문직 교육(HPE) 시스템의 필수 요소이며 프로그램 평가의 특수한 사례로 볼 수 있습니다.
인증 기관은 교육 기관, 특정 프로그램 또는 두 가지 모두를 평가할 수 있습니다. WHO 및 기타 기관은 "일반적으로 고등 교육 기관에 대한 인증 시스템이 존재하는 국가에서는 보건 전문 교육 기관을 위한 관련 인증 시스템의 개발을 장려하고 있다."16 미국과 브라질 모두 의과대학 수가 증가함에 따라 보건 전문 교육 프로그램에 특화된 인증 기준이 이 과정의 중심이 되고 있으며 앞으로도 계속되어야 한다고 밝히며 보건 전문 학교의 평가를 지지합니다.
교육 기관은 프로그램의 성격과 결과에 대한 증거를 제공해야 합니다. 인증은 대중에게 정보를 제공하고, 긍정적인 인증 결정 과정은 기관의 평판을 향상시켜 학생 지원과 유지를 증가시킬 수 있습니다. 마찬가지로, 인증된 프로그램의 졸업생은 국가 내 또는 국가 간 추가 교육 및 실습을 위한 덜 까다로운 경로를 접할 수 있습니다. 이러한 관점에서 볼 때 인증은 효과적인 의료 시스템의 필수 요소이기도 합니다.14
전 세계 인증 기관의 발전을 지원하기 위해 세계의학교육연맹(WFME)은 WHO 및 국제 태스크포스와 협력하여 기본 의학 교육 인증 가이드라인을 발표했으며,17 이는 이후 2013년 WHO의 의학 인증 관련 정책 브리핑의 근거가 되었습니다. 이러한 기준은 2015년과 2020년에 업데이트되었으며, 이후 WFME18는 인증 기관을 위한 일련의 기준을 개발하고 인증 기관을 국제적으로 인정하는 프로그램을 구축했습니다.
이러한 이니셔티브는 인증에 대한 전 세계적인 관심의 증가를 반영하고 장려했습니다.12 외국 의대 졸업생 교육위원회(ECFMG)는 이러한 관심을 촉진하여 2023년(2024년으로 변경)부터 ECFMG 인증(미국 내 대학원 교육 및 실습에 필요) ECFMG certification (required for postgraduate training and practice in the United States)을 신청하는 의사는 공인된 의과대학을 졸업해야 한다고 발표했습니다.18 인증은 WFME가 공포한 것과 같은 기준에 기반해야 합니다.19
일부 국가에서는 인증 제도의 최초 개발이 정부의 조치로 이루어진 반면, 다른 국가에서는 정부가 초기에는 관여하지 않았지만 결정에 대한 최종 권한을 가졌습니다. 독립 기관은 일반적으로 국가 정부로부터 권한을 부여받아 품질 보증 프로세스를 설계 및 구현하고 권장 사항을 제시할 책임이 있습니다.
- 예를 들어 브라질에서는 중앙 및 지방 정부 기관이 의과대학의 품질 보증을 담당합니다. 공식적인 국가 시스템과는 별도로, 연방의학위원회의 지원을 받아 의과대학에 초점을 맞춘 이니셔티브인 SAEME(Sistema de Acreditação das Escolas Médicas)가 운영을 시작하여 WFME 프로그램의 인정을 받았습니다.18
- 미국에서는 교육부가 민간 비영리 단체인 의학교육 연락 위원회(LCME)를 공식적으로 인정하여 의대를 인증하고 있습니다. 이 기관은 미국의과대학협회(AAMC)와 미국의학협회(AMA)가 감독하는 독립적인 기관입니다.
어떤 경우든 일반적으로 국가 교육 및 전문가 그룹이 이 과정에 참여하며, 모든 기관은 교육 프로그램 또는 기관을 검토한 후 구조, 인력 및 품질에 대한 정보와 보고서를 제공합니다.
2.2 인증 기준 및 절차
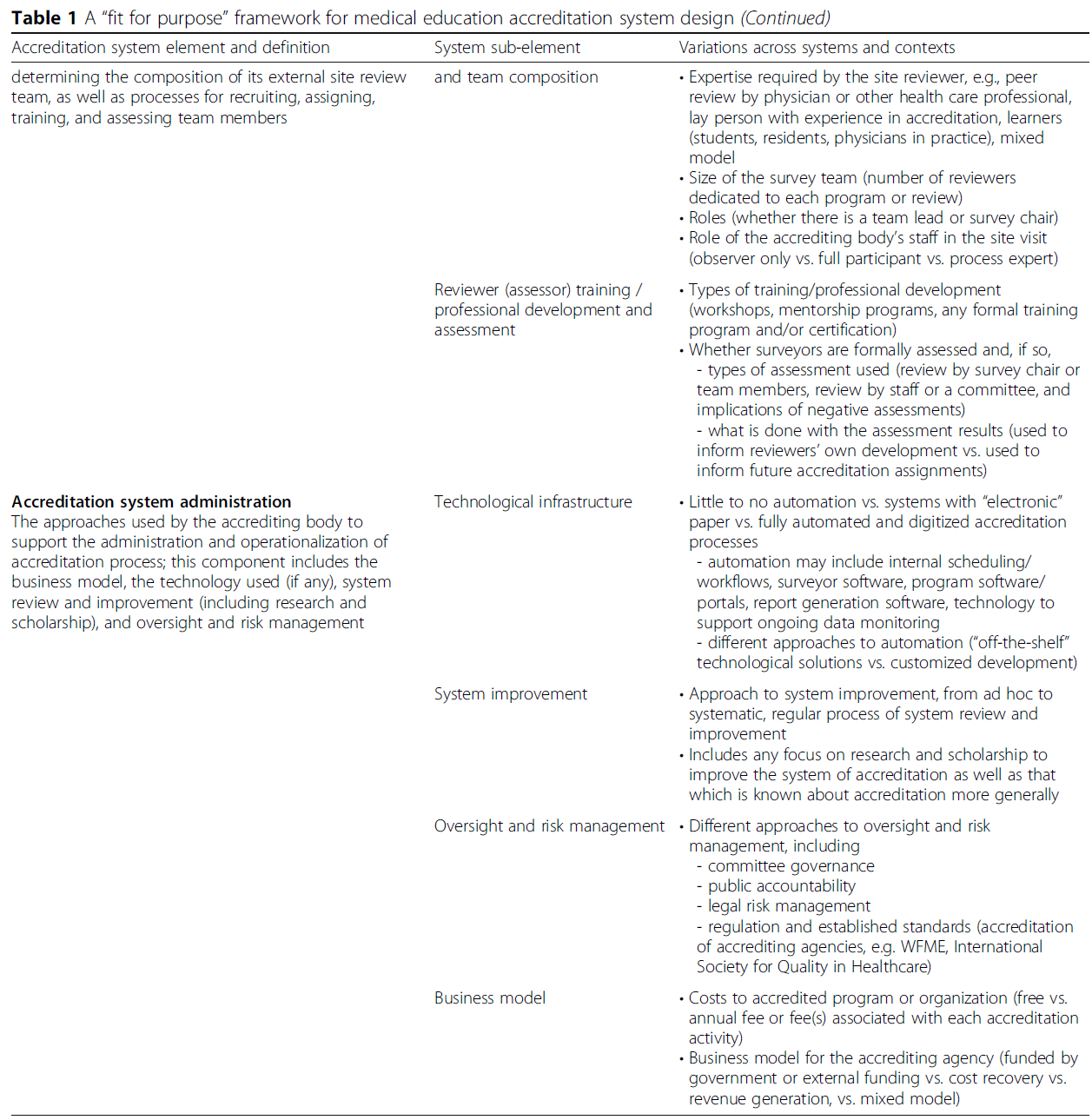
품질 보증 전략으로서 인증의 성공에 있어 핵심은 적용되는 표준과 따르는 절차입니다Central to the success of accreditation as a quality assurance strategy are the standards applied and the procedures followed. 상황에 따라 여러 유형의 표준이 사용되어 왔습니다. 매우 규범적인 표준부터 일반적인 원칙에 기반한 표준까지 다양하며, 일부는 과정보다는 교육의 결과에 초점을 맞추는 표준도 있습니다. 점점 더 많은 인증 시스템이 한 가지 유형의 표준을 사용하지 않고 구조, 과정 및 결과 기준의 균형을 추구하고 있습니다. 일부 전문가들은 이를 의학교육 인증 시스템의 설계를 위한 '목적에 맞는 프레임워크fit-for-purpose framework'라고 부릅니다.20 접근 방식은 다르지만 대부분의 인증 기관은 유사한 단계를 공유하며, 이는 주기적으로 반복되어야 합니다:
- 안내식 자체 연구,
- 동료의 외부 검토 및 현장 방문,
- 결정/권고,
- 요구/제안된 변경 사항 및 강점에 대한 결정,
- 결정/보고서 공개.
a guided self-study, an external review and site visit by peers, a decision/recommendation, decisions on changes required/suggested and strengths and publicizing decisions/reports
브라질에서는 비연방 공립 의과대학을 담당하는 상파울루 주 교육위원회에서 의과대학 상황, 교육 프로그램 및 공공 국가 보건 시스템(SUS)과의 관계medical school context, educational programme and the relationship with the public national health system (SUS) 등 3가지 영역에서 다양한 기준을 고려합니다. 이 과정은 학교가 작성한 문서로 시작하여 전문가 검토자가 나중에 분석합니다. 몇 가지 기준(불만족, 만족, 우수)에 대해 리커트 척도로 점수를 매긴 후 전문가 검토자가 현지 방문 후 의견과 제안이 포함된 종합 보고서를 작성하여 규제 기관의 최종 결정을 위해 제출합니다.21 미국에서는 LCME가 12개의 표준에 따라 일련의 요소를 기반으로 유사한 프로세스를 따릅니다. 데이터 수집 양식을 작성하고, 자체 연구를 수행하며, 동료 기반 현장 방문이 이루어지고, LCME가 보고서와 결정을 내립니다.22
미국과 브라질의 기준에서 중요한 차이점 중 하나는 의학교육과 공공 의료 시스템의 통합입니다.
- 브라질 의과대학은 SUS(Sistema de Único de Saúde)로 알려진 공공 국가 보건 시스템 내에서 학생들에게 교육을 제공해야 하며, 학생들은 여러 전문가로 구성된 1차 진료팀에 참여해야 합니다. 또한 의과대학과 지역 공중보건 당국 사이에 공식적인 합의가 있어야 하며, 의과대학 인가 및 프로그램 인정을 위해 필요한 서류가 필요합니다.23, 24
- 미국에서는 이와 유사한 요건이 없으며, 대부분의 의과대학이 인구보건의 중요성을 인식하고 있지만 학교 규모와 재정 지원에 따라 인구보건 커리큘럼이 달라집니다.25
2.3 인증과 관련된 긴장
전문가 합의 패널은 인증의 목적 및 과정과 관련된 잠재적 긴장의 다섯 가지 영역을 확인했습니다:
- (i) QA(총괄) 대 QI(형성),
- (ii) 결과 대 과정,
- (iii) 연속 평가 대 일시적 평가,
- (iv) 현장 방문 대 문서 검토,
- (v) 동료 평가자 대 전문가 평가자.13 https://dohwan.tistory.com/2132
- (i) QA (summative) versus QI (formative),
(ii) outcomes versus process,
(iii) continuous versus episodic evaluation,
(iv) onsite visits versus document reviews and
(v) peer reviewers versus expert reviewers
Taber 등이 제시한 프레임워크20 https://dohwan.tistory.com/2131 는 단일 모범 사례가 없는 인증 시스템 간의 다양성을 강조하고 설계가 그 목적을 다루어야 한다고 권고합니다.
- 교육 프로그램이 존재하는 지역사회에 대응하는 것이 목표라면, 이러한 긴장은 현지의 필요에 맞게 해결되어야 합니다.
- 반대로 국제적인 벤치마킹을 위한 정보를 제공하는 것이 목적이라면 글로벌 커뮤니티를 위해 이러한 긴장을 해소해야 합니다.
이러한 서로 다른 목표는 국제 벤치마크를 충족하기 위한 프로세스와 현지 요구 사항을 해결하는 프로세스가 충돌할 수 있기 때문에 긴장을 유발할 가능성이 있습니다.
QA와 QI 사이의 적절한 균형을 맞추는 것은 특히 까다로운 과제일 수 있습니다. 일부 중복되는 부분이 있기는 하지만, 광범위한 개선 권장 사항을 알리기 위해 수집된 데이터와 최소 기준 충족에 대한 결정을 내리기 위해 수집된 데이터가 반드시 같을 수는 없습니다. 게다가 개선에 대한 데이터를 주로 의사 결정을 담당하는 동일한 기관에서 수집하고 처리하는 경우, 평가 대상 기관의 답변에 색채를 입힐 수 있습니다. 그 결과 어느 목적에도 적합하지 않은 어색한 보고서와 권고안이 나오기도 합니다.


https://dohwan.tistory.com/2133
2.4 인증에 관한 연구
인증과 질적 결과의 지표를 연계하는 연구에 대한 요구가 증가하고 있지만, 이러한 측정의 접근 가능한 범위가 정의되지 않았고 개인의 추가 교육과 같은 많은 혼란 변수의 기여도를 쉽게 통제할 수 없습니다. 그러나 같은 문제에 직면한 면허 규제 기관과 비교할 때, 인증 기관은 교육 프로그램의 특성과 성과에 대한 가장 풍부한 데이터를 보유하고 있음에도 불구하고 증거 기반 구축에 훨씬 미흡한 실정입니다.
인증된 학교에서 교육을 이수하면 미국 의사 면허 시험(USMLE)에서 더 나은 성적을 거둘 수 있습니다. 특히 인증 상태는 더 높은 첫 번째 시도 합격률과 관련이 있으며, 특정 기준은 더 높은 점수와 관련이 있는 것으로 보고되었습니다.26-28 카리브해 의과대학 3곳을 대상으로 한 연구에 따르면 정기적인 데이터 수집 및 모니터링 프로세스를 갖춘 자체 학습 위원회를 시행하는 것이 긍정적인 영향을 미치는 것으로 나타났습니다.29
Crampton 등.30은 품질 보증 노력은 긍정적 및 부정적 영향을 결정하는 상황적 요인에 따라 달라진다고 결론지었습니다.
- 외부 품질 보증에 대한 조직의 저항(해리성 특징)은 부정적인 메커니즘을 촉발하여 좋지 않은 결과(제한된 준수, 저항)로 이어집니다.
- 긍정적인 결과(예: 변화, 표준의 맥락적 적용, 파트너십)는 규제 기관에 대한 신뢰, 개방성, 얻은 결과를 해석하는 유연성과 같은 긍정적인 특징에 따라 달라집니다.
캐나다 의과대학 17곳 중 13곳이 인증 과정의 부정적인 측면으로 재정 및 인적 자원에 대한 요구와 교수진 및 교직원의 사기에 미칠 수 있는 잠재적 영향을 꼽았습니다.31
가장 희망적인 것은 국제 보건 전문직 인증 결과 컨소시엄(IHPAOC, International Health Professions Accreditation Outcomes Consortium)32 의 설립으로, 이는 HPE 인증의 학문적 발전을 목표로 합니다.11 한편, 인증은 주로 자체 평가 및 개선, 정기적인 주기, 인증 기관 검토 예상 또는 응답을 위한 시스템의 존재가 의학 교육을 향상하고 품질을 나타내는 데 도움이 된다는 믿음에 따라 운영됩니다.
인증 시스템의 일반적이고 구체적인 측면을 다루는 추가 연구가 필요한 것은 분명합니다. 이러한 연구는 시스템의 QA와 QI 측면을 모두 다루어야 하며, 효과와 효율성을 극대화하기 위해 두 측면의 균형을 맞추는 방법을 다루어야 합니다. Bandiera와 동료들32 은 인증 기관이 프로세스 및 환자 치료 결과에 대한 적절한 표준을 개발하고, 프로그램 및 교육 품질 개선을 촉진하며, 인증의 가치를 창출하고, 사회적 요구를 충족해야 한다고 권고했습니다. 자비단과 동료들33은 공개 보고가 대중의 신뢰와 참여를 향상시켜 의과대학이 지속적인 질 개선에 대한 책임을 지고 의학교육 생태계 내에서 협력 문화를 촉진할 수 있다고 믿습니다. 마찬가지로 환자와 대중을 인증 과정에 참여시키는 것은 잠재적으로 강력한 도구가 될 수 있으므로 연구할 필요가 있습니다.
또한 인증 과정이 얼마나 인구의 건강 및 보건 시스템에 부합하는 임상 실습을 목표로 하고 그러한 교육을 지원하는지도 분석할 필요가 있습니다. 맥락의 영향과 그것이 최종 점수 분석에서 선택된 표준 및 개별 가중치와 어떻게 상호 작용하는지도 탐구해야 할 측면입니다. 미국과 브라질의 경험은 인증 규제 프로세스, 거버넌스, 구조 및 표준의 여러 측면에서 중요한 차이점을 보여주었습니다.
2.5 라이선스, 인증 및 등록Licensure, certification and registration
인가와 달리 라이선스, 인증 및 등록은 주로 개인(기관 및 교육 프로그램보다는)과 해당 분야에서의 역량에 초점을 맞춥니다. 이러한 용어의 사용에는 상당한 차이가 있지만,
- 등록과 라이선스는 개인이 특정 직업을 수행할 수 있도록 공식 규제 기관이 법적으로 허가하는 경우가 많습니다.
- 인증Certification 역시 개인의 역량을 인정하는 것이지만, 비정부 기관에서 전문 분야별로 자발적으로 부여하는 경우가 많습니다.
이러한 규제 메커니즘은 인증accredited을 받았다고 해도 교육 프로그램의 모든 졸업생이 유능한 것은 아니라는 점을 인정합니다. 또한 고부담 결정을 위한 교육과 평가를 모두 책임지는 데 따른 이해 상충도 인정합니다. 따라서 면허 취득 절차의 목적은 환자를 보호하여 환자가 받는 서비스의 질을 보장하고, 부작용의 위험을 줄이며, 제공되는 치료에 대한 만족도를 높이는 것입니다. 그러나 전문가 자신, 고용주, 직업 등 다른 관련 이해관계자에게도 혜택이 있습니다.
- 개별 전문가의 경우 면허 및 인증은 자격을 확립하고, 동료의 인정을 받으며, 성취와 헌신을 반영하고, 경력 기회를 향상시킬 수 있습니다.
- 또한 고용주에게는 채용 결정에 유용한 기준을 제공합니다.
- 직업 자체의 입장에서는 업무 범위를 정의하고, 높은 수준의 진료와 전문성을 보장하며, 무자격자가 활동하는 것을 방지하는 데 도움이 됩니다.
면허 및 인증licensure and certification에는 광범위한 영역에 대한 일반적인 인정부터 보다 집중적인 진료 영역에 이르기까지 여러 가지 모델이 있습니다. 담당 기관의 성격은 다양하지만(정부, 민간, 전문 협회 또는 일부 조합), 종종 담당 기관이 해당 직업에 대한 광범위한 권한을 가지고 있습니다. 또한 직업의 정의와 기준에도 다양성이 존재합니다. 면허 또는 자격증을 부여하기 위해 규제 기관은 일반적으로 개인이 공인 또는 인정된 교육 프로그램을 이수하도록 요구하고, 때로는 졸업생에게 시험에 합격하도록 요구하며, 다른 경우에는 일정 기간의 전문 실무 과정을 이수하도록 요구합니다. 라이선스 또는 인증서는 무기한 유효할 수 있지만, 부여된 인증을 유지하기 위해 최초 인정과는 다른 특정 평가 프로세스를 요구하는 경향이 있습니다.
미국에서는 의학 면허를 취득하기 위해 학생들이 USMLE 1단계(기초 과학 지식의 적용), 2단계 CK(건강 증진 및 질병 예방에 중점을 둔 감독 실습에 필요한 임상 지식의 적용), 3단계(외래 환경에서의 환자 관리에 중점을 둔 감독 실습에 필요한 임상 지식의 적용)를 통과해야 합니다. 34 유사한 제도로는 캐나다의 경우 의대생이 캐나다 의료위원회 자격시험35을 통과해야 하며, 영국에서 실습을 희망하는 모든 영국 졸업생과 비유럽권 졸업생을 대상으로 최근 시행된 의료 면허 평가(MLA)가 있습니다.36
이와 대조적으로 브라질에는 일반의가 되기 위한 면허 시험이 없습니다. 국가 또는 지역 교육 당국은 의과대학을 인증하고 프로그램의 질을 인정하며, 3년에서 5년 주기로 프로그램 평가를 반복합니다. 새로 졸업한 의사는 인증된 의과대학에서 6년간의 인정된 프로그램을 이수한 후 졸업장을 받아 근무하고자 하는 관할 의사회에 등록할 수 있습니다.37
Newly graduated doctors, after a 6-year recognised programme at an accredited medical school, receive a diploma, to be registered in the medical association jurisdiction in which they intend to work.37
면허 또는 등록을 부여하는 미국 기관은 인증에 대한 책임까지 맡을 경우 발생할 수 있는 잠재적 갈등을 없애기 위해 집중적인 역할을 하는 경우가 많습니다. 각 주와 관할 구역은 의사 면허를 부여할 권한을 가지고 있지만, 모두 위에서 설명한 USMLE 과정으로 구성된 평가 시스템(또는 오스테오페틱 의사의 경우 이와 유사한 시스템)을 요구합니다. 그러나 이러한 과정은 거의 고정되어 있지 않으며 USMLE 단계의 변경에 대한 논의가 진행 중입니다. 원래 임상 연차로 전환하는 시기와 맞물려 있던 1단계는 이제 앞당겨질 수 있습니다. 새로운 의학 커리큘럼은 기존의 기초 과학과 임상 연도 모델에서 더 일찍 임상에 노출되고 학부 과정 전반에 걸쳐 기초, 임상 및 보건 시스템 과학이 통합된 모델로 이동합니다. 한 연구에 따르면 1단계를 핵심 실습 이후까지 연기하면 실패율이 감소하고 학생들이 임상 환경에서 기초 과학 지식을 가장 잘 적용할 수 있는 것으로 나타났습니다.38
USMLE 1단계의 또 다른 문제는 레지던트(대학원 수련) 선발에 의도치 않게 사용되어 학생들이 시험 준비에 집중하고 교육에 덜 신경을 쓰며 상당한 스트레스를 경험하게 되었다는 점입니다. 이러한 비판에 대응하고 충분한 논의를 거친 후, NBME38은 2022년부터 1단계 USMLE를 합격/불합격으로 보고할 것이라고 발표했습니다. 이러한 변화는 프로그램 디렉터들이 입학 기준을 확대하도록 장려할 수 있습니다.39 그러나 이는 국제 의대 졸업생, 명성이 낮은 기관의 학생 및 소수 민족에게 불리하게 작용할 수 있다는 우려가 있습니다.40
면허증과는 달리 전문과목 수준의 인정(즉, 보드 인증board certification)은 미국에서 자발적으로 이루어집니다. 인증을 받지 않은 전문의의 전문 진료 진입에 대한 법적 장벽은 없지만, 인증을 받은 전문의는 자신의 전문성을 입증했다는 점에서 환자 및 의료 시스템에서 유리한 위치를 점할 수 있습니다. 브라질 의사협회41는 임상 전문과목을 규제하여 전문과목 협회에 레지던트 수련 후 또는 더 오랜 기간의 진료 후 졸업생에 대한 평가 시스템을 설정하도록 지침과 권한을 부여합니다. 전문가 인정에는 다양한 요건이 사용되지만, 대부분의 규제 기관에서는 다음 중 두 가지 이상을 요구합니다: (1) 승인된 교육 경력, (2) 실무 경험, (3) 성공적인 시험 성적. 이러한 메커니즘을 통해 기관 평가와 개인 평가의 역할이 서로 얽혀 있습니다. 비슷한 결과가 중요하게 평가되지만 측정 대상은 다릅니다.
Although a variety of different requirements are used for professional recognition, most regulatory entities require two or more of the following: (1) approved educational experience, (2) practice experience and (3) successful examination performance.
면허의 경우 인증보다는 QA와 QI 사이의 긴장이 덜하지만 여전히 존재합니다. 시험 기관은 상대적인 강점과 약점에 대한 정보를 원하는 응시자의 요구를 충족하기 위해 합격 여부를 결정하는 데 그치지 않고 콘텐츠의 특정 측면이나 특정 기술에 대한 점수를 제공하는 경우가 많습니다. 이러한 필요성은 시험에 불합격한 사람들이 가장 절실하게 느끼는 부분입니다. 그러나 면허 시험은 일반적으로 최선의 결과를 도출하기 위해 고안된 것이지, QI 노력을 지원하는 피드백을 제공하기 위해 고안된 것이 아닙니다. 따라서 기관은 이러한 목적에 적합하지 않은 시험에서 가능한 한 많은 교육 정보를 추출해야 한다는 압박을 받는 경우가 많습니다.
2024년부터 시행되는 미국의학전문위원회(ABMS)의 새로운 평생 인증 기준Standards for Continuing Certification은 지속적인 전문성 향상과 협력을 촉진하기 위한 것으로, 종단적 모듈형 평가를 통한 평생 학습과 실무 개선의 중요성(고난도 시험을 대체)과 여러 조직(전문학회, 주 의사회, 학술 보건 센터 및 기타 평생 의학 교육을 제공하는 조직)의 공동 책임을 강조하는 두 가지 기본 변화를 기반으로 합니다.42 이러한 방향은 면허 취득 과정의 일부로서도 고려할 만한 가치가 있을 수 있습니다.
미국에서는 의료 및 교육 기관에서 교육 성과와 개인의 능력에 대한 측정이 확고하게 자리 잡고 있습니다. 브라질은 그렇지 않은데, 최근 의대 졸업생에 대한 국가 시험을 통한 면허 취득에 대한 요구가 대중 사이에서 커지고 있습니다. 다른 이해관계자들은 의과대학의 책임과 의료 전문가의 자질에 대한 규제 프로세스를 강조합니다.
2.6 면허 및 인증에 관한 연구
최근 검토에 따르면43 대부분의 연구는 진료 표준, 공공 안전, 규제를 통해 전문직에 부여된 신뢰를 강화하는 측면에서 규제 프로세스의 관련성을 보고했습니다. 그러나 저자들은 문헌이 부족하고, 여러 곳에서 발표되었으며, 분산되어 있고, 요약하기 어렵다는 점도 지적합니다. 아처 등44은 국가 면허 시험 도입으로 인해 환자 치료 결과가 개선된다는 명확한 증거가 없으며, 그러한 증거와 무관하게 도입되는 경우가 많다고 지적합니다. 반면에 기존 면허 시험에 불합격한 사람은 실습을 할 수 없으므로 연구할 결과가 없습니다. 게다가 추가 교육의 영향, 의료 시스템의 질 등 수많은 혼란 요인이 작용할 수 있습니다. 따라서 저자들은 "면허 시험에 대한 논쟁은 의견은 강하지만 타당성 근거가 약하다는 특징이 있다"고 결론지었습니다.
면허 시험 성적과 다른 교육적 역량 지표 사이의 관계에 대한 증거는 일부 있습니다. 예를 들어, 15902명의 가정의학과 졸업생 중 USMLE 2단계 CK 점수가 면허 시험 점수 및 자격을 예측하는 것으로 나타났습니다.45 다른 연구에서는 의과대학 정규 평가에서 좋은 성적이 USMLE 점수와 관련이 있으며 학교의 성격이 일부 점수 차이를 설명하는 데 도움이 된다는 사실을 발견했습니다. 면허 점수와 불만 및 환자 복지와 관련된 기준 기반 결과의 관계에 대한 증거는 엇갈립니다.44
동일한 도전에 직면해 있지만, 미국의 인증certification에 대한 연구는 더 광범위하고 자발적인 과정이며 불합격자들도 실무에 종사하고 있기 때문에 더 많은 연구 가능성을 제공합니다. 면허 시험과 마찬가지로 인증은 의사와 병원의 특성을 조정한 후 국가 차원의 성과 측정, 더 나은 진료 프로세스 및 환자 결과와 연관성이 있으며, 주 면허 위원회의 징계와도 반비례합니다.46, 47 훨씬 더 많은 연구가 필요하고 이 연구 중 확정적인 것은 없지만, 향후 발전을 이끌 수 있는 증거를 구성하고 있습니다.
면허 및 인증 시험의 차별적 성과를 이해하기 위한 더 많은 연구가 시급히 필요합니다.48 10년 전, 영국 왕립 일반의 대학 시험에서 인종과 국가 배경에 따라 불합격률에 차이가 있다는 연구 결과가 발표되었습니다.49 이후 이 주제에 관한 문헌에 기여한 연구들은 저자들이 데이터의 의미에 대해 다소 다른 결론에 도달했습니다.50 의료계의 차별적 성취에 대한 우려는 여전히 남아 있으며 코로나19 팬데믹 이후 더욱 분명해졌습니다.51 규제 기관이 이 분야에 대한 연구를 적극적으로 추진하는 것이 매우 중요합니다.
또한 지속적인 관심을 기울여야 할 연구 분야는 의료 시스템 구조와 의료 접근성을 고려한 면허 과정과 환자 결과licensing processes and patient outcomes 사이의 관계입니다. 이러한 정보는 면허 절차가 확립되어 있지 않고 학교 수가 계속 증가하고 있는 국가(예: 브라질)와 이러한 절차가 오랫동안 시행되어 온 국가(예: 미국)의 개정에 도움이 될 수 있습니다.
3 논의 및 향후 방향
논쟁의 여지는 있지만, 위에서 요약한 바와 같이 현지 상황에 맞는 강력한 인증 시스템strong accreditation system이 지역사회의 요구를 충족하는 양질의 의료 서비스를 제공할 졸업생 전문가를 양성하는 데 필수적이라는 주장이 많이 제기되고 있습니다. 의과대학이 급증하고 교육과 시험을 모두 제공할 때 내재된 이해 상충을 고려할 때 독립적인 기관이 수행하고 전문직과 대중의 이익을 대변하는 고부담의 면허 시험이 점점 더 필요해지고 있습니다. 따라서 무엇보다도 필요한 모든 역량이 개발되고 인증accreditation 기준에 반영될 수 있도록 교육의 전 과정에 걸쳐 잘 설계된 증거 기반 평가 시스템을 구현하는 것이 필수적입니다. 강력하고 책임감 있는 평가-피드백 주기 내에서 학생의 약점을 파악하고 개선 프로그램을 제안할 수 있는 기회를 제공하는 것은 교육기관의 책임 중 일부입니다. 이러한 책임의 공유는 많은 의대 졸업생들이 광범위한 교육을 이수했음에도 불구하고 실습을 할 수 없는 불쾌한 상황을 피할 수 있게 해줍니다.
의과대학 커리큘럼 기간은 역사적으로 국가마다 차이가 있었으며, 이는 성과 기반 교육에 대한 추세와 함께 이 글에서 설명한 많은 논의를 자극했습니다. 미국에서는 학부 교육을 3년으로 줄이고 레지던트 교육으로 원활하게 전환하자는 의견도 있지만, 다른 국가에서는 의대 졸업생이 보건 시스템 접근 방식을 통해 건강의 사회적 결정 요인을 관리하는 데 더 큰 역량을 갖추도록 교육을 연장할 것을 요구합니다.52, 53 일부 국가에서는 코로나19 팬데믹으로 인해 의대생이 실무 교육 후 이수해야 했던 대학원 시험을 치르지 않고 보건의료 시스템에 합류할 준비가 되어 있어야 한다는 요구가 있었고 결과적으로 이 경로는 영구적으로 채택되었습니다.54 그러나 팬데믹 이전에도 의학교육 모델은 지속적으로 진화하고 있는 상태라고 볼 수 있습니다.55 의학교육 프로그램에서 기대되는 기간과 역량의 가변성과 우선순위의 변화는 인증과 면허의 가치를 강화할 뿐만 아니라 평가 대상 영역의 강력한 결정 요인이 될 수 있습니다. Resultant variability in the duration and competencies expected across medical education programmes and changes in prioritisation not only reinforce the value of accreditation and licensure, but should also be strong determinants of the domains to be evaluated.
팬데믹 이후 시대에는 처음부터 끝까지 기초과학과 임상과학을 통합하고, 하이브리드 교육 과정의 확산을 가져오는 디지털 리소스 사용 증가와 함께 보건 시스템 및 결과 기반 교육학의 채택을 우선시하는 새로운 커리큘럼 모델이 등장할 것으로 예상합니다. 이러한 변화와 함께 의사 경력 전반에 걸친 학습 및 평가의 필요성에 대한 인식 증가, 기술 및 심리측정의 개선, 맥락의 중요성에 대한 인식은 인증 및 면허 관행accreditation and licensing practices의 진화를 지속적으로 강제해야 합니다. 이러한 필요성은 모든 면허/인증 평가 시스템 또는 전략의 필수 속성인 타당성의 범위에 대한 사고의 확장을 통해 증폭되며, 이제 (i) 이해관계자에 대한 수용성, (ii) 학습 및 개선에 미치는 영향, (iii) 성과와 다른 평가 간의 관계, (iv) 평가와 전문 진료에서의 성과 간의 관계, (v) 시험 결과 및 결정이 대중에게 투명하게 제공되는 명확한 지침과 함께 책임 있게 사용되도록 보장하는 것이 강조되고 있습니다.55
- (i) the acceptability to stakeholders,
- (ii) effects on learning and improvement,
- (iii) relationships between performance and other assessments,
- (iv) relationship between assessment and performance in professional practice and
- (v) ensuring that test results and decisions are being used responsibly, with clear instructions that are provided transparently to the public.55
이 논문은 인증 및 면허에 영향을 미치고 지속적으로 추진해야 하는 여러 요소를 요약하여 문헌에 기여합니다. 이 백서는 이용 가능한 증거를 조사하고 특정 국가의 관행과 그 맥락을 대조합니다. 이러한 다각적인 노력과 관련된 결정을 뒷받침하기 위한 지식의 격차와 새로운 연구의 필요성을 강조합니다.
규제 프로세스는 전문성 개발의 각 단계별 목표에 대한 명확한 정의를 중심으로 구축되기 때문에 역량 기반 교육으로의 전환과 잠재적으로 다양한 의학교육 기간은 시스템을 더욱 복잡하게 만듭니다. 이러한 모든 변화와 관점은 인증 및 면허를 위한 QA 및 QI 프로그램의 내용과 프로세스를 개정하는 동기를 부여하는 동시에 규제 프로세스의 변화가 증거에 기반하고 양질의 의료 서비스를 지원할 수 있도록 상당한 연구 노력을 더욱 촉진해야 합니다.
'Wilson Centre' 카테고리의 다른 글
| [프로페셔널리즘] 전문직업성에 대한 사회학적 해석 (0) | 2024.06.26 |
|---|---|
| [인증] 국제적으로 학부 의학교육 인증을 위한 증거 기반 설명: 스코핑 리뷰 (1) | 2024.06.22 |
| [인증] 의학교육을 위한 글로벌 기관을 다시 생각하다: 다시 원점으로 돌아가나요? (0) | 2024.06.21 |
| [인증] 인증 후 모니터링, 메타평가 및 메타인증에 대한 혼란 해소 (0) | 2024.06.21 |
| [인증] 의과대학의 질적 향상: 비전과 문화의 만남 (0) | 2024.06.21 |