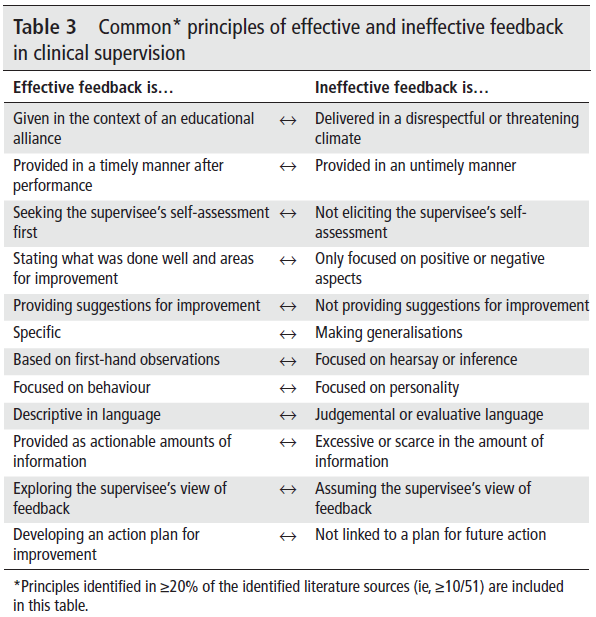
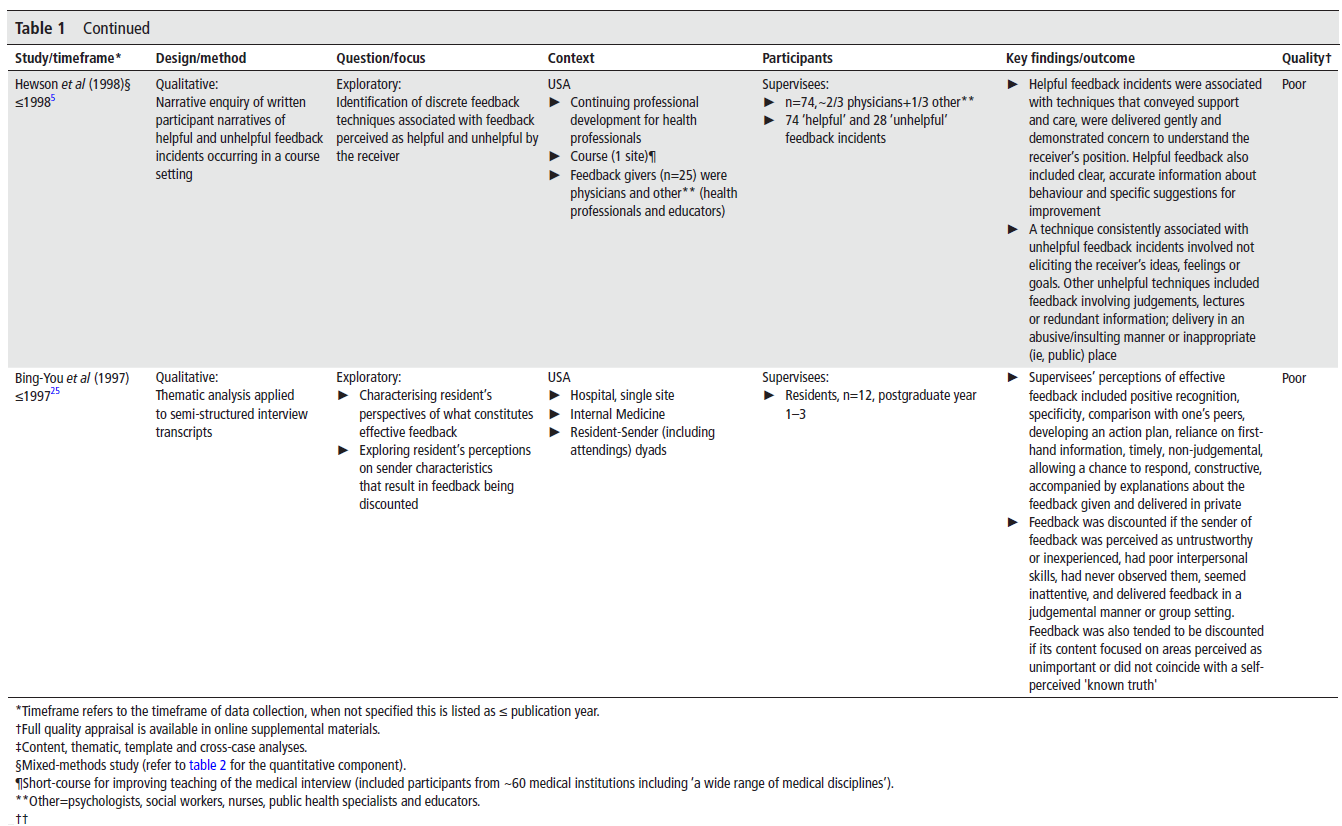
🩺 학생 피드백, 그냥 WBA 채우는 걸까?
– CHAT 이론으로 들여다본 WBA 시스템의 긴장과 변화 이야기
요즘 의학교육에서 빠지지 않고 나오는 단어 하나, 바로 WBA (Workplace-Based Assessment) 입니다. 학생이 임상 현장에서 관찰을 받고 피드백을 받는 과정이죠. 이건 분명 좋은 의도를 가진 도구예요. 하지만 막상 현장에서 써보면 "이게 정말 나를 위한 피드백이 맞나?" 싶은 생각이 들 때가 있지 않으셨나요?
오늘 소개할 논문은 UCSF(University of California, San Francisco)의 연구팀이 **WBA 도구를 두 해(2019~2020년)에 걸쳐 도입하면서 어떤 긴장(tension)이 생기고, 그게 어떻게 변화했는지를 CHAT(Cultural Historical Activity Theory, 문화역사활동이론)**의 틀로 분석한 연구입니다.
"형식은 체크리스트인데, 내용은 형성적 피드백이길 바라는 이 모순!"
그 고민을 깊이 파고든 이 연구, 함께 들여다보시죠 🔍
1️⃣ 시작은 좋았지만, 현실은 시큰둥 – 배경과 문제의식
CBME (Competency-Based Medical Education) 에선 피드백이 핵심입니다. 단순한 평가가 아니라, 학생의 성장과 학습을 돕는 도구로서의 피드백이죠. 그래서 많은 학교에서 WBA를 활용합니다.
하지만 현실은 이상과 다릅니다.
"Many learners fail to find value in WBAs and interpret feedback differently from how it is intended."
많은 학습자들이 WBA의 가치를 느끼지 못하고, 피드백을 의도와 다르게 해석한다.
👩⚕️👨⚕️ 학생들은 WBA가 피드백이 아닌 평가, 즉 summative assessment로 여겨질 때가 많았고,
👨🏫 교수들은 바빠서 형식적인 서술 몇 줄만 쓰고 끝내기 일쑤였죠.
그래서 연구팀은 "WBA 도구 자체만 보지 말고, 이걸 사용하는 전체 시스템을 보자!"는 생각을 하게 됩니다. 여기서 등장하는 게 바로 CHAT 이론이에요.
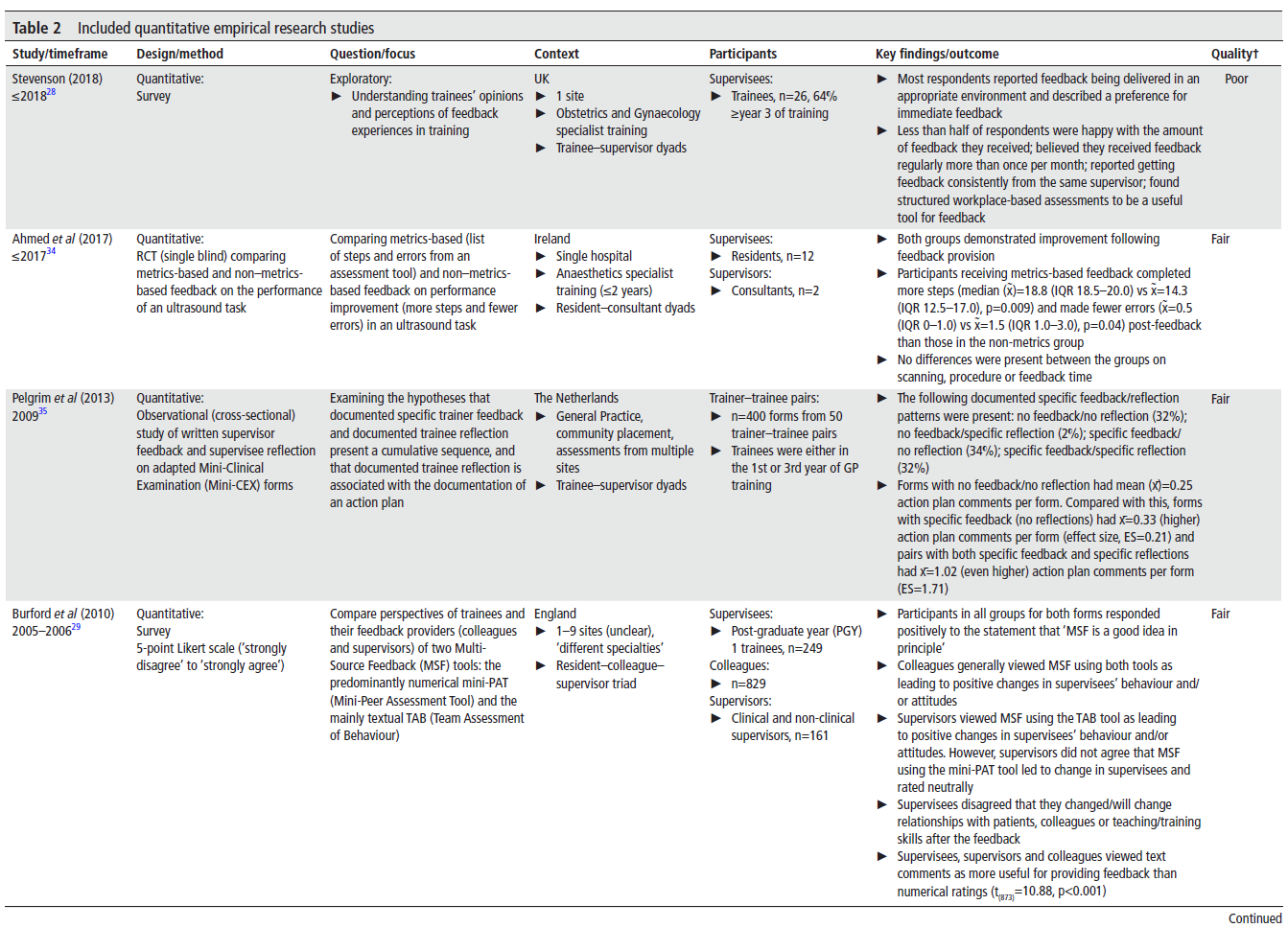
2️⃣ CHAT로 보는 피드백 시스템 – 그림 한 장으로 보는 구조 🧩
CHAT는 활동(activity)이 어떤 요소들로 구성되는지를 설명하는 이론이에요. 핵심 구성 요소는 다음과 같습니다:
| 구성 요소 | 의미 |
| Subject | 활동에 참여하는 주체 – 여기선 학생 |
| Tool | 활동을 매개하는 도구 – 여기선 WBA 양식 |
| Object | 활동의 목적 – 학생의 피드백 받기 |
| Outcome | 활동 결과 – 학습, 성장 |
| Rules | 규범, 규칙 – WBA는 주 2회 이상 작성해야 함 |
| Community | 활동이 일어나는 공동체 – 교수, 전공의, 동료 학생 등 |
| Division of Labor | 역할 분담 – 누가 WBA를 작성하는가 (감독자만? 학생도?) |
연구팀은 이 CHAT 구조를 바탕으로, WBA 시스템에서 어떤 요소들 간의 긴장이 있는지, 그리고 시간이 지나면서 그 긴장이 어떻게 바뀌었는지를 살펴봅니다.
3️⃣ 시스템은 이렇게 달라졌어요 – 1년 차 vs. 2년 차 비교 ⚖️
🔹 1년 차 (2019년):
- 도구: 컴퓨터 기반 MedHub
- 작성: 감독자가 직접 작성해야 함
- 긴장: 작성 지연, 내용 부실, 학생은 부담스러움
🔹 2년 차 (2020년):
- 도구: 모바일 기반 Qualtrics, QR 코드로 바로 접근 가능
- 작성: 학생도 직접 작성 가능!
- 변화: 실시간 작성 가능, 부담 분산, 자율성 증가
💡 연구팀은 이렇게 말합니다:
"Shifts in tensions reflected greater coordination among the year 2 system elements to support the intended purpose of WBAs being for formative feedback for learning."
2년 차에는 시스템 요소들 간의 조정이 이루어져, 학습을 위한 형성적 피드백이라는 본래 목적을 더 잘 지원하게 되었다.
4️⃣ 어디서 긴장이 생겼을까? 5가지 포인트로 요약 👇
| CHAT 요소 간 관계 | 1년 차의 긴장 | 2년 차의 개선 |
| Object vs. Object | 피드백 목적이 아니라 성적 평가로 오해됨 | 형성평가 목적에 대한 이해가 향상됨 |
| Tool vs. Object | 도구가 복잡해서 피드백 지연 발생 | 모바일 도구로 실시간 피드백 가능해짐 |
| Division of Labor vs. Object | 감독자에게 모든 책임이 집중되어 학생이 부담 느낌 | 학생도 작성 가능해지며 부담 분산 |
| Rules vs. Object | 주당 2회 규정이 체크리스트화, 학습 기회가 아님 | 학생의 자율성 증가로 규정 인식 개선 |
| Community vs. Object | 실습별 피드백 문화 차이로 WBA 활용 어려움 | 공동체의 참여도 향상, 특히 2년 차에 개선됨 |
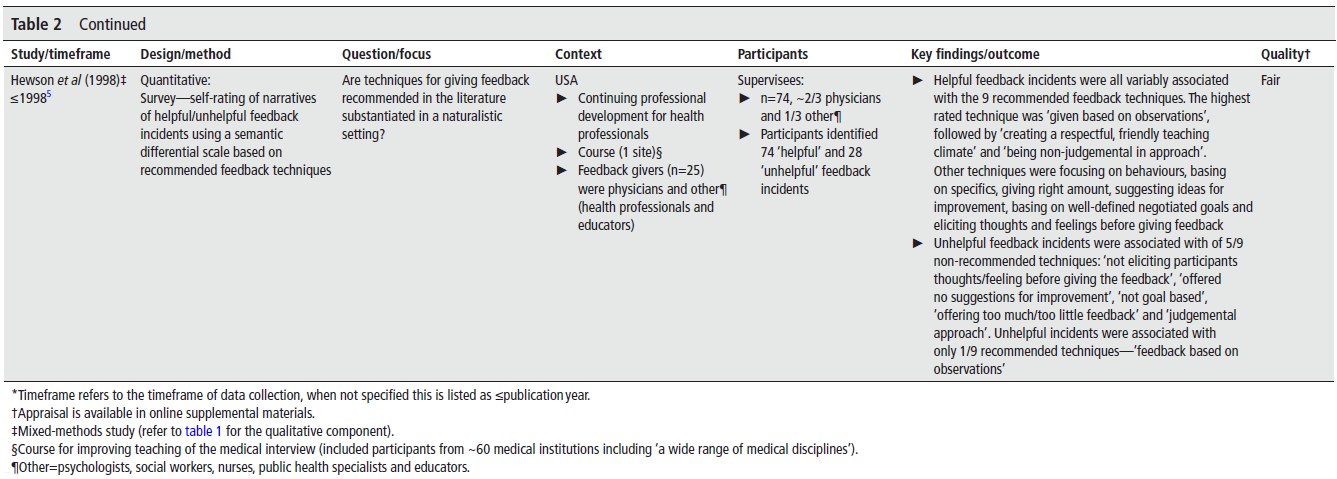
5️⃣ 연구팀의 핵심 메시지 💬
이 논문이 가장 강조하는 건 이거예요:
"WBA as a systems-level intervention that must consider interactions among people, technology, and context."
WBA는 사람, 기술, 맥락 간의 상호작용을 함께 고려해야 하는 시스템 수준의 개입이다.
즉, 그냥 도구 하나 바꾸는 문제가 아니라,
✔ 누가 쓰는지,
✔ 어떻게 쓰는지,
✔ 그걸 둘러싼 문화는 어떤지…
이 모든 걸 시스템 전체로 봐야 한다는 거죠.
6️⃣ 그럼 앞으로 뭘 해야 할까? 🔧
논문은 몇 가지 제안을 해요:
- 도구는 사용자 친화적이고 시간 효율적이어야 해요.
- 학생이 피드백에 적극적으로 참여할 수 있게 설계해야 해요.
- 평가보다는 성장에 초점 맞춘 대화가 이루어지게 문화도 바뀌어야 해요.
- 학생과 감독자 모두에게 피드백의 목적을 교육해야 해요.
그리고 이런 변화를 위해선 단발적 개입이 아니라, 지속적인 시스템 모니터링과 다각도의 시도가 필요하다고 강조하죠.
📝 마무리하며
피드백이란 단어는 쉽지만, 그걸 제대로 받고, 주고, 배우는 건 어렵습니다.
이 논문은 우리에게 묻습니다.
"너희 학교의 WBA 시스템은 정말 학생의 학습을 위한 구조로 설계되어 있나요?"
우리 학교의 WBA는 어떤가요?
피드백은 살아있는가요, 아니면 형식에 그치고 있나요?
이 논문은 단지 UCSF의 사례를 넘어서,
우리 교육 시스템을 성찰할 거울이 될 수 있습니다.
✍ 포스팅이 도움이 되셨다면, 좋아요💗와 댓글💬 부탁드려요!
궁금하신 점이나 함께 토론하고 싶은 주제는 언제든 환영입니다 😊
역량중심 의학교육(Competency-based medical education, CBME) 에서는 학습자의 성장을 촉진하기 위해 효과적인 피드백 시스템이 필수적이다.¹,² 특히, 저부담(low-stakes) 환경에서 직장 내 직접 관찰(direct observation)을 기반으로 수행되는 직장기반평가(Workplace-based assessment, WBA) 도구는 학습자 개개인에게 시의적절한(individualized, timely) 피드백을 제공할 수 있다.³–⁷ 하지만 많은 의학 학습자들이 실제 임상 환경(clinical learning environment)에서 받는 피드백의 유용성에 대해 만족하지 못하는 것으로 보고되고 있다.⁸,⁹ 다수의 학습자들이 WBA의 가치(value) 를 제대로 이해하지 못하거나, 제공된 피드백을 원래의 의도와 다르게 해석(interpret feedback differently)하는 경우가 많다.¹⁰ 따라서 성공적인 WBA 도구 구현(implementation)과 지속적인 활용을 위한 전략 이 반드시 필요하다.
이전 연구들에 따르면 학습자와 지도교수는 WBA에 대해 부정적인 인식을 가지고 있다(negative learner and teacher perceptions).¹⁰–¹⁶ 효과적인 WBA 활용을 방해하는 요인으로는,
- 도구 사용 목적에 대한 사용자들의 불확실성(user uncertainty)
- 평가 수행을 위한 충분한 시간 부족(insufficient time)
- 평가도구 사용법에 대한 미흡한 훈련(inadequate training)
등이 있다.¹⁰ 더 나아가, 학습자와 지도교수가 WBA를 통해 제공되는 피드백의 목적이 형성평가(formative)인지 총괄평가(summative)인지에 대해 서로 다른 인식을 가지고 있는 경우도 많다(contradicting perceptions).¹¹ 특히, WBA가 형성평가의 목적으로 사용되더라도, 학생들은 피드백이 궁극적으로는 성적이나 평가 결과에 영향을 줄 수 있다고 인식하기도 한다.¹²–¹⁵ 학습자들은 피드백 자체의 중요성을 인식하고 있지만, 실제로 WBA 도구를 사용해 피드백을 받는 행위는 임상 업무(clinical workflows)를 방해하고 부담스럽게 느껴질 수 있다.¹⁶ 이러한 장벽들은 WBA의 유용성(usefulness)에 대한 사용자들의 인식이 교육 환경(educational context)에서의 구체적인 설계와 구현 방식(design and implementation features) 에서 비롯된다는 점을 시사한다.
기존 연구에서는 성공적인 WBA 구현에 기여하는 시스템 내의 요소들로서 학습자(subjects), 문화(culture), 도구 설계(tool design) 를 강조했으나, 이 요소들 간의 상호작용(interactions)에 대해서는 거의 고려하지 않았다.¹⁷–¹⁹ 구체적으로는,
- 학습자 중심 연구(learner-centered studies) 에 따르면, 학습자의 개인적인 학습 목표와 연계된 직접 관찰을 통해 WBA 피드백의 효능(efficacy)이 높아진다.¹⁷
- 문화 관련 연구(culture studies) 는 교수진이 자주 피드백을 주고받는 문화를 정상화(normalize frequent feedback)하는 메시지를 줄 때 WBA 도구가 성공적으로 정착할 가능성이 높아지며, 그 결과 실시간 직접 관찰(real-time direct observation)을 통한 피드백의 수용도(acceptance)도 증진된다고 보고한다.⁹,¹²,¹⁸
- 도구 설계 및 구현(tool design and implementation) 연구에서는 평가도구가 서술적 의견(narrative comments)을 생성할 때 수치 점수(numerical scores)를 부여할 때보다 사용자의 수용도가 높고 더 유익한 정보를 제공한다는 점을 확인하였다.¹⁹,²⁰
이러한 요소들을 독립적으로 보는 것이 아니라 하나의 통합적 시스템(system) 으로 보는 것이 평가 프로세스를 개념화(conceptualize)하고 WBA의 구현과 관련된 사람들, 문화, 도구의 복잡한 관계(complex array)를 이해하는 데 더 유용할 수 있다.
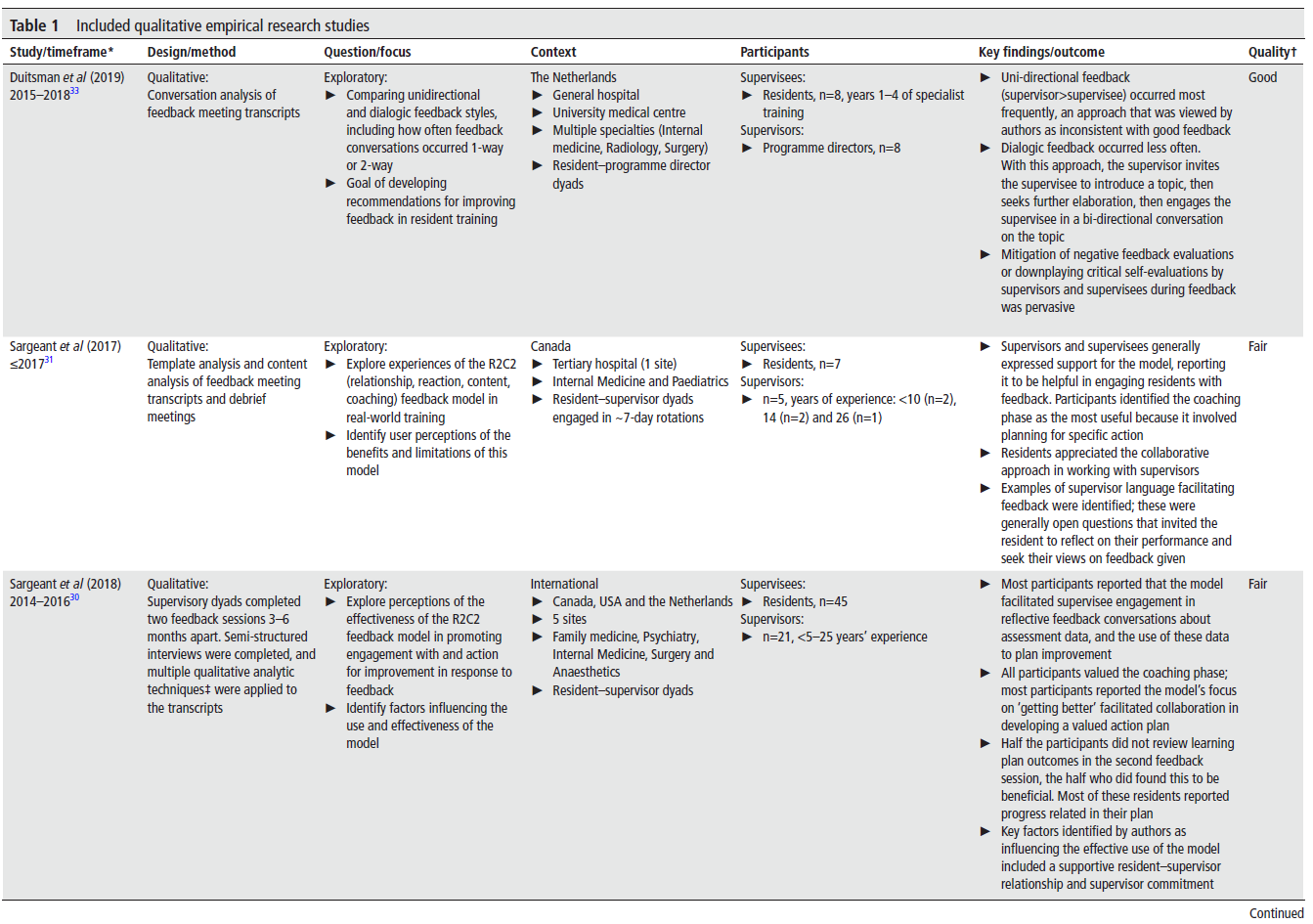
이러한 시스템적 관점에서 볼 때, 문화역사활동이론(Cultural Historical Activity Theory, CHAT)은 학습자들에게 피드백을 제공하는 것과 같은 활동(activity)을 도구(tool)가 어떻게 매개(mediate)하는지 살펴보는 시스템 수준(systems-level)의 시각을 제공할 수 있다. CHAT에 따르면 활동 시스템(activity system)은 주체(subjects, 학습자), 도구(tools), 그리고 사회적 맥락(social contexts) 내의 규칙(rules), 역할 분담(division of labor), 공동체(community)가 상호작용하여 특정 목표(object, 목적)와 결과(outcome)를 이루어내는 것으로 정의된다(그림 1 참고).²¹,²²
이 요소들 간의 긴장(tensions)은 시스템 내 모순(contradictions)을 유발하고, 변화를 촉진하거나 새로운 지식을 창출(new activity patterns)할 수 있다.²³,²⁴ CHAT는 의학교육 분야에서 서비스와 교육 간의 긴장(service-education tensions)²⁵,²⁶이나 복잡한 전문직 간 상호작용(interprofessional dynamics)을 탐구할 때 활용된 바 있다.²⁷ 이전 CHAT 연구에서는 활동 시스템의 도구가 물리적 도구(physical tools, 예: 봉합재료, EMR 등)와 상징적 도구(symbolic tools, 예: 학습목표, 체크박스 등)로 구분되며, 이들이 상호작용을 통해 특정 결과를 도출한다고 보았다.²⁵,²⁷–²⁹ 따라서 CHAT를 통해 학습자와 감독자가 WBA 도구를 활용하여 피드백과 학생 학습이라는 목적을 공동으로 달성하는 활동 시스템에서의 긴장을 조명하고, WBA 구현의 장애물(barriers)과 촉진요인(facilitators)을 밝힐 수 있다.
예컨대, 학습자와 감독자가 피드백 활동의 목적(object)을 서로 다르게 이해하면(supervisors는 학습자의 성장을 위한 목적으로 이해하지만, 학습자는 평가 결과와 관련된 목적으로 이해할 경우), 이는 원래 의도하지 않은 결과(unintended outcome)를 초래할 수 있다.³⁰
결론적으로, 성공적인 WBA 구현은 도구(tool) 와 구현 환경(context) 및 학습자와 감독자의 사용자 경험(user experience) 에 대한 포괄적 이해를 필요로 한다.¹⁹,³¹ CHAT를 통해 임상 실습 학생과 감독자가 WBA 도구를 이용하여 직접 관찰과 피드백에 참여하는 방식을 분석할 수 있다.³² 본 연구는 2년에 걸친 WBA 도구 구현 기간 동안, CHAT의 시각을 통해 의과대학 임상실습(clerkship)의 피드백 활동 시스템에서 일어난 변화(changes)와 긴장(tensions)을 탐색하고자 한다.
연구 방법(Methods)
설계(Design)
본 연구는 질적 연구 방법(qualitative approach) 을 사용하여, 문화역사활동이론(CHAT) 의 민감화 개념(sensitizing concepts)²¹–²⁴을 활용하여 의과대학 임상실습(clerkship)에서의 직장기반평가(WBA) 의 활용 방식을 탐색하였다. 구체적으로, 피드백 활동 시스템(feedback activity system)의 구성 요소(예: 공동체(community), 도구(tools), 규칙(rules), 목표(objects) 등)를 확인하고 이 요소들 간의 긴장(tensions)을 분석하였다. 본 연구는 UCSF(University of California, San Francisco) 기관생명윤리위원회(IRB)로부터 면제 판정(exempt)을 받았다.
연구 환경(Context)
- UCSF 의과대학생들은 12개월에 걸쳐 8개의 필수 임상실습(core clerkships; 마취과, 가정의학과, 내과, 신경과, 산부인과, 소아과, 정신과, 외과)을 수행한다.
- 2019년, 학교는 임상실습 평가 시스템을 통과/낙제(pass/fail) 로 변경하고, 학습을 위한 평가(assessment for learning)를 강조하기 시작하였다.³⁵
- 직접 관찰(direct observation)과 피드백을 강화하기 위해, 학교는 2019년 1월부터 형성적 피드백(formative feedback)을 위한 WBA 도구 를 도입하였다.
- 온라인 WBA 양식(form)은 ▲임상실습 분야(clerkship specialty), ▲관찰한 기술(skill observed), ▲Ottawa scale을 적용한 신뢰 평가(entrustment rating adapted from Ottawa scale)³⁶, ▲서술적 의견(narrative comments)을 기입하는 공간으로 구성되었다.
- 평가자가 WBA 양식을 제출하면 감독자(supervisor)에게 자동 이메일 알림이 발송된다. 작성된 양식은 해당 학생과 그 학생의 코치(coach), 임상실습 책임자(clerkship director)만 접근할 수 있는 개인 온라인 대시보드(student dashboard)에 저장된다.³⁷,³⁸
- 모든 학생은 의대 전 과정에서 지속적으로 지도와 피드백을 제공하는 장기 멘토(longitudinal physician coach)를 갖는다.³⁹
- WBA 자료는 학생의 임상실습 성적(clerkship grades)이나 MSPE(Medical Student Performance Evaluation) 작성 시 사용되지 않는다.
- 학생들은 평균적으로 매주 2개의 WBA 양식을 작성하도록 요구된다.
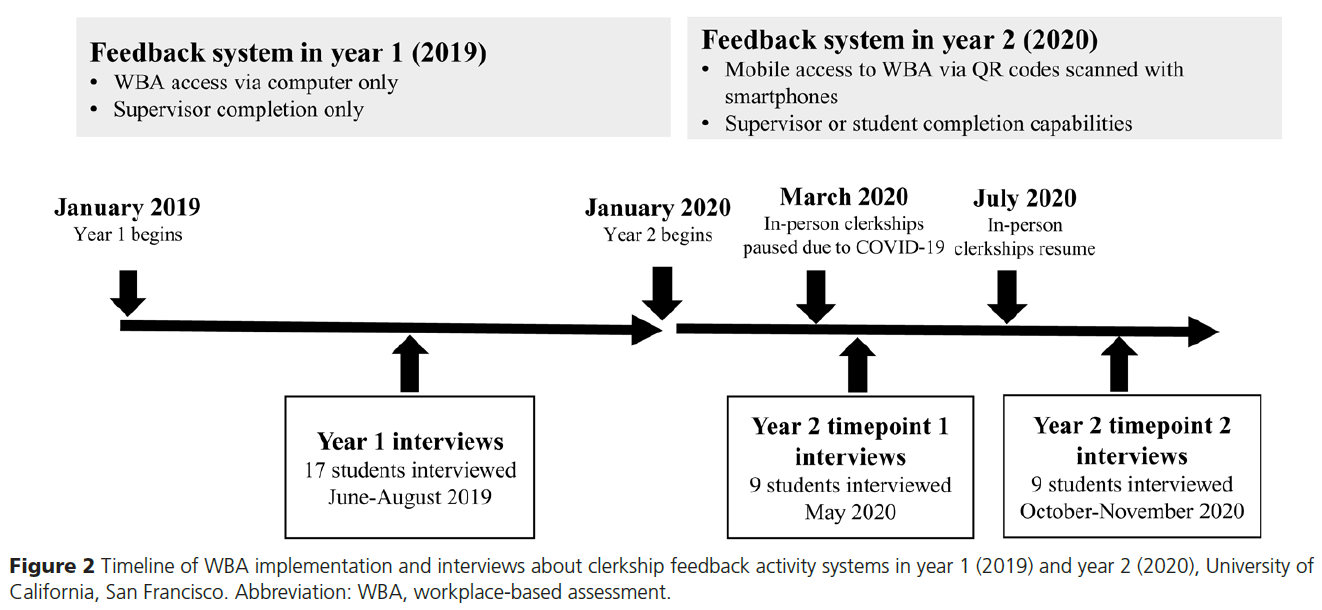
연구 기간 2년 동안 UCSF는 서로 다른 형태의 WBA 도구를 사용했다.
- 1년 차(2019년):
- 평가자는 학교의 평가 시스템(MedHub)을 통해 컴퓨터로 양식을 작성하였다(부록1 참고).
- 학생들이 직접 관찰 후 온라인 포털을 통해 감독자에게 양식 링크를 보냈으며, 총 6,919개의 양식이 모두 감독자에 의해 작성 되었다.
- 2년 차(2020년):
- 학생 ID 배지의 QR코드를 스마트폰으로 스캔하여 접근 가능한 모바일 양식(Qualtrics 플랫폼 사용)을 활용하였다(부록2 참고).
- 2년 차부터는 감독자뿐 아니라 학생 본인도 WBA 양식을 작성할 수 있는 선택권이 주어졌다.
- 총 9,039개의 양식이 작성 되었으며, 이 중 1,636건(18.1%)은 감독자가, 7,403건(81.9%)은 학생 본인이 작성하였다.
COVID-19로 인한 임상실습 중단으로 인해, 연구는 2년 차(2020년)에 두 시점(timepoints)에서 이루어졌다:
- 첫 번째 시점(timepoint 1): 임상실습 개시 후 첫 10주 이후
- 두 번째 시점(timepoint 2): COVID-19로 인한 4개월 중단 이후 임상실습 재개 및 종료 시점(그림2 참고).
중단 후 재개된 임상실습은 기간이 3~6주 단위로 축소되었다(상세 자료는 부록3 참고).
연구 참여자(Participants)
본 연구는 WBA 도구의 주요 사용자이자 수혜자인 임상실습 학생(core clerkship students) 을 주요 대상(subjects)으로 선정하였다. 또한, 2년간(2019-2020년)의 피드백 활동을 분석하면서, 도구 설계(tool design)의 변화와 역할 분담(division of labor; 감독자 또는 학생이 작성)의 변화에 주목하였다.
- 1년 차 학생(2019년) 은 이전 연구(임상실습 평가 연구)에서 WBA 관련 질문을 포함한 인터뷰에 참여한 바 있으며,⁴⁰ 이 연구에서 도출된 초기 결과가 현 연구를 심화시키는 데 기여하였다.
- 연구자는 이메일을 통해 임상실습 학생들에게 반구조화된 인터뷰(semistructured interviews) 참여를 요청하였고, 응답한 순서대로 인터뷰를 진행하였다.
- 1년 차 데이터를 분석하는 과정에서, 전통적 블록 실습(traditional block) 학생과 종단적 통합 임상실습(Longitudinal Integrated Clerkship, LIC) 학생 간에 패턴의 차이가 나타나, 이를 더 심도있게 탐구하고자 하였다. 이에 따라 2년 차 연구에서는 두 가지 임상실습 유형의 학생들을 모두 포함하는 목적적 표집(purposive sampling)을 시행하였다.
- 또한 COVID-19 중단 전후의 피드백 활동 시스템에서 학생들의 초기 경험(early learning)과 이후 다양한 전공 간 경험을 모두 분석하기 위해 앞서 설명한 두 가지 시점(timepoints)을 설정하였다.
- 인터뷰에 참여한 학생에게는 전자 기프트카드(electronic gift card) 20달러를 제공하였다.
인터뷰 가이드(Interview guide)
피드백 및 WBA에 대한 문헌 검토(literature review)⁴,⁶,¹⁰ 를 기반으로 인터뷰 가이드를 개발했다. 1년 차와 2년 차의 인터뷰 가이드는 서로 달랐다.
- 1년 차 인터뷰 자료 는 앞서 진행된 임상실습 평가(clerkship grading)에 관한 보다 광범위한 연구의 일부로서 개별 질적 인터뷰(individual qualitative interviews)를 통해 수집되었고, WBA에 대한 질문을 포함했다.⁴⁰
- 이 1년 차 자료의 샘플 분석을 통해 CHAT의 관점에서 활동 시스템(activity system)의 요소들을 확인하였으며, 이는 2년 차 인터뷰 가이드 개발 의 토대가 되었다. 확인된 활동 시스템의 주요 요소는 다음과 같다:
- 주체(subjects) : 학생
- 도구(tools) : WBA 도구 버전
- 규칙(rules) : 학교의 요구사항, 피드백 제공의 규범(norms of feedback)
- 공동체(community) : 교수진(attendings), 전공의(residents), 동료(peers) 등 전체 학습문화(overall learning culture)
- 역할 분담(division of labor) : WBA 양식의 작성 및 요청 주체
- 목표(object) : 활동에 대한 학생들의 인식된 혹은 실제 목적(perceived or actualized purpose)
- 결과(outcome) : 이 요소들 간 상호작용의 결과(results from interactions)
- 2년 차 인터뷰에서는 이러한 임상실습 피드백 활동 시스템 요소들에 대한 학생들의 생각(ideas), 태도(attitudes), 행동(behaviors)을 탐색하였다(그림 1; 부록4 참고).²¹
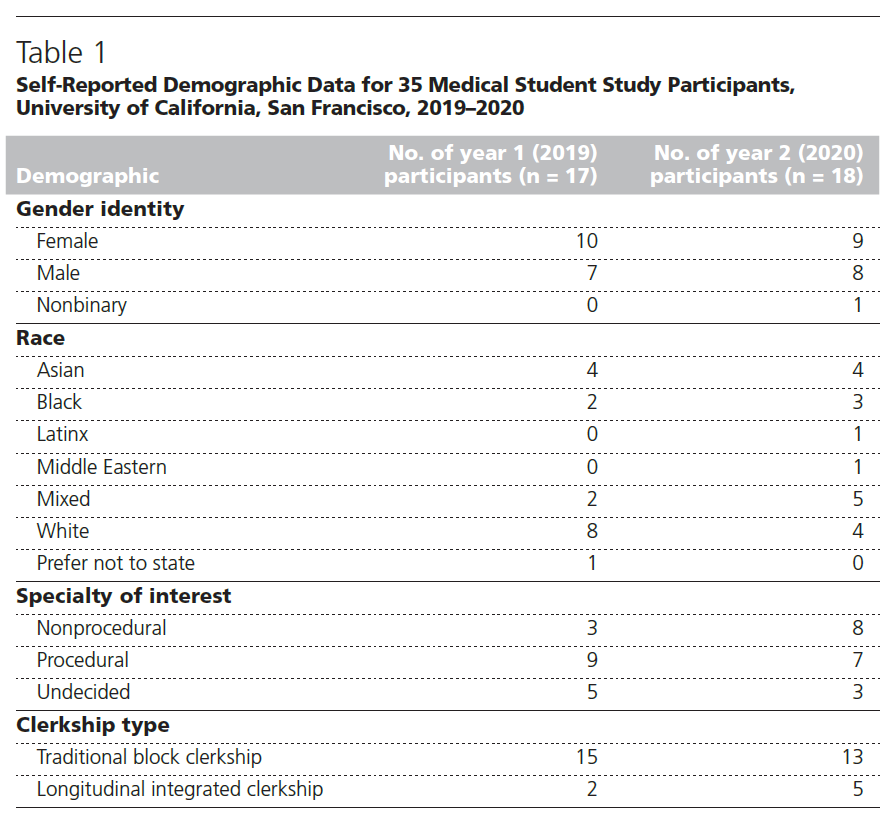
- 피드백 및 평가의 민감한 특성을 고려하여 반구조화된 개별 인터뷰(semistructured individual interviews) 를 진행하여 학생들의 익명성을 보장하였으며, 인구통계학적 정보(demographic information)는 학생들의 자가보고(self-reported) 방식으로 수집했다.
자료 수집(Data collection)
- 두 명의 훈련받은 연구자(L.S., Abdikarin Abdullahi⁴⁰ 및 L.B.P., A.F.)가 매년 인터뷰를 수행했다.
- 인터뷰 가이드는 연구 대상이 아닌 학생(예: 실습이 끝난 postclerkship students)을 대상으로 파일럿 인터뷰(pilot interview) 를 진행하여 사전 검증하였다.
- 선임 연구자(B.C.O., K.E.H.)의 피드백을 받아 질문의 흐름(flow), 명확성(clarity), 적합성(relevance)을 향상시켰다.
인터뷰는 다음과 같은 일정으로 진행되었다(그림2 참고):
- 1년 차 인터뷰 : 2019년 6월부터 8월까지, 전화 또는 대면으로 진행.
- 2년 차 인터뷰 :
- 첫 번째 시점(Timepoint 1): 2020년 5월 (Zoom 활용)
- 두 번째 시점(Timepoint 2): 2020년 10월부터 11월 (Zoom 활용)
모든 인터뷰는 전문적으로 음성 녹음(audio recording)되었으며, 분석 전에 필사(transcription) 및 익명화(deidentification) 처리되었다.
자료 분석(Data analysis)
- 분석은 인터뷰 녹취록(transcripts)을 CHAT의 맥락에서 읽으면서 코딩 프레임워크(coding framework)를 구축하는 것으로 시작했다.
- 1년 차 인터뷰 및 2년 차 첫 번째 시점 인터뷰에서 얻은 5개의 녹취록을 이용하여, 3명의 연구자(L.B.P., B.C.O., K.E.H.)가 CHAT 활동 시스템 요소들과 일치하는 코드를 도출하였다.
- 토론을 통해 분석 과정에서 지속적으로 코드북(codebook)을 수정하고 개선하였다. 완성된 코드북을 사용하여 2명의 연구자(L.B.P. 및 A.F., B.C.O., 또는 K.E.H.)가 이전 연구에서 수집된 모든 1년 차 인터뷰 자료를 코딩했다.⁴⁰
- 2년 차 자료는 수집과 분석을 동시에 진행하였다.
- 각 녹취록은 2명의 연구자(L.B.P.와 A.F., B.C.O., 또는 K.E.H.)가 독립적으로 코딩한 뒤 토론을 통해 의견 불일치를 조정하였다.
- 첫 번째 시점과 두 번째 시점에서 각각 9건씩의 인터뷰가 완료된 후, 새로운 아이디어가 더 이상 도출되지 않고 CHAT 활동 시스템 각 요소에 대한 풍부한 사례(rich examples)가 확보되어, 이론적 충분성(theoretical sufficiency)이 달성된 것으로 판단하였다.⁴¹
- 코드로 분류된 발췌본(excerpts)을 분석하여 활동 시스템 내 긴장(tensions)을 확인하고, CHAT 도표(diagrams)를 이용한 개념적 논의(conceptual discussion) 및 데이터 시각화(data visualization)를 통해 긴장을 요약하고 세분화하였다.
- 자료의 코딩 및 관리는 Dedoose 프로그램(버전 8.3.47)을 활용하였다.
성찰성(Reflexivity)
- 연구팀은 코드 개발 및 조정 과정에서 성찰성에 대한 지속적인 논의를 진행하였다.
- 연구팀 구성원들은 다양한 관점(varied perspectives)을 가지고 있었다:
- 1년 차 WBA 구현을 경험한 선임 의과대학생(L.B.P.)
- WBA 경험이 없는 임상실습 이전(preclerkship)의 의과대학생(A.F.)
- 관련 문헌에 정통한 교수이자 교육과학자(B.C.O.)
- 1년 차 연구에 참여했던 전공의(L.S.)⁴⁰
- 두 해에 걸쳐 WBA 설계와 구현을 감독한 부학장(associate dean, K.E.H.)
- 자료 분석 전반에서 자기 성찰적 저널링(self-reflective journaling) 및 메모(memos)를 활용하여 연구진의 가정과 해석(assumptions and interpretations)을 투명하게 관리하였다.
- 이를 통해 서로의 해석을 비판적으로 검토하고, 토론을 거쳐 합의(consensus)로 연구 결론을 도출하였다.
결과(Results)
- 1년 차: 총 168명의 임상실습(clerkship) 학생들이 이메일 초청을 받았고, 이 중 18명이 인터뷰에 참여하였다.⁴⁰ 단, 연구팀 저자였던 인터뷰 참여자 L.B.P.의 자료는 제외하였으며, 최종적으로 17명의 학생 데이터가 분석에 포함되었다.
- 2년 차: 총 167명의 학생이 이메일 초청을 받았으며, 25명이 응답하였다. 이 중 18명이 실제로 인터뷰에 참여하였으며, 첫 번째 시점(timepoint 1)에 9명, 두 번째 시점(timepoint 2)에 9명이 참여하였다.
- 참가자의 자가보고 인구통계 정보(self-reported demographic data)는 표 1에 제시되어 있다.
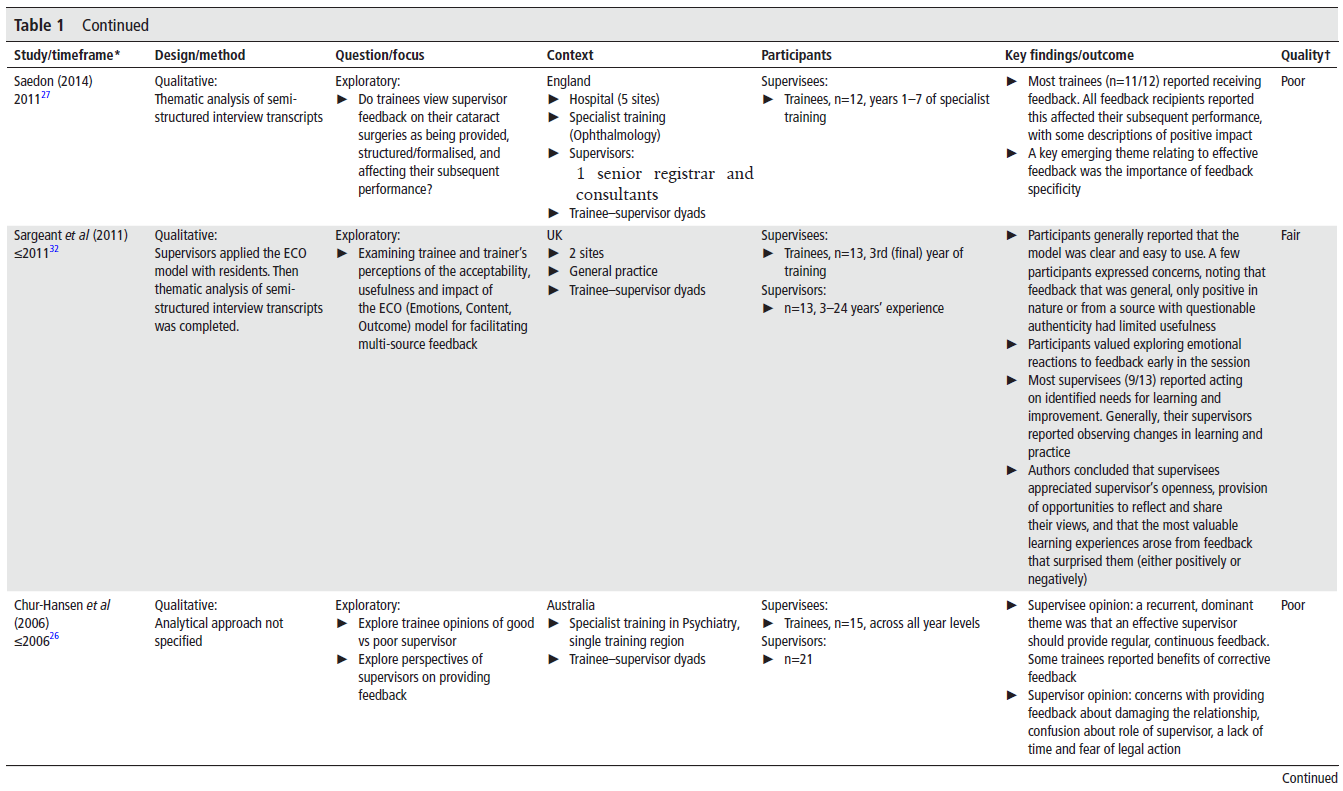
우리는 CHAT 관점에서 다음의 5가지 주요 활동 시스템 내 긴장(tensions) 을 확인하였으며, 이들은 시간 경과 및 도구의 변화에 따라 달라졌다:
- WBA 피드백이 총괄평가(summative assessment)로 오해되는 현상
- 피드백을 지연시키는 번거로운 도구 설계(cumbersome tool design)
- 감독자에게 WBA 요청이 부담이 될까 우려하는 심리
- WBA가 단순한 체크리스트 활동인지, 학습 기회로 여겨지는지에 대한 인식의 차이
- 각 임상실습 특유의 학습 문화 안에서 WBA가 수행되는 방식
→ 그림 3 참조.
2년 차에는 특히 학생이 WBA 양식을 직접 작성할 수 있는 기능(self-completion capabilities) 이 추가됨에 따라 새로운 긴장 요소들이 발생하였다:
- 자율성(autonomy)과 감독(supervision) 간의 균형 문제
- WBA 내용의 일관성 부족
- 여전히 WBA가 단순한 체크리스트 활동 으로 인식되는 현상
→ 부록 5 참고: http://links.lww.com/ACADMED/B292
이하의 결과에서는 이러한 긴장의 진화 과정, 긴장을 매개한 시스템 요소들, 학생들이 이를 극복하기 위해 사용한 전략들을 기술하였다. 인용문에는 인터뷰 연도(I 또는 II)와 참여자 번호(1–18)를 병기하였다. 2년 차 참여자는 II-1~II-9(첫 번째 시점), II-10~II-18(두 번째 시점)으로 표기하며, LIC 학생은 별도 표기하였다.
🔹 WBA 피드백이 총괄평가로 오해됨
비록 WBA는 형성평가(formative assessment) 를 위해 설계되었지만, 1년 차 학생들은 이를 총괄평가(summative assessment)로 인식하였다(object의 오해). 학생들은 감독자들이 동일한 온라인 플랫폼에서 사용되는 총괄평가 양식과 WBA 도구를 혼동하는 것을 관찰했다. 이로 인해 형성적 피드백 시스템에 대한 신뢰(trust) 가 약화되었다:
"저는 [WBA]를 보내는 걸 망설여요. 예전에도 그랬는데, 감독자가 제 총괄평가 양식 대신 그것만 작성하는 경우가 있었거든요." (I-2)
2년 차에서는 WBA 전용 플랫폼(도구)이 도입되면서 형성/총괄평가 간의 구분이 명확해졌고, 이러한 긴장은 완화되었다:
"한 한 달쯤 실습 돌고 나서야 깨달았어요. '아, 이거는 그냥 나를 위한 거구나. 다른 사람을 위한 게 아니구나'라는 걸요." (II-1)
하지만 도구의 의도를 이해하면서도 여전히 “총괄평가에 반영될지도 모른다” 는 우려는 남아 있었다:
"그날 있었던 일이 잘 안 풀렸을 때, ‘이거는 평가가 아닌 건 알지만, 그래도 이걸 언급하면 이 감독자가 그 주에 기억하는 건 결국 그 나쁜 경험일 수도 있잖아’ 하고 걱정됐어요." (II-3)
해당 학생은 새로운 감독자에게 도구의 목적을 사전에 설명함으로써 긴장을 완화하고자 하였다:
"우리는 항상 이렇게 말해야 해요. ‘WBA를 주 2개씩 받아야 하고, 이건 형성적 피드백이지 평가 목적이 아니에요. MSPE에 포함되지 않아요.’” (II-3)
또한 일부 학생들은 긍정적인 피드백을 받을 수 있는 관찰자나 기술을 전략적으로 선택 하기도 했다. 더불어, 학생이 WBA를 직접 작성할 수 있는 기능(self-completion) 이 추가되면서 형성 대 총괄 평가(object)의 긴장 완화에 도움이 되었다. 이 기능은 학생들이 WBA를 자신이 이해하는 목적에 맞게 활용할 수 있도록 하였다.
🔹 피드백 지연을 유발한 번거로운 도구 설계
1년 차 도구에서는 실시간 피드백(object)을 지향하면서도, 컴퓨터에서 WBA 양식을 작성해야 하는 제약(tool) 이 있어 모순이 발생했다. 학생들은 관찰 후 수 시간 뒤에 WBA 요청 링크를 감독자에게 전송하였고, 감독자는 늦게 작성하거나, 형식적인(generic) 피드백만 제공하였다:
"가끔은 너무 일반적인 피드백만 받아서, 도대체 뭘 보고 그런 말을 하는 건지 알 수가 없어요. 때로는 제가 그 감독자랑 일했던 시점보다 몇 주가 지나서야 [WBA]가 돌아오기도 해요." (I-5)
학생들은 형식적이고 지연된 피드백이 학습자와 감독자 모두의 참여도(buy-in)를 저해한다고 인식했다(community의 문제). 단, 마취과(anesthesia) 실습에서는 모바일 QR 코드 방식 을 시범 도입하여 실시간 피드백이 활발히 이루어졌다. 2년 차 도구는 QR 코드를 통한 모바일 기반 설계로, 직접 관찰과 동시에 WBA를 완료할 수 있게 되어 지연 문제를 해소하였다:
"저는 QR 코드의 열렬한 팬이에요. 우리 학년부터 생긴 기능인데, 누군가에게 링크를 문자나 이메일로 보내는 것보다 훨씬 간편하거든요. 바로 그 자리에서 할 수 있어요." (II-1)
감독자 역시 이 기술 변화로 인해 WBA 참여도가 향상되었다고 느꼈다:
"감독자들이 새 시스템이 훨씬 더 낫고 쉽다는 걸 깨달은 이후에는 반감 같은 건 거의 없었어요. 다들 잘 따라오시는 것 같아요." (II-9, LIC)
하지만 2년 차에도 일부 기술적 장애물은 남아 있었으며, 예컨대 학생들이 자신의 대시보드에서 피드백 내용을 제대로 확인하지 못하는 문제가 있었다. 그럼에도 불구하고, 도구 기술의 전반적인 개선은 학생과 감독자 공동체(community) 의 WBA 도구 지지를 강화하였고, 실시간 피드백이라는 원래의 목적(object) 과도 더욱 잘 일치하게 되었다.
🔹 WBA 요청이 감독자에게 부담이 될까 걱정됨
1년 차와 2년 차 모두에서 학생들은 자신이 감독자에게 부담을 주는 것이 아닐까 하는 우려를 표현했다. 학생들은 WBA 요청이 환자 진료나 팀의 바쁜 일정에 방해될까 걱정했다. 비록 임상실습 책임자들이 피드백 요청을 장려했지만, 피드백 대화를 문서화해야 한다는 규칙(rule) 이 노동집약적이고 불필요하게 느껴졌으며, 특히 1년 차에서는 도구 작성 책임이 전적으로 감독자에게 있었기 때문에 그 부담감이 더 컸다:
“[WBA]는 모든 사람에게 짜증나는 일이에요. 전공의들은 양식 하나 더 작성하고 싶지 않고, 의대생들도 바쁜 전공의들에게 또 양식을 부탁하는 게 싫죠.” (I-5)
하지만 지도교수와의 장기적 관계(longitudinal relationships) 가 이 긴장을 완화시키는 데 도움이 되었다:
“저는 오히려 [WBA] 요청이 더 수월해요. 제가 담당 교수님들과 장기적으로 관계를 맺고 있고, 그분들은 제 교육을 위해 존재하는 분들이니까요.” (II-10, LIC)
또 다른 학생들은 감독자의 부담을 줄이기 위해 책임을 스스로 떠맡으려는 태도(division of labor) 를 보였다. 예컨대, 1년 차 학생들은 감독자가 기억하지 못할 것을 고려하여 사전에 내용을 기록해 주기도 했다:
“감독자가 말했던 피드백을 제가 미리 메모해 두고, 그걸 토대로 WBA를 작성하도록 도왔어요. 보통 감독자들이 뭘 피드백했는지 기억도 못 하시거든요.” (I-4)
2년 차에서는 학생이 직접 WBA를 작성할 수 있는 기능(self-completion)이 생기면서 역할 분담 구조가 바뀌었다. 처음에는 여전히 감독자에게 WBA 작성을 요청했지만, 점차적으로 학생 스스로 양식을 작성하는 경우가 많아졌다. 이로 인해 학생들은 자신의 필요에 따라 도구를 활용하여 규정을 충족하거나 피드백을 수집했다. 어떤 경우에는 사후 작성(retroactive completion) 을 하거나, 감독자에게 알리지 않고 조용히 작성하기도 했다.
“제가 직접 작성하는 게 훨씬 쉽기는 해요. 하지만 솔직히 감독자가 직접 쓰셨을 때보다 피드백의 질은 떨어지는 것 같아요. 좀 더 깊이 생각해주시는 게 어렵죠.” (II-8)
몇몇 학생에게는 WBA 직접 작성이 감독자에게 미안한 감정을 덜어주는 동시에 학습에도 긍정적인 영향을 주었다. 피드백 내용을 기록하면서 자기 성찰(self-reflection) 을 강화하는 계기가 되었다:
“우리가 얘기한 내용을 제가 적어놓는 게 도움이 됐어요. 뭔가 빠뜨리지 않게 정리하고, 피드백 내용을 요약하고 재진술하는 것도 제게는 좋은 훈련이었어요.” (II-3)
🔹 WBA가 체크리스트인가, 학습 기회인가
학생들은 WBA의 피드백 목적(object) 에는 공감했지만, 주당 2개의 WBA 작성 규칙(rule) 이 이 목적을 가리는 경우가 많았다. 많은 학생들이 이 규칙을 스트레스로 인식했으며, 규정이 없거나 더 적은 횟수가 더 낫다고 느꼈다. 하지만 일부 학생들은 피드백을 꾸준히 요청하도록 유도하는 기능이 있다는 점에서 규정의 가치를 인정했다:
“이런 규정은 있어야 해요. 스스로 어떤 걸 해야 한다는 걸 강제하지 않으면, 지키는 게 어렵다는 걸 깨달았거든요.” (II-8)
대부분의 경우, 학생들은 WBA의 진정한 목적보다는 '규정 충족' 자체를 활동의 목표(object)로 인식하게 되었다. 다만, 2년 차에서는 감독자에게 의존하지 않고 WBA를 작성할 수 있게 되면서 이 긴장은 어느 정도 해소되었다. 하지만 규칙이 너무 경직되어 있다고 느낀 학생들은 유용한 피드백보다는 작성 편의성에 초점을 두게 되었다:
“이 숫자를 채워야 한다는 생각에, 누가 피드백을 주자마자 ‘이걸 [WBA]로 바로 만들 수 있을까?’만 생각하고, 정작 피드백에 집중을 못했어요.” (II-14)
감독자 역시 규칙 충족에만 집중하면, 피드백의 진정성(authenticity) 과 유용성(usefulness) 이 떨어진다고 학생들은 지적했다:
“이건 그냥 또 하나의 체크리스트처럼 느껴져요. 너무 실망스러워요. 저는 제 의학교육이 그냥 ‘체크만 하는 것’이 되는 걸 원하지 않거든요. 감독자들도 좀 더 진심으로 참여하셨으면 해요.” (II-15)
반대로, 규칙에 덜 압박을 느낀 학생들은 WBAs를 학습 중심으로 더 자유롭게 활용할 수 있었으며, 발전이 필요한 영역에 피드백을 요청하기도 했다:
“제가 어떤 기술을 잘 하고 있는지, 다음에는 뭘 더 해야 하는지, 어떤 부분에서 피드백을 받아야 할지를 돌아보게 돼요. 1년 동안 제 성장을 추적하는 데 도움이 돼요.” (II-9, LIC)
특히 자발적 피드백을 주지 않는 감독자들과 함께한 학생들은, 규정을 피드백 대화를 주도하는 근거로 활용했다. 많은 학생들이 작성된 피드백보다, 그 대화 자체가 더 가치 있었다고 평가했다:
“이게 저희에게 ‘저에 대해 자주 피드백 주세요’라고 말할 수 있는 기회를 줘서 정말 좋아요. 이게 규정이니까요.” (II-11)
🔹 임상실습별 학습 문화와 WBA
WBA의 유용성은 각 임상실습(clerkship) 환경과 문화(culture) 에 따라 달라졌다. 학생들은 감독자와 임상실습 책임자(clerkship directors)가 분위기를 좌우한다고 느꼈다. 도구 활용을 장려하는 교수진 은 WBA의 가치를 높이는 반면, 도구 활용을 회피하는 교수진은 WBA 수행을 어렵게 만들었다. 앞서 언급한 긴장의 변화에 따라, 2년 차 학생들은 1년 차보다 감독자들이 WBA에 더 적극적인 태도를 보였다고 평가했다.
전공과 실습 장소에 따라 WBA에 대한 지원 정도가 상이했으며, 이는 WBA 요청 시 학생들의 심리적 안정감에도 영향을 미쳤다.
- 내과(internal medicine) 는 피드백을 중시하는 문화가 뚜렷하여, 감독자가 WBA 작성을 제안하는 경우가 많았다.
- 소아과(pediatrics) 처럼 직접 관찰과 피드백이 일상 업무에 포함된 전공은 자연스럽게 WBA 수행이 용이했다.
- LIC 학생들 은 장기적인 관계 덕분에 WBA를 요청하는 것이 더 편하다고 느꼈다.
- 반면, 지속적인 피드백 문화가 이미 정착된 환경에서는 WBA가 불필요하다고 느끼는 경우도 있었다.
WBA 수행이 어려운 환경에서는, 감독자가 지나치게 바쁘고, 피드백의 질도 떨어지는 경우가 많았다:
“외과니까 바쁜 거 이해해요. 전공의들 절반은 WBA가 뭔지도 모르는 것 같았어요. WBA 작성해 달라고 부탁하는 게 정말 고역이었어요.” (II-9, LIC)
학생들은 비협조적인 문화 속에서도 WBA를 받기 위한 전략을 개발했다. 예컨대,
- 구두 발표(oral presentation)처럼 관찰이 쉬운 상황을 포착하거나,
- 피드백을 사후에 기록(log)하거나,
- WBA가 무엇인지 자세히 설명하지 않고 피드백 요청만 간단히 하는 방식 등을 활용하였다:
“흉부외과 실습할 때는 그냥 이렇게 말했어요. ‘피드백을 기록해도 될까요?’ ... [WBA]가 뭔지에 대해 길게 설명하진 않았어요. 그냥 피드백만 요청했죠.” (II-13)
논의(Discussion)
본 연구에서는 피드백 활동 시스템(feedback activity system) 내 구성요소로 작동하는 WBA 도구를 중심으로 시간의 흐름과 도구의 변화에 따라 달라지는 여러 가지 긴장(tensions) 을 확인하였다.
- WBA가 형성평가(formative assessment) 를 위한 수단으로 제도적으로 장려되고 있음에도 불구하고, 학생들은 여전히 WBA가 총괄평가(summative assessment)로 오용될 가능성에 대한 우려를 나타냈으며, 이는 피드백 시스템 내 지속적인 긴장 요소였다.
- 초기 WBA 도구의 비효율적인 설계(tool design) 는 WBA 작성 지연과 피드백 전달의 저하로 이어졌고, 결과적으로 학생과 감독자 모두의 참여도(buy-in) 를 떨어뜨렸다.
- 학생들은 감독자에게 부담을 주고 싶지 않다는 이유로 WBA 요청을 꺼렸고, WBA를 규정상의 '체크리스트'로만 인식할 경우, 그 본래 목적이었던 유용한 피드백 제공이 약화되었다.
- 또한, 감독자의 태도와 도구에 대한 인식 등 맥락(context)과 문화(culture) 는 학생들의 도구 사용에 영향을 미쳤다.
이러한 긴장들은 정적인 것이 아니라 동적으로 변화하였으며, 기존 긴장이 완화되는 동시에 새로운 긴장이 나타났고, 결과적으로 학생들이 인식한 WBA에 대한 수용도(acceptance)는 2년 동안 전반적으로 향상되었다(보충 부록 5 참조: http://links.lww.com/ACADMED/B292).
🔹 CHAT 이론의 통합적 관점
CHAT(Cultural Historical Activity Theory) 를 이론적 틀(theoretical framework) 로 채택함으로써, 피드백과 WBA를 단일 행위가 아닌 더 넓은 활동 시스템(activity system)의 일부로 분석할 수 있었다.
- 대부분의 WBA 관련 연구는 사용자(user) 나 도구(tool) 자체에 초점을 맞추지만, 실제 임상 교육환경에서의 직접 관찰과 피드백은 다양한 요소들이 상호작용하는 복합 시스템 안에서 이루어진다.⁴²
- CHAT는 주체나 도구만이 아니라, 활동 시스템을 구성하는 모든 요소 간의 관계에 주목하도록 시야를 전환시킨다.⁴³,⁴⁴
도구의 두 가지 버전(2019년과 2020년)을 분석하면서, 활동 시스템 내 요소들이 서로 어떻게 영향을 미치는지 이해할 수 있었다.
- 예컨대, 1년 차에는 다양한 긴장이 시스템 내 단절(fragmentation)을 드러냈으나, 2년 차로 넘어가면서 형성평가 목적을 지지하는 방향으로 시스템 요소 간 조정(coordination)이 이루어졌다.
이는 WBA의 구현을 이해하는 데 있어 단순한 도구 사용 분석을 넘어 활동 패턴 자체에 대한 심층적 고찰을 가능하게 하였으며, CHAT는 그러한 해석을 이끌어내는 데 탁월한 이론적 도구였다.
또한, Engeström의 확장적 학습 이론(expansive learning theory) 에 따르면, 시스템 내 모순(contradictions)은 변화와 성장을 촉진할 수 있다.²³,²⁴ 본 연구에서의 피드백 활동 시스템의 변화는 이러한 확장 학습의 사례로 이해할 수 있다. 더 나아가 Engeström은 변화 실험실(Change Laboratory) 접근법을 제안하며, 시스템 내 이해관계자 간 협력을 통해 긴장을 분석하고 활동 시스템을 재설계하여 도구 구현을 개선할 수 있다고 보았다.⁴⁵ 이는 교육 맥락에 특화된 WBA 설계 전략을 마련하는 데 유익한 접근이 될 수 있다.
🔹 기존 문헌과의 연계
본 연구 결과는 형성평가를 위한 WBA에 대한 기존 문헌과 잘 일치한다.⁴,¹³,¹⁶,⁴⁶
- 경쟁이 심한 의학교육 문화 속에서 형성적 평가를 정착시키는 것은 어려운 과제이며,
- 본 연구는 WBA 피드백 활동 시스템의 여러 요소를 의도적으로 조정함으로써 도구에 대한 인식을 변화시킬 수 있음을 보여주었다.
예컨대,
- 학생에게 도구 작성 권한을 부여하고(division of labor),
- 기존 평가 시스템과 분리된 새로운 플랫폼(tool) 을 제공함으로써,
- 학생들이 WBA를 저부담(low-stakes)의 피드백 도구로 인식하게 되었으며, 피드백 과정에 더 적극적으로 참여하게 되었다.⁴⁷,⁴⁸
하지만 학생들은 여전히 감독자가 기억하는 내용이나 부정적인 피드백 요청의 위험성에 대한 우려를 보였다. 향후에는 피드백의 목적에 대한 학생 및 감독자 교육과 성장 지향적 대화를 위한 전략 교육을 강화하여, 학습자들이 피드백 활동 시스템에서 자신의 역할을 명확히 이해하도록 해야 한다.⁴⁷
🔹 WBA 설계 및 구현에 대한 시사점
다른 연구들과 마찬가지로, 본 연구에서도 다음과 같은 긴장이 반복적으로 나타났다:
- WBA가 학습 가치를 가지도록 설계되면서도, 과도한 부담은 주지 않아야 하며
- **학생과 감독자 간의 역할 분담이 이루어져야 하되, 피드백의 질을 저해하지 않아야 한다.**¹⁰
이에 따라, 본 연구는 피드백 활동 시스템 요소별로 구체적인 권고사항(Table 2 참고) 을 제시하며, 성공적인 WBA 사용을 위한 전략을 다음과 같이 정리하였다:
- 형성평가를 위한 기술 설계는 사용자 친화적이며 시간 효율적이어야 한다.
- 학생의 개별 학습 필요에 맞춤화되면서도, 교수자의 일상 업무 흐름을 방해하지 않는 방향으로 설계되어야 한다.⁴⁹
- WBA 규정이 단순한 체크리스트로 인식되는 현상을 완화하기 위해, 학생 중심의 WBA 도구 개발이 필요하다.
- 도구 작성 시간에 대한 고려 역시 중요하다. 이는 피드백의 학습 효과를 극대화하는 동시에, 학습자 평가 시스템에서 흔히 발생하는 데이터 수집 및 관리의 부담을 줄이기 위한 전략이다.⁴⁷
궁극적으로, 의과대학은 직접 관찰과 의미 있는 피드백 대화가 장려되는 문화를 조성해야 한다.⁴⁰ 이러한 시스템 수준의 변화(system-level change) 는 시간이 지나면서 피드백과 WBA가 임상실습 학습 문화의 일부로 자연스럽게 통합되도록 유도할 수 있을 것이다.
연구의 한계 (Limitations)
본 연구에는 여러 가지 제한점이 존재한다.
- 자료 수집은 단일 기관(one institution)에서만 진행되었고, 이는 WBA 도구의 초기 2년간의 도입 경험에 국한된다.
→ 다른 기관들의 피드백 활동 시스템은 상이할 가능성이 높으며, 본 연구 결과와의 유사점 및 차이점에 대해 별도의 고려가 필요하다. - 본 연구에서의 피드백 활동 시스템에 대한 이해는 자발적으로 참여한 학생들의 관점에 기반하였다.
→ 연구진은 응답 순서대로 학생들을 인터뷰하였으며, 후속 응답자들의 관점이 다를 경우 결과에 영향을 미쳤을 가능성이 있다. - 2년 차에는 LIC 학생 비율이 1년 차보다 높아졌는데, 이는 블록형 임상실습 학생들과는 다른 경험 차이를 더 잘 조명하는 데 기여했을 수 있다.
- 본 연구는 교수진, 전공의, 행정 담당자의 관점은 포함하지 않았으며, 이들의 WBA 구현 경험은 연구 범위를 넘어선다.
→ 그러나 이들의 시각은 활동 시스템 내 상호작용을 더욱 풍부하게 이해하는 데, 특히 업무 부담(perceived workload) 과 고품질 피드백 제공 능력에 대한 인식을 이해하는 데 도움이 될 수 있다. - WBA에 대한 수용도 증가는 시간이 지남에 따라 학생들의 익숙함(familiarity)이 높아졌기 때문일 수도 있으며, 이는 1년 차와 2년 차 간 시스템 변화와 무관하게 발생했을 가능성이 있다.
- Pass/Fail 평가 체제로의 전환도 학생들의 평가 인식에 영향을 주었을 수 있다.
→ 이와 같은 성적 제도의 차이에 따라 활동 시스템은 달라질 수 있으며, 이는 다른 평가 시스템을 운영하는 기관에 적용 시 주의가 필요하다.⁴⁰,⁵⁰ - COVID-19로 인한 교육과정 중단(curricular interruptions) 은 2년 차에 영향을 미쳤다.
→ 연구진은 임상실습 중단 전후 모두에서 학생들을 인터뷰하였지만, 팬데믹으로 인한 모든 영향을 충분히 포착하지 못했을 수 있다.
→ 그러나, 2년 차의 두 시점(timepoints) 간 WBA 인식이나 사용 방식에는 큰 차이가 없었다.
결론 (Conclusions)
본 연구는 WBA를 시스템 수준의 개입(systems-level intervention) 으로 개념화하는 데 있어 다음과 같은 통찰을 제공한다:
- 의도된 피드백 목적(learning을 위한 formative feedback) 을 달성하기 위해서는
사람(people), 기술(technology), 맥락(context) 간의 상호작용을 고려해야 한다. - 피드백 활동 시스템을 다양한 관점에서 탐색하고,
지속적인 시스템 모니터링 및 개선을 수행하는 것은,
임상실습 환경에서 학습 중심 형성평가 문화를 정착시키기 위한 목표를 달성하는 데 핵심적이다.
필요하시면, 전체 내용을 요약하거나 PPT 슬라이드용으로 정리해 드릴 수도 있습니다. 또는 보충자료(Appendix)와 표(Table 1 & 2)도 요청해 주시면 번역해 드릴게요.
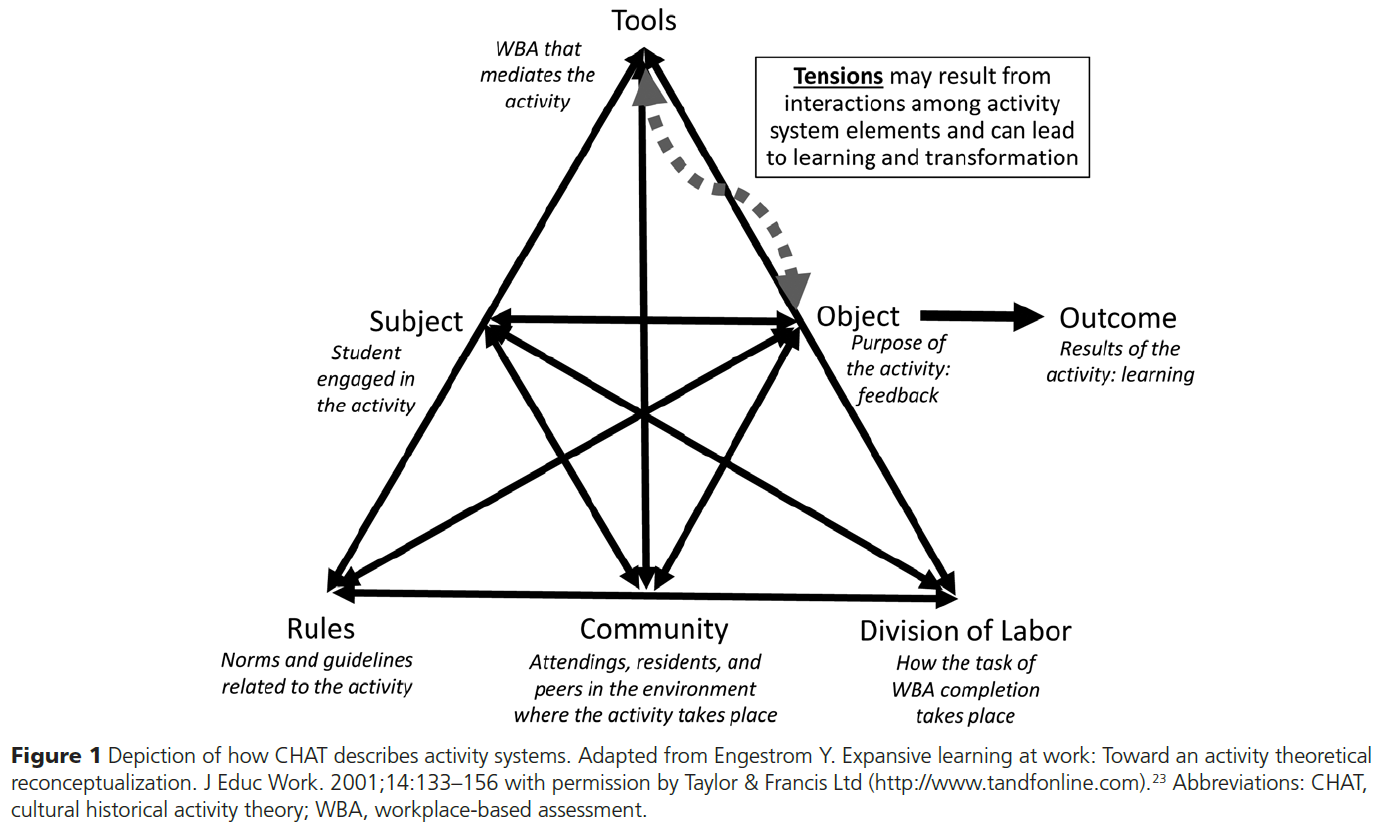
이 그림은 문화역사활동이론(Cultural Historical Activity Theory, CHAT) 을 기반으로 한 피드백 활동 시스템(feedback activity system) 을 시각적으로 설명한 모형입니다. 특히 이 모형은 WBA(Workplace-Based Assessment, 직장기반평가) 가 의과대학 임상실습 교육 환경에서 어떻게 피드백 활동을 매개(mediate)하고, 그 과정에서 어떤 구성 요소 간 상호작용과 긴장(tension)이 발생하는지를 설명**합니다.
🔷 구성 요소 설명 (CHAT의 6요소 + 결과)
1. Subject (주체)
- 설명: 활동에 참여하고 있는 학생(student).
- 역할: 피드백 활동의 중심 참여자이며, 학습 및 자기 성장의 주요 수혜자.
2. Tools (도구)
- 설명: 활동을 매개하는 도구, 여기서는 WBA 도구가 해당.
- 예시: WBA 양식, 플랫폼(예: MedHub, Qualtrics), QR 코드 접근 등.
3. Object (목표)
- 설명: 활동의 목적. 이 그림에서는 피드백(feedback) 이 명시됨.
- 핵심: 단순히 WBA를 작성하는 것이 아니라, 학습을 위한 피드백 제공이 목적임.
4. Outcome (결과)
- 설명: 활동의 결과물. 여기서는 학습(learning) 으로 설정됨.
- 강조점: Object → Outcome으로의 전환은 시스템 요소들이 잘 정렬될 때 이루어짐.
5. Rules (규칙)
- 설명: 활동과 관련된 규범과 지침(norms and guidelines).
- 예시: 학교의 WBA 작성 규정, 피드백 횟수 요구(예: 주 2회), 성적 평가 방식 등.
6. Community (공동체)
- 설명: 활동이 수행되는 맥락에서의 구성원들.
- 예시: 지도 교수(attendings), 전공의(residents), 동료 학생(peers) 등.
7. Division of Labor (노동의 분업)
- 설명: WBA 작성을 누가 어떻게 수행하는지를 포함한 역할 분담.
- 예시: 감독자가 작성 vs. 학생이 자가 작성, 피드백 요청의 주도권 등.
🔷 주요 특징 및 해석
✅ 굵은 선
- 각 요소들이 서로 상호작용(interaction) 하며 연결되어 있음을 의미합니다.
- 이 상호작용이 조화를 이루면 효과적인 피드백과 학습으로 이어지고, 불균형이 발생하면 긴장(tension)이 생김.
✅ 회색 점선 화살표 & 주석
- Tensions (긴장) 은 활동 시스템 요소들 간의 상호작용에서 발생할 수 있으며, 이는 학습과 변화(learning and transformation) 로 이어질 수 있음.
- 예: 도구(WBA)의 목적이 '형성평가'임에도 불구하고 '총괄평가'로 오해될 경우 Object와 Tool 사이에서 긴장이 발생.
🔷 전체 구조 요약
이 그림은 학생(student) 이라는 주체가, WBA 도구(tool) 를 사용하여, 피드백(object) 을 받기 위한 활동을 수행하고, 그 결과로 학습(outcome) 을 달성하는 이상적인 시스템을 보여줍니다. 그러나 이 모든 과정은 규칙, 공동체, 역할 분담 등 다양한 요소들과의 상호작용에 따라 지원되거나 방해받을 수 있으며, 때로는 긴장과 갈등을 낳기도 한다는 점을 강조합니다.
📌 활용 포인트 (교육적 적용 시)
- 이 모델은 단순한 평가 도구(WBA) 사용을 넘어, 전체 교육 시스템의 맥락에서 도구가 어떻게 기능하는지 분석하는 데 유용합니다.
- 또한 시스템 내 긴장 요소를 식별하고 변화 전략을 설계하는 데 이론적 틀로 활용될 수 있습니다 (예: Engeström의 확장학습 모형 및 Change Laboratory 접근).
필요하시다면 이 그림을 활용하여 슬라이드용 요약, 학생 강의 자료, 혹은 연구 프레임워크 구성에 맞춘 분석도 도와드릴 수 있습니다.
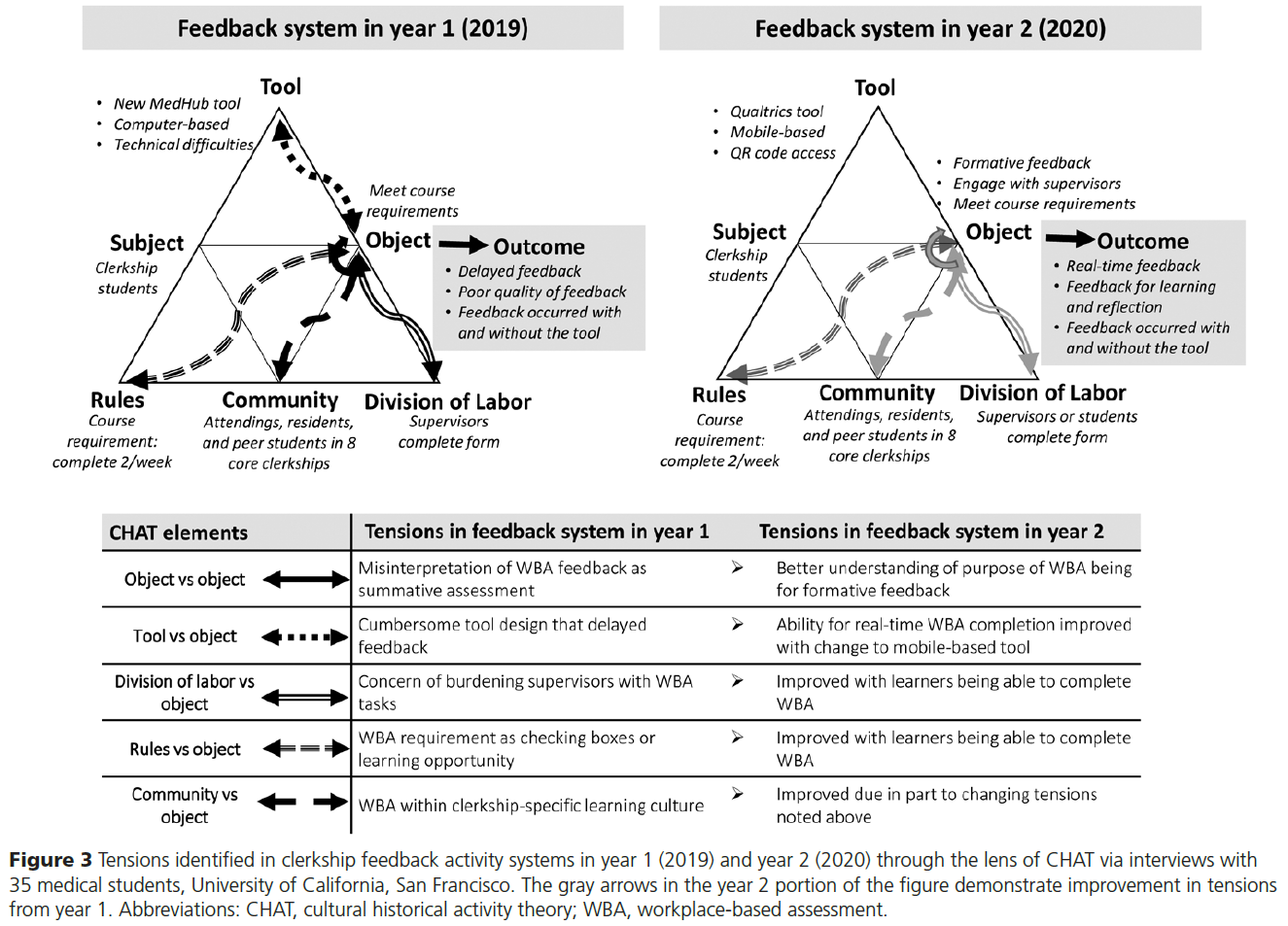
이 그림은 Figure 3으로, **2019년(1년 차)**과 **2020년(2년 차)**에 걸쳐 **임상실습 피드백 시스템의 변화와 그에 따른 긴장(tensions)**을 **CHAT(Cultural Historical Activity Theory)**의 틀을 활용하여 시각화한 것입니다.
특히, 그림은 WBA(Workplace-Based Assessment) 도구의 변화와 함께 시스템 내 요소들 간 긴장이 어떻게 진화했는지를 비교하고 있습니다.
🔷 전체 구조 개요
그림은 두 개의 삼각형 모형을 통해 두 해의 시스템을 각각 시각화하고 있으며, 아래 표에서는 CHAT 요소 간 긴장을 요약하고 비교하고 있습니다.
🔹 Feedback System in Year 1 (2019)
🧩 Tool
- New MedHub 도구, 컴퓨터 기반, 기술적 문제 있음
- 도구의 설계가 불편하고 시간 소모적(cumbersome)
🎯 Object
- 표면적으로는 피드백이 목적이지만, 실제로는 *코스 요건 충족(meet course requirements)*에 치우침
🧑 Subject
- 임상실습 학생들(clerkship students)
⚖ Rules
- 주 2회의 WBA 요구가 강제됨
👥 Community
- 교수, 전공의, 동료 학생들 등 8개의 필수 임상실습 환경의 공동체
🛠 Division of Labor
- WBA는 전적으로 감독자가 작성
🎯 Outcome
- 지연된 피드백, 피드백의 질 저하, 도구와 무관한 구두 피드백 발생
🔹 Feedback System in Year 2 (2020)
🧩 Tool
- Qualtrics 도구, 모바일 기반, QR 코드 접근
- 실시간 피드백 가능해짐
🎯 Object
- 형성적 피드백(formative feedback), 감독자와의 상호작용, 코스 요건 충족
🧑 Subject
- 동일하게 임상실습 학생들
⚖ Rules
- 주 2회의 WBA 규정은 유지
👥 Community
- 동일한 8개 실습 환경
🛠 Division of Labor
- 학생 또는 감독자가 작성 가능(자가작성 허용됨)
🎯 Outcome
- 실시간 피드백 증가, 학습과 성찰 중심 피드백, 구두/서면 피드백 병행
📊 하단 표 요약: CHAT 요소별 주요 긴장 비교
| CHAT 요소 간 관계 | 2019년(Year 1)의 긴장 | 2020년(Year 2)의 변화 |
| Object vs. Object | WBA 피드백이 총괄평가로 오해됨 | 형성평가 목적에 대한 이해 향상 |
| Tool vs. Object | 복잡한 도구 설계로 인해 피드백 지연 발생 | 모바일 기반 도구로 실시간 피드백 가능 |
| Division of Labor vs. Object | 감독자에게 WBA 작성 부담 집중 | 학생의 자가작성 기능으로 긴장 완화 |
| Rules vs. Object | WBA가 체크리스트처럼 수행, 학습 기회로 인식되지 않음 | 학생 자율성 증가로 규정에 대한 인식 개선 |
| Community vs. Object | 임상실습별 문화 차이로 WBA 사용에 차이 발생 | 문화적 긴장 일부 해소됨 (도구 개선 및 참여 확대 영향) |
✅ 핵심 해석
- 이 그림은 도구의 단순한 업그레이드가 아니라, 역할 분담, 문화, 규칙, 인식 등 활동 시스템 전반의 상호작용이 함께 진화하면서 피드백의 질과 학습 효과가 향상됨을 보여줍니다.
- 특히 학생이 주체가 되어 도구를 활용하고 피드백을 이끌어내는 방향으로의 전환은, 형식적 ‘과제’에서 실제 ‘학습 기회’로의 전환을 가능하게 했습니다.
- CHAT은 이러한 복잡하고 다층적인 변화를 분석하고 해석하는 데 매우 강력한 이론적 렌즈로 작동했습니다.
필요하시면 이 도표를 기반으로 슬라이드 요약, 강의 자료, 논문 발표 시 설명용 해석 문구도 제공해드릴 수 있습니다.