Acting wisely in complex clinical situations: 'Mutual safety' for clinicians as well as patients

🧩 단순한 '안전'에서 벗어나기: 의학교육이 지향해야 할 ‘상호 안전(Mutual Safety)’
의과대학, 병원, 환자, 그리고 교육자들이 모두 공감하는 키워드가 하나 있죠.
바로 ‘환자에게 해를 끼치지 말 것(do no harm)’이라는 말이에요. 그런데… 정말 그 말만으로 충분할까요?
오늘 소개할 논문은 이 단순한 구호가 만들어내는 모순(contradiction)과, 이를 넘어서는 새로운 개념인 ‘상호 안전(mutual safety)’에 대해 이야기합니다.
저자들은 말합니다:
"의사는 환자에게 해를 끼치지 않도록 훈련되어야 한다는 단순성 규범과,
‘의사는 주어진 상황에서 환자에게 최대한 이로움을 주도록 교육받아야 한다’는 복잡성 규범 사이에 내재적 모순이 존재한다"
“There is an inherent contradiction between the simplicity rule ‘doctors should be trained not to harm patients’ and the complexity rule ‘doctors should be educated to benefit patients as much as possible under prevailing circumstances’.”
⚠️ CBME, 정말 환자에게 더 좋은 교육일까?
이 논문은 최근 몇십 년간 전 세계 의학교육의 주요 흐름이 되어버린 역량 기반 의학교육(CBME: Competency-Based Medical Education)이 오히려 교육과 실천 사이의 거리를 넓힐 수 있다고 지적합니다.
“CBME may make medical education less able to benefit patients by distancing the epistemologies of education and practice from one another.”
“CBME는 교육과 실천의 인식론(epistemology)을 서로 멀어지게 하여, 의학교육이 환자에게 이로움을 주는 능력을 약화시킬 수 있다.”
CBME가 표준화 가능한 단순 과제(예: 술기 교육)에는 효과적이지만, 현장의 복잡성(complexity of practice)까지 충분히 다루기에는 부족하다는 거예요.
🧪 인슐린 처방이라는 ‘복잡한 문제’에서 출발하다
저자들은 북아일랜드(Northern Ireland)의 수련의(Foundation Trainee, FT)들이 자주 겪는 어려운 문제—바로 입원 환자의 인슐린(insulin) 처방—를 연구 주제로 삼습니다.
인슐린 처방은 그날의 상태에 따라 적절했던 용량이 다음 날은 해로울 수 있는,
즉 같은 행동이 유능한 판단(competent)도, 무능한 판단(incompetent)도 될 수 있는 매우 복잡한 상황이에요.
"Experience teaches doctors to optimise benefit, whilst accepting that harm cannot be eliminated completely."
"경험은 의사들에게 해를 완전히 제거할 수 없음을 인정하면서, 최대 이익을 도모하는 법을 가르친다."
🤝 ‘상호 안전(Mutual Safety)’이라는 새로운 관점
연구진은 '환자에게 해를 주지 않는 것(no harm)'이 아니라, '환자와 의사 모두에게 이로움을 주는 것',
즉 ‘상호 안전(mutual safety)’을 의학교육의 목표로 삼아야 한다고 제안합니다.
“We proposed that mutual, rather than individual, safety should be the goal of medical education.”
“우리는 개인의 안전이 아닌 상호 안전이 의학교육의 목표가 되어야 한다고 제안한다.”
이 개념은 단지 환자의 생물학적 안전뿐 아니라, 의사의 심리적 안정(psychological safety), 동기(motivation), 보람(reward)까지 포괄합니다.
🧠 교육 개입의 핵심은 ‘경험에 대한 성찰’
연구팀은 경험 기반 학습(experiential learning)과 성찰(reflection)을 중심으로 교육 개입을 설계했어요.
특히 인슐린 처방 관련 경험을 돌아보며 행동 변화를 유도하는 ‘사려 깊은 실천(Acting Wisely)’ 도구를 개발했죠.
“Reflection on experience helps learners develop agency to address future complex situations in ways that abstract teaching before the event cannot.”
“경험에 대한 성찰은, 사전 교육으로는 대비할 수 없는 복잡한 미래 상황을 학습자가 능동적으로 다룰 수 있는 자율성을 길러준다.”
이 접근은 단순히 개별 역량을 체크하는 것을 넘어서, 학습자가 팀 내에서 어떻게 환자를 대변할 수 있는지,
현장의 모순에 어떻게 대응할 수 있는지를 실질적으로 키워주는 방식이었습니다.
🧰 Toolkit은 무료로 공유돼요!
이 연구에서 개발한 교육 도구는 Creative Commons 라이선스로 제공되며,
‘Making Insulin Treatment Safer’ 웹사이트를 통해 누구나 활용할 수 있어요.
곧 교수 개발자들을 위한 toolkit 버전도 출간 예정이라니, 기대해볼 만하겠죠?
🩺 마무리: 의사는 기술자가 아니라 ‘복잡함을 견뎌내는 전문가’입니다
논문은 이렇게 마무리돼요.
“Doctors are professionals and not technicians. They are of value to society because they are capable and willing to address complex problems, which require moral courage, intelligence, and tenacity.”
“의사는 기술자가 아니라 전문직 종사자다. 그들은 도덕적 용기, 지성, 끈기를 바탕으로 복잡한 문제를 다룰 수 있기에 사회에 가치 있는 존재다.”
우리는 의사를 최신 평가 점수로만 판단해서는 안 되며,
이들이 변화무쌍하고 예측 불가능한 의료 현장에서 지혜롭게 행동할 수 있도록 교육과 사회 모두가 지원하고 격려해야 한다는 메시지로 글을 마무리합니다.
💬 여러분은 어떻게 생각하시나요?
‘안전’이라는 단어 안에 ‘의사’의 안전도 함께 들어가야 한다는 이 시각, 여러분은 공감하시나요?
1. 의학교육 개혁의 필요성
“현장의 병원 직원들에게 있어 무엇보다도 참여, 노력, 감정, 흥분, 그리고 좌절을 불러일으키는 것은 실제 살아있는 환자들과의 만남이다.” (“What more than anything arouses involvement, effort, emotion, excitement, and frustration among frontline hospital staff is encounters with real live patients.”, Engeström, 2018)
21세기 초, 의료행위가 환자에게 해를 끼치고 있다는 대중의 우려(Kohn et al., 2000)는 의료 전문직에 대한 신뢰를 약화시켰다. 역량 기반 의학교육(Competency-Based Medical Education, CBME)이 하나의 패러다임(paradigm)으로 부상한 것은 이 시기와 맞물렸으며, 이는 환자 안전성 향상에 대한 압박에 따른 결과로 보인다(Carraccio & Englander, 2013; Holmboe et al., 2017). 그러나 경험은 우리에게 보건의료의 안전을 개선하는 일은 단순히 개인의 역량을 보장하는 것보다 훨씬 복잡하다는 사실을 보여주었다.
한편, 또 다른 우려스러운 위협이 전 세계적으로 떠오르고 있다. 의사들이 환자에게 이로움을 주고자 하는 동기가 점점 약화되고 있다(Nishigori, 2020). 워라밸(Work-life balance)은 수련생들의 세부 전문과 선택에 영향을 미치고 있다(Douglas et al., 2018). 질병으로 인한 결근과 경력 단절을 초래하는 열악한 심리사회적 건강(psychosocial health) 상태는 의료팀 내 단절(fragmentation) 문제를 더욱 악화시키고 있다(West & Coia, 2019; Dornan et al., 2020; Wilson & Simpkin, 2020).
이 글은 의학교육 개혁의 역사와, 어떻게 하면 미래의 보건의료를 의사와 환자 모두에게 더 안전한 방향으로 만들 수 있을지를 탐구한 일련의 주제 연계 프로젝트들(즉, 하나의 프로그램)을 보고한다. 이 연구의 목적은 '상호 안전(mutual safety)'이라는 개념을
- 어떻게 개념화할 수 있는지(conceptualised),
- 어떻게 최적화할 수 있는지(optimised) 탐색하는 것이었다.
기원전 5세기, 히포크라테스(Hippocrates)는 의사로 하여금 서약(oath)을 하게 함으로써 의학을 하나의 전문직(profession)으로 격상시켰다(Hippocratic Oath, n.d.). 이 히포크라테스 선서는 치료 기술의 활용이 환자에게 이로움을 줄 가능성이 해를 끼칠 가능성보다 높도록 해야 한다는 의무를 의사에게 부여했다. 이 서약은 의학교육에도 단단한 토대를 제공했는데, 즉,
- 가르치는 일(teaching)은 도덕적 의무(moral imperative)이며,
- 교육은 실제 진료(practice)와 통합되어야 하며,
- 학생들은 결국 교사가 되었을 때 전문직적 행위(professional behaviours)를 계승해야 한다는 것이다.
이에 따라, 본 논문은 의학교육이 환자에게 최대한의 이로움을 주도록 최적화되어야 한다는 전제를 따른다.
이후에 전개되는 서사는 하나의 연구 프로그램(research programme)의 흐름을 다시 펼쳐 보인다.
- 2장(Section 2)에서는 의료 실무와 의학교육이 하나의 복잡한 활동의 밀접하게 연결된 두 측면임을 주장한다.
- 3장(Section 3)에서는 문화-역사적 활동이론(Cultural-Historical Activity Theory, CHAT)(Engeström, 2018)을 활용하여 의학교육을 단순한 것으로 간주할 때 발생하는 긴장(tensions)을 식별한다.
- 4장(Section 4)에서는 3장의 주장을 진전시키기 위해 CHAT을 적용한 복합 개입(complex intervention)을 보고한다.
- 5장(Section 5)은 해당 프로그램의 평가(evaluation)를 제공하며,
- 6장(Section 6)에서는 실천(practice)과 연구(research)에 대한 함의를 제안한다.
2. 임상의 복잡성 (The complexity of practice)
이전의 여러 연구자들은 의학교육을 단순한 것으로 개념화할 것인지, 혹은 복잡한 것으로 개념화할 것인지에 대해 논쟁을 벌여왔다 (Regehr, 2010; Norman, 2011; Cristancho et al., 2019; Woodruff, 2019).
단순함(simplicity)의 대표적인 예는 비의료인을 대상으로 한 기본 심폐소생술(Basic Life Support, BLS) 훈련이다.
- 누군가 길에서 쓰러지고 생명 징후가 없다면, 정답(the solution)은 흉부를 압박하고 폐에 리드미컬하게 공기를 불어넣는 것이다. 마네킹을 대상으로 이러한 행위를 숙련되게 수행(competently)할 수 있다면, 응급처치요원(first-aider)이 되기 위한 조건 중 하나는 충족된 셈이다.
- 물론, 유방암 치료(breast cancer treatment)는 BLS보다 훨씬 더 복잡하다. 방사선 전문의는 유방촬영술(mammogram)을 해석하고, 세포병리 전문의는 생검(biopsy)을 판독하며, 외과의는 유방절제술(mastectomy)을 시행하고, 종양내과의는 항암화학요법(chemotherapy)을 처방한다. 이처럼 더 많은 사람과 기술이 개입되지만, 역량 기반 교육(Competency-Based Medical Education, CBME)의 단순함을 옹호하는 이들은 여전히 개별 역량(individual competence)이 환자 안전을 위한 교육의 핵심이라고 믿는다.
- 단순성을 옹호하는 이들의 전제는, 유방암은 표준화된 임상행동(standardised clinical behaviour)에 따라 예측 가능하게 반응하는 표준 질환(standard disease), 즉 결정적 상황(determinate situation)이라는 것이다. 따라서 한 여성이 나쁜 예후를 겪는다면, 시스템 내 누군가 또는 무언가가 무능하게 작동했다는 논리가 성립한다.
반면, 복잡성을 지지하는 입장은 다음과 같다. 인간의 건강과 웰빙은 단순히 이익(benefit)과 해악(harm)의 이분법으로 설명될 수 없다.
- 환자와 임상의는 각각 가치와 자유 의지(agency)를 지닌 개별 존재로, 어떤 날은 잘 협력하고, 어떤 날은 그렇지 못할 수도 있다.
- 기술 역시 예측 불가능하게 작동할 수 있다. 생검이 분석에 부적합할 수 있고, 장비가 고장 날 수 있으며, 강력한 치료는 예측 불가능한 부작용(unpredictable side-effects)을 동반할 수 있다. 때로는 이러한 문제들이 동시에 발생할 수 있으며, 그 결과는 재앙이 될 수도 있고, 반대로 우연히(serendipitously) 아무 해가 없거나 심지어 이로울 수도 있다.
- 복잡성 사고(complexity thinking)를 하는 사람이라면, 여성을 유방암이라는 개별 사례가 아닌, 더 큰 전체의 일부로 보고, 그 개인의 특수성(individuality)을 존중하는 방식이 더 나은 치료 접근법이라고 주장할 것이다.
물론, BLS에 복잡성 사고를 적용하거나, 정신분석에 단순성을 적용하자고 주장하는 것은 우스운 일일 것이다. 이 두 극단 사이의 임상적 문제를 개념화(conceptualise)하는 가장 좋은 방식은 여전히 명확하지 않다. 만약 적절한 행동을 취하는 능력만이 의사를 선택하는 기준이라면, 환자들은 인간 의사보다 로봇에게 더 잘 치료받을 것이다. 그러나 실제로는, 의사가 가진 복합적인 속성의 조합이 '인간적인 접촉(the human touch)'을 제공하며, 이는 의료를 단순한 일련의 정답 행동 이상으로 만들어 준다.
평균 수명이 증가하고 건강 기술이 발전함에 따라, 의사들은 점점 더 복잡한 문제—다질환(multi-morbidity), 심리적, 사회적, 신체적 원인의 상호작용, 다수 행위자의 개입 등—를 다루어야 한다. 생물학적 문제에 능숙한 의사라 하더라도, 심리사회적 문제(psychosocial problems)에는 무력할 수 있으며, 이는 단순한 질병(simple disease)을 복잡한 것으로 받아들이는 순간 그들의 안전지대(comfort zone)를 벗어나게 되기 때문이다.
의사들이 자원이 부족하고(under-resourced), 바쁜 상황에서 야간이나 주말 등 비사회적 시간(anti-social hours)에 진료를 제공해야 한다는 현실, 그리고 중대한 질병에 대한 치료가 이로움을 넘어서 해를 끼칠 수 있는 예측 불가능성 때문에, 가장 단순해 보이는 문제조차 복잡해질 수 있다.
이 논문은 교육과 임상 실무를 단순(simple) 혹은 복잡(complex)으로 개념화할 수 있는 개념틀로 ‘결정적(determinate)’과 ‘비결정적(indeterminate)’이라는 용어를 사용해 설명했지만, 이후부터는 단순성과 복잡성이라는 용어만 사용할 것이다.
이 연구는 히포크라테스의 가르침에 따라, 임상 상황을 복잡하게 만드는 인간의 자율성(human agency)이 존중되어야 한다는 전제를 따른다(Callus et al., 2020). 따라서 의사들이 수행해야 할 가장 중요한 과제는
- 상황을 해석하는 것(interpret situations)(Cristancho et al., 2017),
- 그리고 환자 및 동료 의사의 자율성(agency)을 증진시키는 것이다.
이러한 복잡한 관계(complex relationships)는 실제 임상 실천(real practice)에서만 진정으로 존재할 수 있다. 따라서 의사가 환자를 돌보는 것을 배우는 맥락(context)은, 이로움과 해로움 사이의 실제 균형을 잡는 현장이어야 한다.
이러한 복잡성 안에서 이루어지는 의학교육 연구는 아직 초기 단계(in its infancy)이다.
3. 현재의 문화사 (A cultural history of the present)
3.1. 복잡성 사고의 한 예로서의 CHAT
CHAT(Cultural-Historical Activity Theory)의 기초를 마련한 비고츠키(Vygotsky)는, 환경 자극이 인간 행동에 결정론적으로 작용한다는 단순성 가설을 강조한 동시대인 파블로프(Pavlov)의 심리학에서 벗어났다(Wertsch, 1991). 비고츠키는 사람들과의 상호작용, 물질적 도구(material artefacts), 학습 환경의 언어가 함께 작용하여 아이들에게 학습과 발달의 주체성(agency)을 부여하는 복잡한 '근접발달영역(Zone of Proximal Development)'을 형성하는 방식을 실험적으로 탐구했다. 이 과정은 문화-역사적(cultural-historical)이다. 왜냐하면 학습을 매개하는 영향들은 아이들과 성인이 학습하는 문화의 역사에 의해 형성된 산물이기 때문이다. 학습을 매개하는 이러한 요소들은 개인의 정체성(identity)의 일부로 내면화된다. 비고츠키의 이론은 개인의 자율성(individual agency)을 더 큰 사회적 전체의 일부로 본다는 점에서 사회적 이론(social theory)이다. 이후 레온티예프(Leontiev)는 이러한 매개된 학습(mediated learning) 개념을 통합하여 오늘날 우리가 CHAT이라 부르는 이론을 정식화하였다(Johnston & Dornan, 2015).
CHAT의 핵심 전제는 인간은 사회적 활동(social activities)에 참여함으로써 학습한다는 것이다. 모든 활동은 특정한 ‘객체(object)’를 향해 조직된다. 이 객체는 “대개 유토피아적인 비전(vision, often utopian)”으로 묘사되며, 활동을 통해 구체화된다(make concrete)(Sannino et al., 2016). 1장에서 설명했듯, 히포크라테스는 의학교육이라는 활동의 객체로 '환자(patient)'를 설정하였다. 이 활동에서 의사(Clinicians)는 주체(subject)가 되며, 이 활동은 두 가지 주요한 결과를 산출한다: 환자에게의 이로움(patient benefit)과 임상 교육(clinical education)이다. 임상 커뮤니티의 구성원들은 환자를 돌보는 작업을 분업(divide the labour)함으로써 이러한 결과를 최적화한다. 임상의가 배우고 변화함에 따라 실천 공동체(practice communities)도 변화한다. 임상 활동은 청진기(stethoscope)와 같은 도구(tools), 임상 현장에서 쓰이는 언어(language of practice), 그리고 암묵적 혹은 명시적 규칙(tacit or explicit rules)(예: 비밀 유지의 원칙) 등의 매개 요소에 의해 이루어진다. 이러한 요소들의 상호작용은 의학교육의 문화-역사적 객체로서의 '환자'를 향해 조직된다.
CHAT는 복잡성 이론(complexity theory)인데, 이는 모든 활동을 피드백이 가능하고 외부 영향을 수용할 수 있는 열린 체계(open system)로 보기 때문이다. 이러한 복잡성은 CHAT가 실천 향상에 기여하는 가장 중요한 기여점 중 하나, 즉 ‘모순(contradictions)’은 모든 활동 체계에서 불가피하게 존재하는 특징이라는 개념에 기반한다(Engeström, 2018). 이 모순을 신중히 분석하면 이로움을 최적화할 수 있다. 예를 들어, 의학교육에서 높은 업무량을 효율적으로 처리하기 위해 빠르게 진료하라는 요구(imperative)는, 임상 교육을 위해 천천히 진료하라는 또 다른 요구와 모순된다. 이러한 모순에 직면한 임상 교육자에게 CHAT는 예를 들어, 학생이 환자의 복잡한 문제를 정의할 수 있는 자율성을 가진 상태에서, 그 다음에 숙련된 의사가 진료하도록 하는 방식의 분업 구조가 비용 효율적일 수 있을지를 고려하게 한다. 이 글은, ‘의사는 환자에게 해를 끼치지 않도록 훈련되어야 한다’는 단순성 규범과, ‘의사는 주어진 상황에서 환자에게 최대한 이로움을 주도록 교육받아야 한다’는 복잡성 규범 사이에 존재하는 내재적 모순을 탐구한다.
CHAT는 ‘복잡한 문제를 이해하는 가장 좋은 방법은 그것을 변화시켜보는 것이다’(Lewin의 격언)라는 원칙을 따른다(Krapp, 2015). 이는 단순히 관찰하는 것을 넘어, 의학교육 연구자가 실제 실천을 변화시켜야 할 이유를 제공한다. ‘형성적 개입(formative intervention)’은 CHAT 연구자들이 수행하는 변화 프로젝트(change projects)를 일컫는 용어이며 (Engeström, 2018; Diniz et al., 2021; Meijer et al., 2021; Morris et al., 2021 참조), ‘확장 학습(expansive learning)’은 이러한 모순을 새로운 교육적 가능성으로 전환시키는 촉매적 과정(catalytic process)을 의미한다.
3.2. 플렉스너(Flexner): 복잡한 상황에 과학을 적용하다 (Flexner bringing science to bear on complex situations)
20세기 초, 이로움과 위험의 균형을 잡아야 한다는 전문직적 책무(professional imperative)는 실험실 과학(laboratory science)의 발달로 더욱 강조되었다. 이제는 “무작위로 선택된 환자가 무작위의 질환을 가지고, 무작위로 선택된 의사를 찾아가도 그 만남에서 이로움을 얻을 확률이 50%를 넘을 수 있게” 되었던 것이다(Ludmerer, 1985). 하지만 그 당시 의학교육의 질은 하나의 모순(contradiction)으로 인해 타협되고 있었다. 비즈니스 마인드를 가진 의과대학장들(Deans)은 환자를 히포크라테스의 도덕적 객체(moral object)에서 학생 등록금으로 수익을 창출하는 재정적 객체(fiscal object)로 전환시켜 버렸다. 의학교육이라는 활동은 구시대적 지식(out-of-date knowledge)을 교육 도구로 삼았고, 그 결과 학생들 – 활동의 주체(subjects) – 은 단순 암기자(rote-learners)로 전락하게 되었다. 이러한 결과는 의학교육의 수준을 매우 들쭉날쭉하게 만들었고, 종종 낮은 수준에 머물게 했다(Bonner, 2002).
이에 대해 카네기 재단(Carnegie Foundation for the Advancement of Teaching)은 탁월한 교육사상가인 아브라함 플렉스너(Abraham Flexner)에게 최대한의 이로움을 주는 방식으로 의학교육을 개선할 방안을 제안하도록 의뢰했다. 그의 보고서(Flexner, 1910)는 임상 문제의 생물심리사회적 성격(biopsychosocial nature) 때문에 의학은 본질적으로 복잡하며(complex), 의사들은 의학 지식과 기술의 한계 내에서 최적의 조치를 선택해야 한다고 주장했다. 과학(science)은 학생들이 ‘선입견 없이, 환자의 실제 상황(actual situations)을 날카롭게 관찰하면서 학습할 수 있도록’ 돕는 도구(tool)였다. 학생들은 폭넓은 지식을 비판적으로 통합(integrate)하는 법을 배우고, 평생 지속적으로 이를 실천할 수 있어야 했다.
플렉스너는 2년의 엄격한 입학 요건을 갖춘 대학 교육 후, 2년간의 실습 몰입 기간(deep immersion in practice)이라는 새로운 규칙을 설정하였다. 그는 의학 지식의 급속한 확장으로 인한 인식론적 복잡성(epistemic complexity)을 인식하고, 자신의 권고안을 엘리트 대학인 존스 홉킨스(Johns Hopkins University) 모델을 기준으로 삼았다. 그러나 그는 르윈(Lewin)이 조언했을 방식대로, 자신의 권고안의 효과를 사전에 실험하지는 않았다(test the effects). 그 결과로, 미국의 의학교육은 여성과 소수 집단(minorities)에게 접근성이 떨어지는 부작용을 낳게 되었다. 그럼에도 불구하고, 그의 정교한 분석(careful analysis)은 당시 역사적 순간에 존재했던 모순을, 전 세계적으로 지속되는 의학교육의 질적 향상(global improvement)으로 전환시키는 데 성공했다.
3.3. 단순화된 방식으로 해악을 줄이기 (Reducing harm simplistically)
20세기 말, 여론을 주도하는 학자들은 교육과정(curricula)에 명확하고 측정 가능한 학습성과(learning outcomes)를 포함해야 한다고 강력히 주장했다. 21세기의 문을 연 영향력 있는 보고서 『To Err is Human』(Kohn et al., 2000)은 “미국의 보건의료는 마땅히 그래야 할 만큼 안전하지 않으며, 실제로 더 안전할 수 있다”는 문장으로 시작한다. 한편, 교육 연구자들은 현장에서 즉시 적용 가능한 두 가지 도구를 개발했다. 바로 시뮬레이션(simulation)과, 검증된 상황에서 역량을 발휘하는 능력을 평가하는 신뢰도 높은 평가 방법(reliable assessments)이다(Reid et al., 2021). 이러한 흐름 속에서 등장한 CBME(Competency-Based Medical Education)는, 단순한 결과(simple outcomes)를 단순화된 맥락(simplified contexts)에서 평가함으로써, 개인의 진료 적합성(fitness to practise)에 대한 단순한 판단(simple judgements)을 가능하게 만드는 삼위일체(trinity)였다. CBME는 의학교육을 교육자들의 통제 하에 두는 수단이 되었다.
2010년은 플렉스너 보고서(Flexner Report)의 100주년이었다. 카네기 재단은 영향력 있는 학자들에게 다시금 “어떻게 하면 미국 국민에게 이로움을 주는 방식으로 의사를 교육할 수 있는지”를 권고하도록 의뢰했고(Cooke et al., 2010), 『The Lancet』은 전문가들에게 세계 보건을 개선할 방안을 제안하도록 요청했다(Frenk et al., 2010). 이 두 보고서는 모두 임상의의 역량(competencies)을 표준화해야 한다고 권고하였고, 이는 CBME가 교육 패러다임(paradigm)으로 자리잡는 데 힘을 실어주었다. 그러나 이러한 권고는 새로운 모순(contradictions)도 함께 불러왔으며, 표 1(Table 1)은 그 세부 사항을 정리하고 있다. 예컨대, 의사는 환자를 전체론적으로 접근해야 한다는 권고는 임상 문제의 복잡성을 암묵적으로 인정한 것이었지만, 그와 동시에 ‘역량’은 단순한 것이다라고 규정하였다. (국가 및 국제 수준에서) 합의된 표준화된 역량이 글로벌하고 전문직 간 통합된 노동 시장(global, interprofessional labour market)에서 교환 가능한 통화(currency)로 기능할 수 있으리라는 제안도 있었다. 표 1은 이러한 거대한 레고 조립식의 역량 구조(Lego model of interchangeable competencies)가, 실제의 전 지구적 보건 위협(global health threat)—예컨대 COVID-19—과 같은 상황에 민첩하게 대응할 수 없었을 것임을 보여준다. 이후 발표된 연구들(Irby & Hamstra, 2016)은 이러한 모순이 단순성을 요구하는 평가(assessment)가, 복잡성을 다루는 의사들의 실제 전문 실천(practice)을 오히려 지배하게 된 결과라고 지적했다.
표 1. 단순화된 방식으로 해악을 줄이려는 시도에서 비롯된 모순들
(Contradictions that result from attempting to reduce harm simplistically)
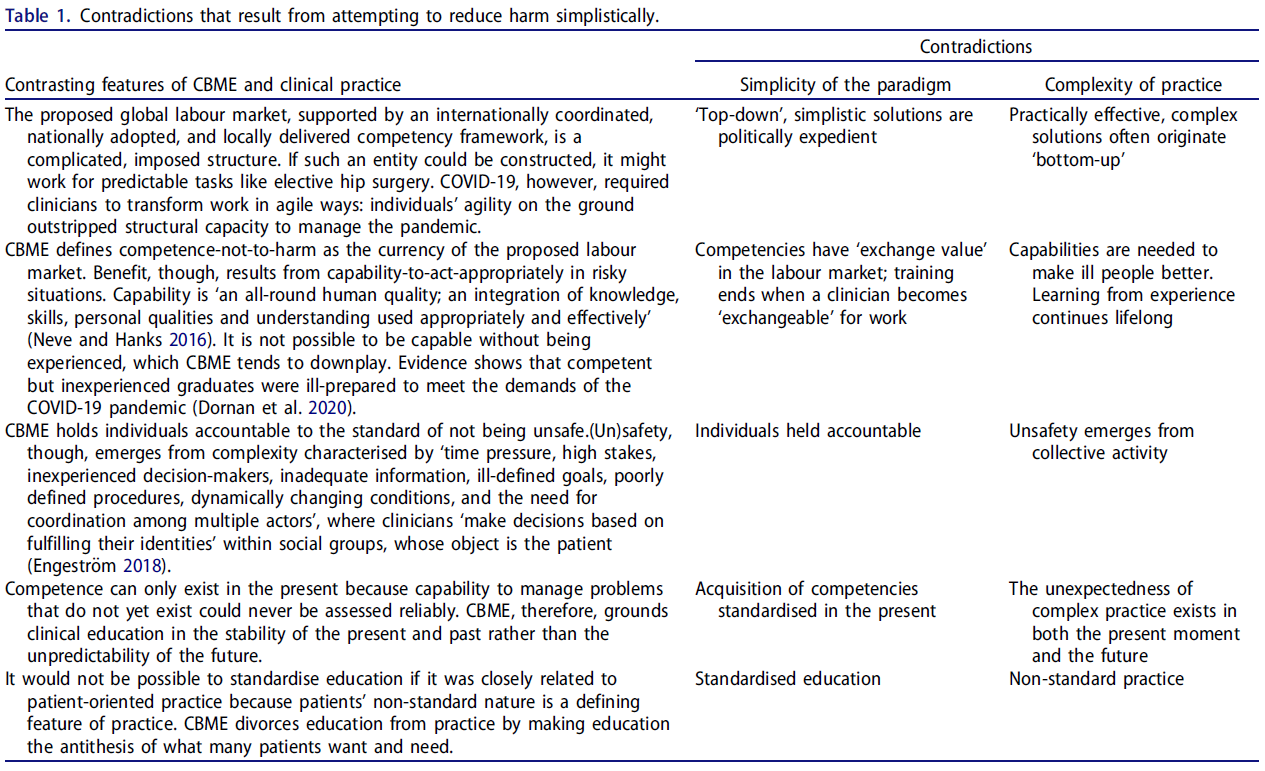
❗ 해악을 단순하게 줄이려는 시도에서 비롯되는 주요 모순들
왼쪽 열은 'CBME와 임상 실제의 대조적인 특징', 오른쪽 열은 '모순(Contradictions)'이며, 간단한 패러다임(Simple paradigm)과 실제의 복잡성(Complexity of practice)의 대비로 정리되어 있습니다.
🧠 CBME와 임상 실제의 대조적 특징과 그로부터 발생하는 모순들
1️⃣ CBME와 글로벌 노동시장
- 제안된 글로벌 노동시장은, 국제적으로 조율되고 국가 차원에서 채택되며 지역적으로 실행되는 역량 기반 프레임워크에 의해 뒷받침되는데, 이는 복잡하고 강제적인 구조입니다. 만약 이런 정체성(identity)이 구성된다면, 고관절 수술처럼 예측 가능한 작업에는 적절할 수 있습니다. 하지만 COVID-19는 임상의들에게 민첩한 작업 변환 능력을 요구했으며, 현장의 개별적 민첩성은 팬데믹을 관리할 수 있는 구조적 역량을 능가했습니다.
- 🔹 단순 패러다임의 모순: “Top-down(위에서 아래로)” 방식의 단순한 해결책은 정치적으로는 편리할 수 있음
- 🔹 실제 복잡성의 모순: 실제로 효과적인 복잡한 해결책은 종종 ‘현장(bottom-up)’에서 유래함
2️⃣ CBME에서의 ‘무해성’ 기준
- CBME는 제안된 노동시장에서 ‘해를 끼치지 않음(not-to-harm)’을 통화(currency)로 간주합니다. 하지만 진정한 혜택은 위험한 상황에서 적절히 행동할 수 있는 능력(capability-to-act-appropriately)에서 비롯됩니다. 역량(capability)은 지식, 기술, 개인 특성, 판단력을 통합한 전인적 인간 특성이며, 경험 없이는 생길 수 없습니다. 그러나 CBME는 이러한 경험을 경시하고, 결과적으로 COVID-19 당시 신입 졸업생들이 제대로 대응하지 못했음이 보고되었습니다.
- 🔹 단순 패러다임의 모순: 노동시장에서의 역량은 ‘교환가치(exchange value)’를 가짐 → 역량이 일할 수 있을 때까지 교육이 끝남
- 🔹 실제 복잡성의 모순: 역량은 환자를 치료하기 위해 필요함 → 경험을 통한 학습은 평생 지속됨
3️⃣ 책임 주체에 대한 차이
- CBME는 개인이 ‘해를 끼치지 않을 기준’을 만족해야 한다고 요구합니다. 그러나 해로움(unsafety)은 보통 시간 압박, 고위험 상황, 정보 부족, 목표 불명확, 절차 미정립, 동적 환경 변화, 다수 행위자 간의 협업 요구 등 복잡한 환경에서 발생합니다. 이런 상황에서 임상의는 자신이 속한 사회적 집단의 정체성에 따라 판단을 내리게 되며, 이는 결국 환자에게 영향을 미칩니다.
- 🔹 단순 패러다임의 모순: 개인에게 책임이 집중됨
- 🔹 실제 복잡성의 모순: 해로움은 집단 활동의 산물로 발생함
4️⃣ 현재 vs 미래
- 역량은 현재 시점에서만 존재할 수 있습니다. 아직 경험하지 않은 문제를 다룰 수 있는 능력은 신뢰성 있게 평가될 수 없습니다.
따라서 CBME는 교육의 초점을 미래의 불확실성보다 과거와 현재의 안정성에 둡니다. - 🔹 단순 패러다임의 모순: 현재 시점에서 역량을 표준화하여 습득함
- 🔹 실제 복잡성의 모순: 복잡한 실천의 예측 불가능성은 현재와 미래 모두에서 존재함
5️⃣ 표준화된 교육 vs 비표준 실천
- CBME가 실제 환자 중심 진료와 밀접하게 연결되어 있다면 교육을 표준화할 수 없었을 것입니다. 왜냐하면 환자 중심 진료의 핵심은 비표준성이기 때문입니다. CBME는 교육을 실천과 분리시키며, 이는 많은 환자들이 원하는 것과 정반대가 됩니다.
- 🔹 단순 패러다임의 모순: 표준화된 교육
- 🔹 실제 복잡성의 모순: 비표준적 실천
가장 해로운 모순은, 의학교육의 객체(object)를 전통적으로 유지되어 온 복잡한 객체(예: 위험을 감수하면서도 환자에게 최선의 이익을 주려는 것)에서, 단순한 객체(예: 환자에게 해를 끼치지 않는 것)로 바꾼 데서 비롯되었다. 이 변화는 환자에게 이로움을 줄 수 있다는 이유로 의사를 ‘유용한 존재’로 만들었던 전문직 교육(professional education)을, 공인된 역량(certified competence)에 대한 대가로 소득을 얻는 ‘시장 지향적 훈련(market-oriented training)’으로 전환시켰다. 또한, 교육이 이제 단순한 것이 되어야 한다는 요구는 고집스럽게 복잡한 의료 실천(practice)과의 단절을 초래했다. 히포크라테스 시대 이래로 학생들은 복잡하고 위험한 상황을 관리해 환자에게 이익을 주는 전문직 소명(professional vocation)을 실현하기 위해 의학에 입문해 왔으며, 이 소명은 밤낮으로 일하게 만드는 충분한 동기가 되었다. 공인 역량(certification of competence)은 결코 이 소명을 대체할 수 없다. 더 심각한 문제는, ‘역량 = 이로움’이라는 단순 논리는 곧 ‘해악 = 무능’이라는 등식으로 전이되기 쉽다는 점이다. CBME는 의료 전문성(medical professionalism)을 위험한 딜레마(harmful bind)에 빠뜨렸고, 이는 의사들이 환자를 돌보려는 내재적 동기(intrinsic motivation)를 약화시킬 위험이 있다.
이러한 모순이 실제로 임상의의 전문성(professionalism)을 저해했다는 것은 이론과 경험적 증거에서 모두 드러난다.
- 감정적 부담이 큰 일을 하는 사람은 누구나 번아웃(burnout)과 정신건강 저하의 위험에 놓이게 되며(Samra, 2018), 의사들은 다른 직종보다 회복탄력성(resilience)은 더 높음에도 불구하고 번아웃 위험은 더 크다(Simpkin et al., 2018; West & Coia, 2019).
- 심리적 안전성(psychological safety)이 낮고, 민감한 주제에 대해 말하는 것을 꺼리며, 자기 효능감 부족을 느끼는 분위기는 의료 현장에서 만연해 있다(West & Coia, 2019; Atherley & Meeuwissen, 2020).
- 특히 학생 신분의 임상의들은 감정 소진과 정신건강 저하에 더 취약하며, 이는 주 supervisor가 비합리적인 기대를 하거나, 지지적이지 않거나, 의문을 표현하거나 도움을 구하는 것을 ‘약함의 표시’로 간주할 때 더욱 심해진다(Dyrbye & Shanafelt, 2016; Atherley & Meeuwissen, 2020).
- 심리적 안전감이 없는 의사는 질 낮은 진료를 하게 된다(Atherley & Meeuwissen, 2020).
- CBME는 위험한 실제 진료 안에서 외적 이상과 내적 가치 사이의 정체성 갈등(identity conflict)을 유발할 수 있으며, 이는 의사가 환자를 위하려는 바람과 실현 가능한 범위 사이의 긴장이 불러오는 ‘병리적 이타주의(pathological altruism)’로 이어질 수 있다(Samra, 2018; Sun, 2018).
우리는 다음과 같이 결론 내린다: 의사도 ‘안전할 권리(safe)’가 있으며, 환자 역시 그로부터 이로움을 얻을 수 있다. 의학교육은 의료 실천의 복잡성과 내재된 위험성을 다시 인식해야 한다. 우리는 ‘상호 안전(mutual safety)’을 생물심리사회적 가치(biopsychosocial good)로 개념화한다. 이것은 임상의가 환자에게 최대한의 이익을 주고 해를 최소화할 수 있도록 역량을 개발함으로써 달성된다. 상호 안전은 환자와 의사 사이에 공평하게 분배되며, 양자의 이해관계 간 시너지를 활용하고, 의사의 내재적 동기를 유지시킨다. 이러한 관점에서, 의학교육과 의료는 하나의 단일한 실천(practice)의 밀접하게 연결된 두 부분이며, 이는 환자와 의사의 자율성 행사를 통해 복잡해진다. 건강 문제는 정도의 차이는 있지만 본질적으로 복잡하므로, 가장 안전한 의사는 복잡성에 익숙하고, 맥락적 요인을 고려하며, 문제를 해결하기 전에 먼저 분석할 수 있는 사람일 것이다. 그리고 복잡성을 지닌 상호 안전(mutual safety)은 오직 이상(aspiration)으로만 존재할 수 있지만, 그 이상이야말로 의학교육과 진료 실천을 움직이는 동력이 된다. 4장에서는 의학교육의 초점을 환자로 되돌려, 상호 안전의 가능성을 확장하고자 한 형성적 개입(formative intervention)을 보고한다.
4. 상호 안전을 최적화하기 위한 형성적 개입 (A formative intervention to optimise mutual safety)
4.1. 연구 프로그램 (The research programme)
이 프로그램을 구성한 모든 개별 실증 연구들은 연구윤리 승인(research ethics approval)을 받았다. 본 연구는 영국(UK)에 속한 지역인 북아일랜드(Northern Ireland, NI)에서 수행되었으며, 인구는 약 200만 명이다. 보건 및 사회복지 서비스(Health and Social Care)는 영국 국민건강서비스(NHS)의 일부인 다섯 개의 건강복지 신탁(Health and Social Care Trusts)을 통해 제공된다. 북아일랜드에는 최근까지 의과대학이 하나뿐이었으며, 의학 전공 수련(postgraduate medical education)과 약학 전공 수련(postgraduate pharmacy education)은 각각 한 개의 전담 기관에서 관리한다. 간호학 분야의 전공 수련(postgraduate nurses)은 두 개 대학이 공동으로 운영한다.
4.2. 문제 정의 (Articulating the problem)
출발점은 의학교육과 실제 임상 실천의 접점에서 발생하는 문제였다. 여기서 해악(harm)은 기초 수련의(Foundation Trainees, FTs)—즉, 일반 진료 영역에서 2년간 수련하는 신규 의사들—이 제공하는 진료로부터 비롯된다. 이들의 직장 기반 교육(workplace education)을 제공하는 NHS는, 때로는 부실한 감독(scanty supervision) 아래에서 입원 환자를 돌보는 일을 FTs에게 크게 의존하고 있다. 2007년, FTs의 약물 처방이 환자에게 해를 끼치고 있다는 우려로 인해 국가 기초수련 훈련 규제 기관(national regulator of foundation training)은 우리에게 오류 발생 빈도를 측정하고 그 원인을 조사해 달라고 의뢰했다. 이 연구는 EQUIP 연구(Dornan et al., 2009)라 명명되었다. 우리는 FTs가 작성한 9% 이상의 처방(prescriptions)에 오류(errors)가 있었음을 확인했으며, 이는 종종 어려운 근무 환경에서의 복잡한 실천(complexity of practice in difficult working conditions)에 기인한 것이었다. 우리는 이어서 항생제 처방 오류에 대한 피드백 제공이 미치는 영향을 조사하는 무작위 대조군 시험(randomised controlled trial)을 실시했다. 여기서 약사(pharmacist)가 행동 변화 기법(behavioural techniques)을 활용하여 소규모 집단 토의(small group discussions)를 이끌었고, FTs가 일상적 실천 속 오류 유발 조건(error-producing conditions)에 주도적으로 대처할 수 있도록 역량을 키워주었다. 그 결과 오류 발생률이 감소했다(McLellan et al., 2016).
4.3. 모순을 부각시켜 긴박감 조성 (Creating urgency by highlighting a bind)
하지만 국가 정책(national policy)은 여전히 CBME 중심이었기에, 우리는 단순한 해법으로는 해결되지 않는 문제를 다음 연구 주제로 선택했다. 그것은 바로 병원에 입원한 당뇨병 환자에게 인슐린(insulin)을 사용하는 문제였다. 인슐린은 매우 강력한 약물이다. 너무 적으면 혈당이 과도하게 상승하는 고혈당(hyperglycaemia)이 되고, 너무 많으면 혈당이 위험할 정도로 떨어지는 저혈당(hypoglycaemia)이 된다. 이 두 상태 사이의 치료 창(treatment window)은 좁고, 입원 환자에게는 그 폭이 예측 불가능하게 변동한다.
이로 인해 모순적인 상황(a bind)이 발생하는데, 같은 용량의 인슐린 처방이 하루에는 환자를 저혈당에 빠뜨려 무능한 행위(incompetent act)가 되고, 다음 날에는 혈당을 최적화하여 유능한 행위(competent act)가 되며, 또 다른 날에는 혈당을 위험할 정도로 높게 만들어 역방향의 이유로 다시 무능한 행위가 되기도 한다. 경험은 의사들에게 해악을 완전히 제거할 수 없음을 인정하면서, 최대 이익을 도모하는 법을 가르친다. 인슐린 처방 문제는 특히 중요하다. 왜냐하면 영국 병상에 입원한 환자의 6명 중 1명이 당뇨병 환자이며, 그들에 대한 처방의 약 70%는 FTs가 작성하기 때문이다. 인슐린 처방의 오류율은 전체 처방보다 4배 높은 30% 이상이며, 입원 기간 연장, 저혈당, 고혈당은 만연해 있다. 그럼에도 불구하고 전국 차원의 개선 노력은 부재하고, 당뇨병 치료의 심각한 부작용들은 지난 10년간 거의 개선되지 않았다(Rayman & Kar, 2020).
4.4. 모순을 확장 학습(expansive learning)의 가능성으로 전환하기
‘확장 학습(expansive learning)’이라는 용어는, 우리가 표 1의 모순들을 CHAT를 활용해 해결하고, 더 협력적이고 미래지향적인 실천 방식으로 나아가는 과정을 설명한다.
4.4.1. 커뮤니티 형성 (Forming a community)
표 2는 우리가 당뇨병 치료 및 임상 교육의 커뮤니티를 어떻게 형성하여 실천을 변화시켰는지를 보여준다.
표 2. 모순을 확장 학습으로 전환하기 위해 개입이 어떻게 설계되었는가
(How the intervention was designed to turn contradictions into expansive learning)
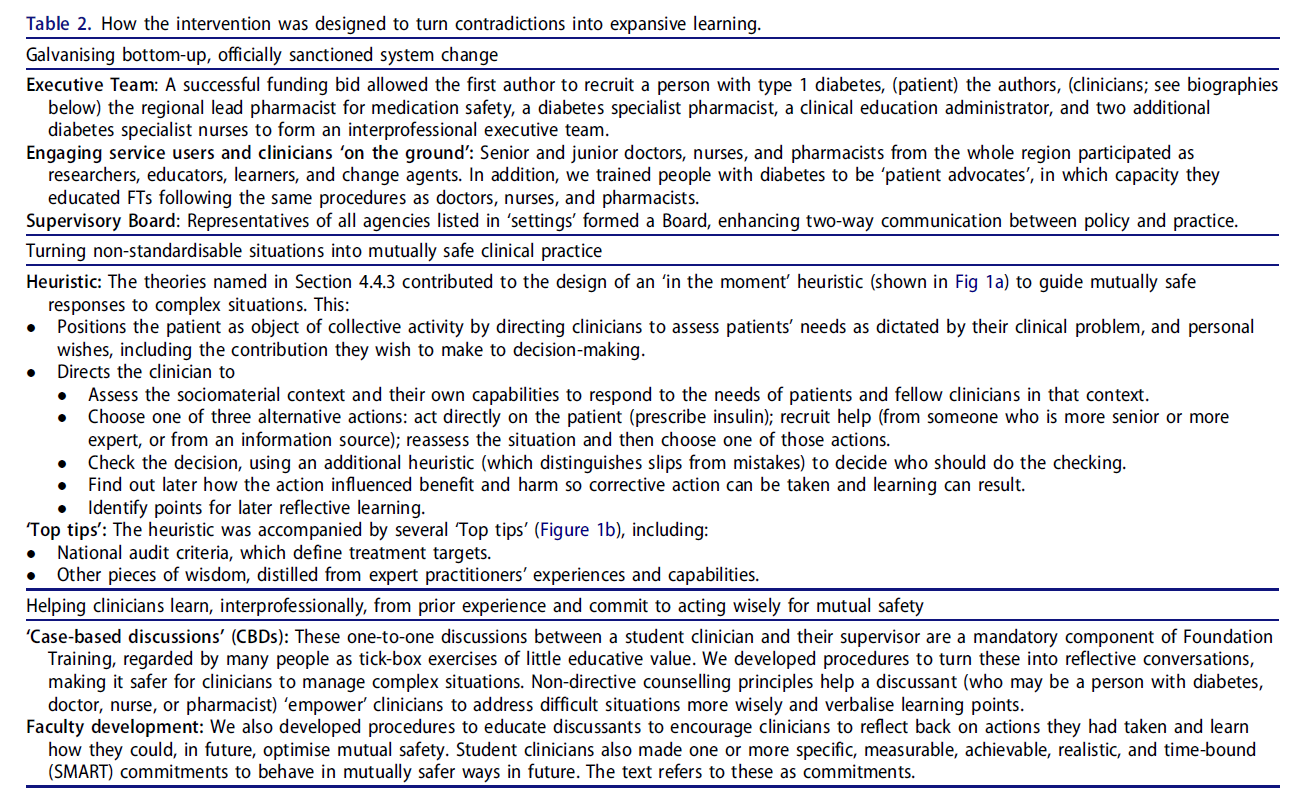
📘 Table 2. 모순을 확장적 학습(expansive learning)으로 전환하기 위한 중재(intervention) 설계
🔹 1. 공적으로 승인된 시스템 변화로서의 ‘바텀업(bottom-up)’ 활성화
- Executive Team (실행팀): 연구 1저자는 성공적인 연구비 지원을 통해 제1형 당뇨병 환자 1명, 해당 지역 약국의 약물안전 담당 책임약사, 당뇨병 전문약사, 임상교육 관리자, 두 명의 당뇨병 전문 간호사 등을 포함한 다학제적 실행팀(interprofessional executive team)을 구성할 수 있었습니다.
- 현장 참여: 환자와 임상의의 참여: 해당 지역의 여러 병원에서 근무하는 전공의·전문의, 간호사, 약사들이 연구자, 교육자, 학습자, 변화 주체(change agent)로 참여했습니다. 또한, 당뇨병 환자들이 ‘환자 옹호자(patient advocate)’로 훈련받아, 의사나 간호사와 동일한 프로토콜을 따라 교육을 이수했습니다.
- 감독위원회(Supervisory Board): ‘설정(settings)’ 섹션에서 언급된 모든 기관의 대표가 이사회에 참여하여, 정책과 실천 간의 양방향 소통을 강화했습니다.
🔹 2. ‘표준화 불가능한 상황’을 ‘상호 안전한 진료 상황’으로 전환
Heuristic (휴리스틱 도구): 복잡한 상황에 대한 ‘순간적(in-the-moment)’ 반응을 이끌어내는 임상적 휴리스틱 도구가 개발되었으며, 이는 Figure 1a에서 시각화되어 있습니다.
이 휴리스틱은 다음과 같은 기능을 가집니다:
- 환자를 단순히 개별 환자가 아니라, 집단적 활동의 객체(object of collective activity)로 간주합니다.
- 임상의에게 다음을 요구합니다:
- 자신의 사회문화적 맥락(sociomaterial context)과 능력을 평가하고, 환자와 동료의 요구에 대응하도록 함.
- 세 가지 행동 옵션 중 선택:
- 직접 행동 (예: 인슐린 처방)
- 더 경험 있는 전문가나 정보 소스에 도움 요청
- 상황을 재평가한 뒤 결정
- 추가 휴리스틱을 통해 판단을 점검함. (예: 실수와 판단착오 구분)
- 결과가 이득이 되었는지 해가 되었는지 사후 평가하여 학습 포인트 도출
‘Top tips (실전 팁)’: Figure 1b에서 제시된 휴리스틱에는 다음과 같은 실천 팁도 동반됨:
- 국가 기준(national audit criteria): 치료 목표를 정의
- 경험 많은 임상의의 지혜: 실제 임상 경험과 능력을 바탕으로 한 조언 수록
🔹 3. 과거 경험을 바탕으로 한 다학제 학습 및 상호 안전한 행동 약속
- 사례 기반 토론(Case-based discussions, CBDs): 의대생과 지도교수 간의 1:1 토론은 기초교육과정에서 필수로 수행되며, 단순한 체크리스트가 아니라 복잡한 임상 문제를 안전하게 토론하는 반영적 대화로 설계되었습니다. 이러한 대화에서 비지시적 상담 원칙을 활용해 당뇨 환자, 의사, 간호사, 약사 등 다양한 주체가 문제를 명료화하고 학습 포인트를 명시할 수 있도록 도왔습니다.
- 교수 개발(Faculty development): 교수자들이 학습자와 함께 과거 행동을 되돌아보고 학습하도록 유도하는 절차를 개발했습니다. 또한, 학생들은 다음과 같은 SMART 약속(Specific, Measurable, Achievable, Realistic, Time-bound)을 하도록 독려받았습니다. 💬 “서로에게 더 안전한 방식으로 행동하겠다는 구체적이고 실현 가능한 약속을 하세요.”
4.4.2. 현재의 전제를 비판적으로 검토하기 (Critically questioning present assumptions)
연구팀이 4.2절에서 소개한 자체 임상시험(best evidence)을 실제 적용하려 하면서, 새로운 모순들(binds)이 드러났다.
- 첫째, ‘오류 vs 비오류(error vs non-error)’라는 단순한 이분법은 인슐린에 대해선 적절하지 않았다. 왜냐하면, 오류는 해악이 발생한 이후에야 소급적으로 확인될 수 있었고, 대부분의 경우 사전에 오류를 정의할 수 없었기 때문이다(4.3절 참조).
- 둘째, 실제 진료 환경의 인력 부족(low staffing level)은 실천을 위험하게 만들 뿐 아니라, FTs가 동시에 모여 집단 교육을 받는 것도 어렵게 만들었다. 이러한 한계는 새로운 해법(new solution)을 요구했다.
4.4.3. 새로운 해법 모델링하기 (Modelling the new solution)
복잡한 임상 상황에서 상호 안전(mutual safety)을 최적화하려면, 의사들이 새로운 행동양식(new behaviours)을 배워야 하며, 이에 대한 이론적 틀로 COM-B 이론(Capability-Opportunity-Motivation-Behaviour)이 활용되었다(Michie et al., 2011). 이 이론은 의료인이 새로운 행동을 채택하는 데 있어 ‘동기(motivation)’가 핵심이라는 점을 강조한다. 동기는 두 가지 유형으로 나뉘는데, 성찰적(reflective: 의도적인) 동기와 자동적(automatic: 습관적) 동기이다. 기존의 부적절한 습관을 끊고, 동기를 더 숙고적인 행동양식으로 전환해야 한다. 이 동기에 영향을 주는 두 핵심 요소는,
- 의사의 심리적 역량(psychological capability)과
- 그들이 진료하는 사회적 환경(social environment)이 제공하는 기회(opportunity)이다.
이러한 COM-B 이론은,
- 임상 해악(clinical harm)에 대한 이론(Reason, 2008),
- 의료 불확실성에 대한 이론(Fox, 2000),
- 이행과학(implementation science)에 대한 이론(Damschroder, 2020)과 결합되어,
‘사려 깊게 행동하기(Act Wisely)’ 위한 사고 도구(thought tool)로 정교화되었다.
이 사고 도구는 그림 1(Figure 1)에 제시되며, 이를 바탕으로 설계된 교육학적 접근(pedagogy)은 표 2에 요약되어 있다. 이 모든 구성은 의료인이 지혜롭게 실천할 수 있도록 학습을 돕기 위한 것이다.
그림 1. (학생) 임상의가 사려 깊게 행동하기 위한 학습 도구
(Tools to help (student) clinicians learn to Act Wisely)

🔷 상단 그림: “Acting Wisely” 행동 프레임워크
1. Assess: 상황과 나를 함께 평가하기
왼쪽 박스에서는 임상 상황을 어떻게 구조화하여 파악할 것인지를 보여줍니다.
Situation (상황을 평가하기 위해 질문하기)
- 👂 LISTEN – 누가, 무엇을, 언제, 왜 원하는가?
- 🧑🤝🧑 INVOLVE THE PATIENT – 환자의 요구와 바람은 무엇인가? 어떤 복잡성이나 동반 질환이 관련돼 있는가?
- 👀 BE ALERT TO THE CONTEXT – 주변에서 일어나고 있는 중요한 일은 무엇인가?
- 🔍 ANALYSE – 내가 직면한 상황은 어떤 종류의 문제인가?
Me (나 자신을 성찰하기 위한 질문)
- ❓ CONSIDER – 내가 이 상황을 잘 관리할 수 있도록 하는 혹은 어렵게 만드는 요인은 무엇인가?
- 🧠 Would it be wisest to proceed? – 지금 이 상황에서 진행하는 것이 현명한가?
2. Respond: 행동하기(Act)와 점검하기(Check)
- ✅ YES일 경우: 행동을 실행하고, 나중에 그 결과를 점검함
- ❓ 판단이 어렵다면: 정보를 더 찾거나 도움을 요청함
- ❌ NO일 경우: 중단하고 조치를 재평가(reassess)
3. Reflect: 행동 후 성찰하기
성찰은 세 가지 시점에서 이루어집니다.
- 🔹 CHECK NOW – 어떻게 되었는가? 무엇이 영향을 주었는가?
- 🔹 CHECK LATER – 누가, 언제, 무엇을 점검해야 하는가?
- 🔹 FOR REFLECTION – 이 과제에서 나를 뿌듯하거나, 아쉽게 만든 요소는 무엇인가?
👉 이 모든 구조는 SMaC² (Situation, Me, Act, Check, Check again) 라는 성찰 기반 루틴으로 요약됩니다.
🟩 하단 그림: 인슐린 처방을 지혜롭게 하기 위한 실천 팁 (Top Tips)
목표
이 프레임워크는 인슐린(insulin) 처방의 안전성과 질을 높이고, 환자, 동료, 그리고 자신 모두가 좋은 당뇨병 관리 경험(good diabetes days)을 할 수 있도록 돕기 위한 것입니다.
✅ “A patient has a good diabetes day when:
No more than one BG > 12 mmol/L; no BG < 4 mmol/L; they are involved in their own care.”
🔹 DO (해야 할 것들)
- “불끄기식 대응(firefighting)”보다는 패턴 개선(pattern improvement)에 초점을 맞추기
- 아침 식사 전 인슐린을 오후 3시까지 미리 처방하기
- 혈당 결과의 패턴을 분석하기
- 시간대별로 어떤 용량이 영향을 주는지 생각하기
- 어떤 용량을 조정할 것인지 결정하기
🔸 DON’T (하지 말아야 할 것들)
- 근무 외 인력을 위한 처방 결정을 넘기지 말기
- 저혈당 공포(hypophobia)로 인해 환자를 고혈당 상태로 내버려두지 말기
- 저혈당 이후 인슐린 처방 없이 환자를 방치하지 말기
- 제1형 당뇨병(T1DM) 환자에게 기저 인슐린(basal insulin)을 빼먹지 말기
📌 요약: 이 그림이 말해주는 것
이 시각 자료는 다음의 철학을 담고 있습니다:
복잡한 임상 상황에서 ‘정답’을 찾는 것이 아니라,
상황을 인식하고, 자신을 성찰하며, 지혜롭게 대응하고,
그 행동의 결과를 점검하고 반영(reflect)하는 순환적 학습 구조가 중요하다.
이러한 사고와 실천은 단지 ‘환자에게 해를 끼치지 않는 것’을 넘어서,
‘환자에게 최선의 이로움을 주는 것’을 지향하는 상호 안전(mutual safety)의 핵심 요소이기도 합니다.
4.4.4. 모델의 시험과 적용 (Testing and implementing the model)
이 사고 도구(thought tool)는 두 가지 방식으로 사용되었다.
- 첫째는, 의료인이 환자를 진료하는 실제 순간에 상호 안전한 방식으로 행동하도록 돕는 것이었고,
- 둘째는 진료 이후에 개인적으로 의미 있었던 경험을 되돌아보고(reflect), 더 상호 안전한 행동을 미래에 실천하도록 학습하는 것이었다.
4.4.5. 실천의 공고화 및 전이 (Consolidating and transferring the practice)
2017년부터 2020년 사이, 우리는 총 249명의 의료인(FT1 141명, FT2 23명, 의대 고학년생 79명, 약사 6명)을 대상으로 243회의 성찰적 대화(reflective conversations)를 진행하였다. 이 대화는
- 약사(pharmacists)가 118회,
- 의사(doctors)가 60회,
- 간호사(nurses)가 51회,
- 당뇨병 환자(people with diabetes)가 14회 주도하였다.
우리는 이 교육학(pedagogy)을 간호사 및 약사 처방자 교육과정(regional curricula for nurse and pharmacist prescribers)에도 전이시켰으며, 이 부분은 본 논문에서 자세히 다루지 않는다.
5. 평가 (Evaluation)
총 247회의 성찰적 대화(conversations)를 통해 약 1000개의 행동 변화 다짐(commitments to behaviour change)과 600개의 학습 포인트(learning points)가 도출되었으며, 이들은 지적·실천적 역량뿐만 아니라, 두려움 감소, 자신감 향상, 동기 부여, 보람 증대와 같은 정서적 효과도 포함하고 있었다. 다음 인용문은, 복잡성을 정당화함으로써 이 개입이 두 참여자의 자율성(agency)을 어떻게 강화했는지를 보여준다:
“좋은 결정과 나쁜 결정 사이에는 ‘유효한 결정(valid decision)’이라는 게 있다는 것을 배웠다. 그게 환자를 안전하게 진료하는 데 도움이 될 수 있다. 인슐린을 다룰 때는 그런 유효한 결정이 유일한 선택지인 경우도 많다.”
(Dyad: FT1 – 약사(Pharmacist)와의 대화)
“(내가 배운 것은) 내 행동을 정당화할 수 있고, 그것을 철저히 문서화할 수 있다면, 환자 진료는 더 안전하고 효과적이 될 수 있다는 것이다.”
(FT1 – 약사)
다음의 서사(narrative), 그림 2(Figure 2), 그리고 표 3(Table 3)은, 이 개입이 ‘해를 피하는 것’만을 단순한 목적으로 설정한 기존의 모순적 실천 구조에서 임상의들이 벗어나도록 돕고, 환자를 ‘최적의 이로움을 위한 객체(object of optimum benefit)’로 재정위치시킴으로써, 어떻게 상호 안전(mutual safety)을 향상시켰는지를 설명한다.
그림 2. 상호 안전을 최적화하는 활동 체계(activity system)
(Activity system of optimising mutual safety)

이 그림은 "상호 안전(mutual safety)"을 최적화하기 위한 활동 체계(Activity System)를 설명하는 도식입니다. 이는 의료 현장에서 환자와 의료진 모두의 안전을 극대화하기 위한 교육적·조직적 요소들을 통합적으로 보여줍니다. Engeström의 활동이론(Activity Theory)을 바탕으로 하고 있으며, 학습, 행동, 공동체, 도구, 감정 등이 서로 어떻게 상호작용하는지를 시각화한 구조입니다.
🎯 주요 구성요소 해설
🔹 Subject (주체)
- 학습자 또는 실행자, 예: 의대생, 전공의, 의료진
- 상호 안전을 위한 행동을 수행하는 사람
🔹 Object (목표)
- ‘행동의 대상’으로, 안전한 진료(safe clinical action) 자체
- 도식에서는 매듭(knot) 형태로 표현되어 복잡성과 상호 협력적 성격을 상징
🔹 Tools (도구)
- 주체가 객체를 다루기 위해 사용하는 도구
- 여기서 도구는 지식(Knowledge)이며, 세 가지 출처로부터 얻어짐:
- People: 환자, 의사, 동료 임상의
- Texts: 책, 온라인 자료, 정책 문서, 환자 기록
- Experiences: 다른 사람의 행동 관찰, 본인 경험, 피드백, 성찰
🔹 Rules (규칙)
- 행동을 규율하는 원칙들로, 다음과 같은 구체적인 실천 지침이 포함됨:
- 철저하게 할 것
- 상황 맥락을 고려해 평가
- 타인의 의견에 귀 기울이기
- 자신의 능력 인식
- 필요 시 도움 요청
- 신중한 행동 선택
- 행동 결과 점검
- 구두와 문서로 소통 잘 하기
🔹 Community (공동체)
- 함께 일하며 영향을 주고받는 사람들:
- 환자와 가족
- 의사(전문의, 전공의, 동료, 학생)
- 다른 직역 전문가들
- 외부 전문가들
🔹 Division of Labour (노동의 분업)
- 누가 무엇을 언제 어떻게 할지에 관한 구조
- 다음 요소들에 따라 결정됨:
- 상황의 성격
- 직종의 기술 세트
- 지역 관습
- 개인의 가용성
- 상황적 압력
- 개인의 능력(capability)과 의지(willingness)
🔹 Outcomes (결과)
- 상호 안전을 통해 도달하고자 하는 두 가지 목표:
- 환자(Patient)에게 최적의 이익
- 의료진(Clinician)의 최적 역량
🧠 감정(Affects)과 행동의 연결
그림의 왼쪽에는 감정 상태가 행동에 영향을 미치는 방식이 나옵니다:
- Confidence (자신감)
- 감소: 위축, 두려움
- 증가: 용기, 자신감, 도움 요청 권리 인식
- Motivation (동기)
- 행동, 질문, 개입, 요청, 참여에 주저하지 않음
- Respect (존중)
- 타인의 관점 이해
- 정직한 관계 형성
이러한 감정이 주체(Subject)에 영향을 주고, 긍정적 피드백(positive feedback) 루프를 통해 자기 강화적 학습과 성장이 이루어집니다.
🔄 전체 흐름 요약
- 감정(Affects) → 주체의 행동에 영향
- 주체(Subject)는 지식(Tools)을 바탕으로 행동(Object)을 수행
- 이 행동은 규칙(Rules), 공동체(Community), 역할 분담(Division of Labour) 내에서 이루어짐
- 결과(Outcomes)로 환자와 임상의 모두에게 최적의 혜택과 역량이 제공됨
- 긍정적 피드백이 루프로 작용해 향후 행동의 질을 향상시킴
표 3. 개입이 임상의에게 실천적으로 안전을 제공한 방식
(How the intervention made practice potentially safer for clinicians)

5.1. 모순에서 벗어나기 (Breaking out of binds)
우리는 ‘저혈당 공포(hypophobia)’라는 용어를 새로 만들어, 저혈당(hypoglycaemia)을 두려워한 나머지 환자가 고혈당(hyperglycaemia)으로 해를 입게 되는 현상을 설명했다. 다음 인용문은 한 임상의가 이 모순에서 벗어나기 시작하는 과정을 보여준다:
“의과대학 시절 내내 인슐린 처방이 두려웠다. F1 초기에는 인슐린을 너무 많이 투여하는 게 무서워서 환자의 혈당을 약간 높게 유지하려는 경향이 있었다. (전날 검사 결과를) 보고도, 설령 혈당이 높더라도 용량을 많이 조정하지 않았다.”
(FT1 – 약사)
5.2. 환자에게의 이로움 최적화 (Optimising benefit to patients)
참여자들의 1000개의 실천 다짐 분석은 다음 세 가지 주요 결론을 뒷받침한다.
- 상호작용하는 여러 요인들이 어떤 임상적 행위가 적절한지를 결정한다.
- 정보 자원(information resources), 진료 역량(capability to practise), 환자에게의 이로움(patient benefit), 학습 성과(learning outcomes)는 역동적이며 쌍방향적인 관계를 맺고 있다.
- 이러한 과정과 결과가 상호작용하는 방식은, 임상적 표현(clinical presentations) 및 임상적 행동(clinical actions)처럼 복잡하다(complex).
그림 2는 활동 이론(Activity Theory)을 틀로 활용하여 이 발견을 시각적으로 나타낸 것이다. 핵심 도구(tool)는 정보(information)였으며, 참여자들은 서적이나 가이드라인에서 제공되는 정형화된 정보(codified information)보다, 적용 가능하고 맥락적인 정보(applied and contextual information)를 더 많이 활용했다. 환자 기록(patient records)은 복잡한 상황을 명확하게 해주거나 이전의 행동을 문서화하여, 그 행동을 반복하는 것이 ‘안전하다’는 근거가 되었다. 정보는 사람, 과거 경험, 물리적 자원(material resources) 등 다양한 경로에서 왔으나, 사전 개입 전에는 체계적인 피드백 구조가 거의 존재하지 않았다.
어떤 처방도 적어도 네 명의 공동체 구성원이 (비록 직접적이지 않더라도) 관여한다.
- 처방자(the prescriber),
- 환자(patient) – 어떤 경우에는 의사보다 인슐린 치료에 더 정통할 수 있음,
- 간호사(nurse) – 처방자보다 경험은 적지만, 인슐린을 투약하고, 저혈당 발생 시 환자를 소생시켜야 함,
- 감독자(supervising clinician) – 대개 부재하거나, 때때로 당뇨병 치료에 있어 처방자보다 덜 유능할 수도 있음.
이해관계자 간의 분업(division of labour)은 다양한 맥락적 요인(contextual factors)에 의해 좌우되었다. 참여자들은, 개입 전에는 암묵적인 규칙(implicit rules)에 따라 그날의 근무시간을 버티는 경우가 많았으며, 이후에는 다른 사람이 그 환자의 책임을 이어받곤 했다고 말했다. 그림 2는 개입의 가장 중요한 효과 중 하나가 ‘규칙의 변화’였음을 보여준다. 즉, 참여자의 역량(capability)을 최적화할 수 있는 규칙으로 전환된 것이다.
다음 인용문은 위계적으로 조직된 의료 팀 안에서 환자의 대변인(patient’s advocate)이 되겠다는 다짐을 보여주며, 개입이 어떻게 주니어 임상의의 자율성(agency)을 증진시켰는지를 나타낸다:
“나는 이제 환자의 입장에서 목소리를 내는 걸 두려워하지 않을 것이다. 계획에 대해 명확히 물어볼 것이다. 내가 그렇게 하면 다른 사람들도 그렇게 하게 될 수도 있다.”
(FT1 – 약사)
다음 다짐은 개입을 통해 한 주니어 임상의가 복잡성을 수용하는 SMART한 다짐을 실천하게 되었음을 보여준다:
“(입원한) 환자들에게 병원 식사가 집에서 먹는 식사와 어떻게 다른지 물어볼 것이다. 집에서도 혈당을 측정하는지, 어떤 결과가 나오는지, 그 결과를 어떻게 스스로 조절하는지도 물어볼 것이다.”
(의대생 – 간호사)
이러한 집단적 행동(collective behaviour)은 CHAT 용어로는 ‘매듭 작업(knotworking)’이라 부르며, 그림 2 중앙의 매듭이 이를 상징한다. 즉, “서로 느슨하게 연결된 행위자들 사이에서 빠르게 맥박치고, 분산되어 있으며, 부분적으로 즉흥적으로 조율되는 협력적 수행(collaborative performance)”이다. 이전 연구에서도 밝혀졌듯이, 이런 매듭 작업은 임상의들의 실천 양식의 핵심적 특성이다(Lingard et al., 2012).
5.3. 임상의에게의 이로움 최적화 (Optimising benefit to clinicians)
잠재적 이로움은 임상의들이 복잡한 상황을 더 잘 다루도록 자율성을 부여하고, 그 결과 역량이 향상됨으로써 발생하였다. 그림 2는 환자에게의 이로움 최적화가 어떻게 정서적 이득(affective benefits)으로 이어졌는지를 보여준다. 표 3은 직접 인용(verbatim quotations)을 통해 임상의가 경험한 이로움을 더 세밀하게 분석하고 있다.
6. 논의 및 결론 (Discussion and conclusions)
우리의 문화-역사적 분석(cultural historical analysis)은, 기존의 다른 연구자들(Morcke et al., 2013)처럼, 경험 기반 학습(supported experiential learning)을 CBME(Competency-Based Medical Education)로 대체해야 할 충분한 근거가 마련되지 않았다는 주장을 제시하였다. 오히려 우리는, CBME가 교육과 실제 실천의 인식론(epistemology)을 서로 분리시킴으로써, 의학교육이 환자에게 이로움을 줄 수 있는 능력을 약화시킬 수 있다고 주장한다. 나아가, 이는 임상의에게 해를 끼쳐 실천의 안전성(safety)을 더 위협하는 결과를 초래할 수 있다고 본다. CBME는 표준화 가능한 다양한 시술을 익히는 등의 단순한 교육 과제(simple educational tasks)에는 여전히 이상적인 교수법이지만, 실제 진료의 복잡성(complexity of practice)을 고려하면, 그것만으로는 충분하지 않다.
우리는 개인의 안전(individual safety)이 아닌 상호 안전(mutual safety)이 의학교육의 목표가 되어야 한다고 제안하였다. 환자와 의사 모두에게 해를 줄 수 있는 주요 원인 중 하나인 인슐린 치료(insulin therapy)를 중심 사례로 삼아, 교육적 개입(educational interventions)이 복잡성(complexity)을 어떻게 다룰 수 있는지를 탐색했다. 우리는 이 과정에서, 의학교육 활동(activity)의 객체(object)를 ‘환자에게의 이로움(patient benefit)’으로 재정립(repositioning)하였다. 또한 우리는 의사들과 함께 일하며 학습하는 다양한 임상의 집단을 폭넓게 참여시킨 상향식(bottom-up) 접근을 취하였다. 그 결과, 우리는 복잡성을 수용함으로써(clinicians embracing complexity), 임상의의 실천 역량(practical capability), 내재적 동기(intrinsic motivation), 그리고 보람(reward)이 증가할 수 있다고 결론 내린다. 현재 의사들의 환멸(disillusionment)을 고려할 때, 상호 안전을 추구하는 일은 그 어느 때보다 중요하다.
이 글의 여러 주제는 기존 연구에서도 이미 다뤄진 바 있다.
- 링가드(Lingard)는 활동 이론(Activity Theory)과 매듭 작업(knotworking)을 활용하여, 개별 역량(individual competence)이 현재 임상 실천의 특징인 팀워크(teamworking)를 향상시킬 수 있다는 단순한 발상을 문제화하였다(Lingard, 2010; Lingard et al., 2012).
- 호지스(Hodges)는 찻잎 우리기(tea-steeping)라는 은유를 사용하여, 역량 중심 시대에도 여전히 경험 기반 학습(experiential learning)이 필요함을 주장하였다(Hodges, 2010).
- 빌렛(Billett)은 학습자와 학습 환경 사이의 복잡한 상호의존성(complex relational interdependence)을 실증하였으며(Billett, 2006), 우리가 본 논문에서 보여준 바와 같이, 실무자들은 (a) 실제 활동에 참여함으로써('just doing it'), (b) 관찰하고 경청하며, (c) 물리적·사회적 직장 환경 속에 존재함으로써('just being there') 학습한다고 요약하였다(Billett, 2014).
- 우리는 여기에 더해, 학생 임상의가 그 경험으로부터 ‘성찰적으로(reflectively)’ 학습하도록 돕는 요소를 추가하였다.
- 마지막으로, 최근 활발히 성장하고 있는 문헌은 우리의 주장을 뒷받침한다. 즉, 임상에서의 비결정성(clinical indeterminacy)은 불확실성(uncertainty), 모호성(ambiguity), 심리적 손상(psychological harm)으로 이어진다는 것이다(Ilgen et al., 2019; Hancock & Mattick, 2020). 이러한 선행 연구들의 엄밀함(rigour)은 우리가 현재와 미래의 복잡성과 불확실성, 해악(harm)에 대응할 수 있도록 의학교육을 실천적으로 재구성(reshaping medical education)하는 데 집중할 수 있게 해주었다.
우리의 작업에는 중요한 한계(important limitations)가 있다.
- 우리는 일부러 특히 어려운 임상 과제(particularly difficult clinical task)를 선택했기 때문에, 이 결과가 다른 임상 실천 영역으로 일반화 가능하다(transferability)고 단정하기는 어렵다. 우리가 연구를 수행한 지역(region) 역시 영국(UK)의 다른 지역은 물론, 타 국가들과 비교하기에도 대표성이 떨어질 수 있다.
- 또한 실행(implementation)은 우리 실천 공동체의 열정(enthusiasm)에 크게 의존했다. 표 3에 나열된 이점들은 입증된 것(proven)이 아니라 잠재적인 것(potential)에 불과하며, 우리가 환자 결과(patient outcomes)가 실제로 향상되었음을 입증한 증거는 제시하지 않았다.
- 그럼에도 불구하고, 우리는 이 교육학(pedagogy)을 대규모로 구현하였으며, 이를 약학과 간호학 직군, 수련의의 다양한 교육 단계, 대학과 의료기관 간의 교육 프로그램에 전이(transfer)하였다. 우리는 곧 임상적 비결정성(clinical indeterminacy)에 대한 보다 정교한 실증 분석을 보고할 예정이며, 이를 통해 이 연구의 전이 가능성(transferability)을 높일 수 있을 것으로 기대한다.
주요한 실천적 함의(practical implication)는 다음과 같다. 상호 안전(mutual safety)을 위한 교육은 경험 기반 학습(experiential learning)에 크게 의존한다. 학습자는 사전에 주입된 추상적인 지식만으로는 준비할 수 없는 복잡한 미래 상황을, 경험에 대한 성찰(reflection on experience)을 통해 능동적으로 대처할 수 있는 자율성(agency)을 키운다. 아이러니하게도, 복잡성에 대한 성찰은 오히려 교육을 단순하게 만들 수 있다. 예컨대, “저혈당 공포증(hypophobia)에 사로잡히지 마라”라는 식의 간결한 교훈은 단순하지만 단순주의(simplistic)는 아닌 교육의 예가 될 수 있다. 또 다른 함의는, 교육자는 개입하려는 과제의 복잡성 혹은 단순성의 정도에 따라 교육 개입의 유형을 조정해야 한다는 것이다. 우리는 독자들에게 Creative Commons 라이선스에 따라 자유롭게 사용할 수 있는 도구에 접근할 것을 권하며, 관련 자료는 『Making Insulin Treatment Safer』(2020)에서 확인할 수 있다. 우리는 곧 이 작업을 ‘툴킷 형태(toolkit form)’로 출간하여, 교육자와 교수 개발자들이 학생 임상의의 역량(capability)과 동기(motivation)를 높여 환자에게 더 큰 이익을 줄 수 있도록 지원할 예정이다.
우리의 작업은 의학교육의 가치 체계(value system)에도 중요한 함의를 가진다. 의학교육자는 임상의들을 신속히 비판하고 비난하는 문화가 아니라, 지지하고 격려하는 문화를 조성해야 한다. 연구적 관점에서도 함의가 있다. CHAT 이론을 기반으로 한 형성적 개입(formative intervention)은 대개 실천 공동체가 문제를 인식한 지점에서 출발하며, 실천 외부자의 주도로 이루어지고, 정기적인 회의에 다수의 사람들을 참여시키며, 대체로 지역 단위에서 실질적인 영향력을 발휘한다. 본 연구에서는 소규모의 임상의-교육자-연구자 팀이 자신이 속한 실천 공동체의 ‘부분적 외부자(partial outsider)’로서 활동하며, 문제를 제기하고, 변화에 직접 참여하기 어려운 구성원을 대신해 의욕 있는 실천가들(willing practitioners)을 모집하고, 실천(practice)을 활용하여 변화를 이끌어냈으며, 지역적 이점뿐만 아니라 전이 가능한 산출물도 제공하였다. 물론, 외부자적 지위는 대가가 따랐다. 즉, 우리의 개입은 아직 지역 단위의 기초 수련의 교육 프로그램에 완전히 내재화되지는 않았으며, 말할 것도 없이 국가 단위에서의 통합도 이루어지지 않았다. 그러나 이 개입의 전이 가능성(transferability) 덕분에, 우리는 이를 변화를 수용할 준비가 더 잘 되어 있는 다른 교육 프로그램으로 옮길 수 있었다.
우리는 다음과 같은 결론에 도달한다. 플렉스너(Flexner)의 주장처럼, 의사는 기술자가 아니라 전문직 종사자(professionals)이다. 의사는 도덕적 용기(moral courage), 지능(intelligence), 그리고 끈기(tenacity)를 바탕으로 복잡한 문제를 다룰 수 있는 능력과 의지를 갖추었기에 사회에 가치를 제공하는 존재이다. 그러나 최근에는 임상의가 가장 최근 평가(appraisal) 이상의 존재가 아니라는 식으로 평가받는 경향이 있으며, 이러한 경향은 심리사회적 건강(psychosocial health)의 저하와 의욕 상실(demotivation)로 이어지고 있다. 이는 우리 사회가 의료 전문성(medical professionalism)을 진정으로 소중히 여기고 육성해야 하며, 끊임없이 변화하고 복잡해지는 의료 환경 속에서 의사들이 ‘지혜롭게 행동(act wisely)’하도록 격려해야 한다는 강력한 경고가 아닐 수 없다.