Acad Med. 2024 Apr 1;99(4):381-387. doi: 10.1097/ACM.0000000000005593. Epub 2023 Dec 19.
Beyond the Procedure Log: Using Individualized Learning Plans to Set Learner-Specific Milestones for Procedural Skills Acquisition

🩺 시술 교육에 ILP가 필요할까?
– 학습자 맞춤 이정표와 ILP가 바꿀 수 있는 것들
요즘 의학교육 현장에서 "개인화"는 뜨거운 키워드입니다. 진료도 환자 중심(patient-centered)으로 바뀌고 있는데, 교육도 당연히 학습자 중심(learner-centered)이어야겠죠. 그중에서도 시술 교육(procedural training)은 더더욱 학습자의 진로와 목표에 따라 달라져야 하는 분야예요. 오늘 소개할 논문은 바로 이 점에 주목해 ILP(Individualized Learning Plan)와 학습자 맞춤 이정표(learner-specific milestones)를 어떻게 활용할 수 있는지, 그리고 그 장점과 한계는 무엇인지 살펴봅니다.
🎯 시술 교육의 변화: 모든 전공의가 CVC를 배워야 할까?
예전엔 내과 전공의가 보드 시험을 통과하려면 중심정맥관 삽입(CVC placement)을 최소 5번 이상 시행해야 했어요. 하지만 지금은 다릅니다. 현재의 인증 기준은 다음과 같이 바뀌었습니다.
“Not all residents need to perform all procedures.”
→ “모든 전공의가 모든 시술을 직접 수행할 필요는 없다.”
📌 즉, 교육의 목표는 “시술을 수행하는 역량”이 아니라, “시술을 학습하는 역량”으로 전환된 거죠.
“These updated requirements focus on learners attaining generalized competence in ‘learning procedures,’ without providing an explicit list of the procedures to be learned.”
→ “이러한 최신 지침은 학습자가 ‘시술을 학습하는 일반화된 역량’을 갖추는 데 초점을 두고 있으며, 구체적으로 어떤 시술을 몇 번, 어느 부위에서 배워야 하는지는 명시하지 않는다.”
이제 중요한 건 ‘얼마나 많이 했는가’보다, ‘어떤 목표를 가지고 어떻게 학습했는가’입니다.
🧭 ILP란 무엇인가요?
ILP(Individualized Learning Plan)는 쉽게 말해,
“학습자가 나에게 필요한 시술 교육이 무엇인지 스스로 계획하고 관리할 수 있도록 도와주는 개인화된 로드맵”
입니다.
전공의 한 명 한 명이 코치(mentor)와 함께 진로를 탐색하고, 필요한 시술 경험을 언제 어디서, 어떻게 쌓을지를 설계할 수 있도록 도와주는 거죠.
“ILPs, collections of trainee-specific objectives for learning, aim to promote self-directed learning and deliberate practice.”
→ “ILP는 학습자 개개인의 학습 목표로 구성되어 있으며, 자기주도 학습과 의도적 연습(deliberate practice)을 촉진하는 데 목적이 있다.”
✅ ILP가 가져다주는 4가지 장점
논문은 ILP의 장점 네 가지를 소개합니다.
1. 🎯 숙련도(Mastery) 향상
“Because ILPs encourage learners to set specific goals and track progress toward benchmarks, they encourage deliberate practice and the journey toward mastery.”
→ “ILP는 학습자가 구체적인 목표를 설정하고 진행 상황을 추적하도록 유도함으로써, 의도적 연습과 숙련에 이르는 학습 과정을 촉진한다.”
2. 📉 시술 위험 감소
초심자가 불필요한 시술을 하는 걸 줄이면 당연히 환자에게 생기는 위험도 줄겠죠.
“ILPs should minimize the overall number of procedures performed by novices.”
3. 🧩 기회 자원 분배의 효율화
기회는 제한되어 있고, 모두가 모든 시술을 할 필요는 없다면?
그 기회를 누구에게 줄지를 명확히 해주는 역할을 합니다.
“ILPs could assist clinical supervisors and training programs in their efforts to allocate these opportunities to learners who anticipate needing them for their future practice.”
4. ⚖ 형평성 개선
일부 전공의가 시술 기회를 더 많이 차지하는 구조는 문제죠. ILP는 관심 있는 학습자들이 자신을 절차 중심 진료과(proceduralist)로 정체화하고 기회를 요청할 수 있는 기반이 되어줍니다.
⚠ 하지만 ILP에도 함정이 있다면?
단점도 그냥 넘어가지 않습니다. 다음 세 가지는 꼭 주의가 필요합니다.
1. 🙋♀️ 성별·정체성 기반의 불평등을 해결하긴 어렵다
“ILPs will not address inadequate institutional support for identity-concordant mentorship programs... all of which may disrupt female trainees from imagining themselves as future proceduralists.”
👉 여자 전공의가 스스로를 ‘시술자’로 상상하지 못하는 구조, 멘토가 부족한 환경, 그리고 배움의 장에서 받는 차별은 ILP 하나로 해결되지 않습니다.
2. 🏋️ 시술 업무 집중화(compression)의 가능성
모든 전공의가 시술을 하지 않게 되면, 결국 일부에게 업무가 몰리게 됩니다.
그게 펠로우든, 전문의든, 누군가는 더 많은 시술을 감당하게 되죠.
“Shifting the percentage of trainees engaging in certain procedures could result in an additional workload.”
3. 🧑🏫 교수진 코치화의 비용과 부담
좋은 ILP는 좋은 코치가 필요합니다. 하지만 그걸 준비하는 데는 시간과 리소스가 꽤 들어가요.
“Providing faculty with the necessary training and support to serve as professional coaches requires a significant investment from institutions.”
🧩 결론: 완벽한 해답은 아니지만, 분명한 진전
ILP는 시술 교육의 모든 문제를 해결하진 않지만, 분명한 도구가 될 수 있습니다.
“Using ILPs with learner-specific milestones in procedural training will not solve every issue in procedural education, but it remains a promising approach.”
학습자 중심, 진로 중심의 시술 교육을 고민하고 있다면, 이제는 “모두에게 똑같은 교육”에서 벗어나 “나에게 필요한 교육이 무엇인지”를 함께 묻고 설계할 때입니다. ILP는 그 여정을 위한 출발점이 될 수 있어요. 🚀
여러 전문 진료과에서는 전문의 자격(보드 인증, board certification)을 취득하기 위해 전공의(trainee)들이 특정 시술 역량(procedural competencies)을 갖추도록 요구한다. 그러나 이러한 규정이 수십 년 전 처음 제정된 이후, 임상 수련 환경(clinical learning environment, CLE)은 크게 변화해왔다.¹² 임상적 복잡성(clinical complexity)은 증가하고 있으며,³ 일반과(generalists) 의사들은 점점 시술 능력(procedural skills)이 떨어진다고 보고하고 있고,⁴⁵ 전문과(specialists) 및 세부전문과(subspecialists)는 점점 더 쉽게 접근 가능해지고 있다.⁶ 이러한 변화는 한 비수술 전문과(non-surgical specialty)의 대표적인 사례인 내과(internal medicine, IM)의 인증 지침이 최근 업데이트되면서 시술 역량에 대해 보다 유연한 요건을 제시하게 된 배경을 설명해준다.⁷⁸
- 예를 들어, 1991년부터 1997년까지 내과 전공의는 중심정맥관 삽입술(central venous catheter insertion, CVC)을 최소 5회 시행해야 보드 자격을 얻을 수 있었으나, 현재의 지침에서는 내과 전공의가 이 시술을 "알고(know), 이해하며(understand), 설명할 수 있어야 한다(explain)"고 요구한다.⁸
이러한 최신 지침은 학습자들이 "시술을 학습하는 역량(generalized competence in learning procedures)"을 갖추는 데 중점을 두고 있으며, 학습해야 할 시술의 구체적인 목록, 시술을 수행해야 할 해부학적 부위, 시술 횟수 등에 대해서는 명시하지 않고 있다.⁹
이처럼 일반화된 시술 역량에 초점을 둔 접근 방식은 개별화된 수련 경험(individualized training experiences)을 가능하게 하지만, 동시에 환자와 수련생 모두에게 잠재적인 문제점(pitfalls)을 야기할 수 있다.
- 첫째, 시술 기술 습득이 일반 내과 수련의 핵심 목표가 아니기 때문에, 학습자는 시술 관련 학습 기회와 비시술 관련 학습 기회 사이에서 소중한 수련 시간을 어떻게 배분할지를 스스로 선택해야 하며, 그에 따라 효과적인 시간 활용을 위한 지도가 필요할 수 있다.
- 둘째, 임시적(ad hoc) 방식의 시술 수련은 종종 수련생이 스스로 시술 기회를 요청(self-advocate for access)해야 하기 때문에, 이는 성별에 따른 불평등(gender inequities)을 초래할 수 있다.¹⁰
- 셋째, 내과 수련생의 향후 진로는 매우 다양하며, 일부는 중등도 내지 고위험 시술을 매일 시행해야 할 것이고, 일부는 수련 이후 단 한 번의 침습적 시술도 수행하지 않을 수 있다. 따라서 시술 수련 계획의 유연성은 제한된 시술 학습 기회의 잘못된 분배(misallocation)를 초래할 수 있으며, 단순한 노출을 목적으로 시술을 시도하는 초심자(novices)에게 더 많은 환자들이 시술을 받게 되는 결과로 이어질 수 있다.
여기에 더해 시뮬레이션(simulation), 촉각 기술(haptic technology), 가상현실 기술(virtual reality technology)의 도입은 상황을 더욱 복잡하게 만들며, 학습자들이 어떤 시술은 실제 환자에게가 아니라 모의 환경(simulated settings)에서만 배우도록 해야 하는지 등의 적절한 종단적 이정표(terminal milestones) 설정에 관한 질문을 야기한다. 이러한 복잡성 때문에, 교육 기관과 학습자는 유연한 시술 역량 요건(flexible procedural competency requirements)을 잘 헤쳐 나가기 위한 전략이 필요하다.
이 글에서는 시술 교육에 사용되는 다양한 전략들(strategies)을 탐색하며, 각 전략의 강점(strengths)과 한계(limitations)를 조명하고자 한다. 또한 우리는 수련생 개개인의 학습 목표를 체계적으로 정리한 개인 맞춤형 학습 계획(Individualized Learning Plans, ILPs)을 시술 수련을 조직하고 학습자 맞춤형 이정표를 설정하는 전략으로 제안한다. 우리는 ILP가 학습자와 기관이 유연한 시술 역량 요건을 효과적으로 충족하고, 안전하고 공정한 시술 학습 기회를 조성하는 데 기여할 수 있다고 주장한다.
현재 시술 교육 전략 (Current Strategies in Procedural Education)
대부분의 시술 수련은 임상 수련 환경(clinical learning environment, CLE) 내에서 임시적(ad hoc)으로 이루어진다. 다른 전문과 수련 프로그램과 마찬가지로, 내과(IM) 전공의들 또한 전통적으로 수련 기간 동안의 시술 경험을 시술 로그(procedural log)에 기록하여 졸업 전 충분한 경험을 증명하도록 요구받아 왔다. 일부 프로그램은 전공의의 시술 역량을 개발하기 위한 보다 체계적인 전략(dedicated strategies)도 병행하고 있는데, 여기에 시술 시뮬레이션(procedural simulation), 전담 시술 로테이션(dedicated procedural rotations), 고급 세부전공 훈련(advanced subspecialty training) 등이 포함된다. 이러한 각 접근 방식은 현재의 수련 환경에서 나름의 강점과 한계를 지닌다.
시술 시뮬레이션 (Procedural simulation)
시술 시뮬레이션(procedural simulation)은 학습자에게 실패의 부담이 낮은 환경(low-stakes environment)에서 의도적인 연습(deliberate practice)을 통해 기술을 향상시키고 자기 효능감(self-efficacy)을 높일 수 있는 기회를 제공한다.¹¹⁻¹⁴ 예를 들어, 중환자실에서 중심정맥관 삽입(CVC insertion) 시 발생하는 합병증을 줄이기 위해 시뮬레이션이 활용된 바 있다.¹⁵ 최근에는 사용자에게 힘을 가해 접촉을 모사하는 촉각 기술(haptic technology)이 등장하면서 보다 현실적인 시뮬레이션 경험이 가능해져 시술 기술 학습을 지원하고 있다.¹³,¹⁶
시뮬레이션은 환자에게 직접적인 부상 위험(risk of injury)을 제거한다는 점에서 장점이 있지만, 어떤 학습자가 실제 환자를 대상으로 시술을 시행해야 하는지에 대한 판단 기준을 해결해주지는 않는다. 게다가, 시뮬레이션은 일반적으로 이상적인 상황(idealized settings)에서 진행되기 때문에 실제 시술 수행에 영향을 미치는 감정적 요인(intense emotions)이나 비최적 조건(suboptimal conditions)과 같은 요소들을 다루지 못하는 경우가 많다.¹⁷,¹⁸ 그럼에도 불구하고, 특히 가상현실 기술(virtual reality)이 발전한 오늘날¹⁶,¹⁹ 시술 시뮬레이션은 분명한 교육적 이점(clear educational benefits)을 제공하는 중요한 수단으로 남아 있다.
전담 시술 로테이션 또는 서비스 (Dedicated procedural rotations or services)
고급 시술 로테이션(advanced procedure rotations)과 같은 전담 교육 공간(dedicated curricular spaces)은 기술 연습을 집중적으로 할 수 있는 경험을 제공하고, 지식 향상에도 지속적인 효과를 나타내며, 환자에게도 수용 가능한 방식으로 인정받고 있다.²⁰,²¹ 하지만, 전담 시술 로테이션은 모든 기관에서 운영되는 것은 아니며, 대개 흉수천자(thoracentesis), 복수천자(paracentesis), 요추천자(lumbar puncture)와 같은 침상 시술(bedside procedures)에 초점을 두는 경향이 있다. 반면, CVC 삽입이나 동맥 카테터 삽입(arterial catheter insertion)과 같은 혈관 접근 시술(procedures for vascular access)은 상대적으로 덜 다뤄진다.²²
따라서 이 전략은 일부 기관에서만 시술 수련 제공의 과제를 부분적으로 해결해줄 뿐이다. 이 접근의 잠재적 효과를 극대화하려면, 광범위한 시술을 포함하는 시술 서비스(procedural services with wide scopes of practice)를 개발하고, 학습자의 진로 계획(intended specialty and career plans)과 학습 참여를 연계하는 것이 필요하다. 즉, 향후 시술 기술을 사용할 계획이 있는 학습자가 실제 환자에게 시술을 연습할 수 있도록 해야 한다.
고급 세부전공 훈련 (Advanced subspecialty training)
고급 세부전공 훈련(advanced subspecialty training)은 시술 기술을 개발하는 데 있어 더 긴 시간적 여유(longer time horizon)를 제공한다는 점에서 유리하다. 수련 기간이 짧을 경우, 학습자들이 경험을 쌓기 위해 불확실하거나 부적절한 적응증(soft indications)에도 시술을 시도하게 되는 유혹을 받을 수 있는데, 시간적 여유는 이러한 유혹을 줄일 수 있다. 또한, 세부전공 훈련 과정에서 시술 기술을 개발하면, 해당 기술을 실제 임상에서 사용할 계획이 있는 학습자가 지속적으로 시술을 연습하게 된다는 장점이 있다.
그러나 시술 수련 방식은 기관마다 표준화되어 있지 않기 때문에, 이 접근 방식의 주요 한계는 세부전공 훈련에 진입하는 전공의(예: 펠로우)들 간에 시술 능력의 수준 차이가 매우 클 수 있다(vastly uneven procedural skill levels)는 점이다. 만약 세부전공 훈련 프로그램이 보완 교육(remediation)을 제공할 수 없는 경우, 이러한 격차는 문제를 야기할 수 있으며, 세부전공 수련생이 주니어 학습자들의 시술 연습을 감독해야 하는 상황에서는 수련 환경(learning environment) 자체에 부정적 영향을 줄 수 있다. 이처럼 사전 시술 경험의 불균형(uneven prior procedural exposure) 문제는, 시술 역량 개발을 보다 유연하게 허용하는 지침의 변화와 함께 더욱 악화될 수 있다.²³
시술 교육에서의 학습자 맞춤 이정표 (Learner-Specific Milestones in Procedural Education)
내과(IM)에서 시술 기술에 대한 자격 요건(certification standards)이 완화되면서, 현재는 "모든 전공의가 모든 시술을 수행할 필요는 없다"는 점이 명시되어 있다.⁷⁻⁹ 이 변화는 시술 교육에서 혁신적인 접근 방식의 가능성을 열어줄 수 있다. 특히, 이러한 지침은 전통적으로 모든 학습자에게 정해진 수의 시술 수행을 요구했던 방식과 달리, 개별 학습자에 맞춘 시술 교육과정과 종단 이정표(individualized terminal milestones)를 설계할 수 있는 유연성(flexibility)을 제공한다.
시술 교육의 유연성이 확대됨에 따라, 학습자와 교육 프로그램은 시술 학습 목표를 설정하고 적절한 학습 활동을 선택할 수 있는 체계적 틀(framework)이 필요하다. 우리는 현재와 같은 세부전문화(subspecialization) 시대와 고충실도 시뮬레이션(high-fidelity simulation) 환경 속에서, 시술 수련을 위한 목표 설정은 다음과 같은 요소들을 고려해야 한다고 주장한다:
- 학습자가 해당 시술을 이론적으로 이해하고 설명할 수 있어야 하는지(즉, 이론 지식(theoretical knowledge) 차원) 아니면 실제로 수행할 수 있어야 하는지(actual performance)
- 학습자가 해당 시술을 시뮬레이션으로만 수행하면 되는지, 아니면 실제 환자에게도 수행할 수 있어야 하는지
- 학습자가 시술을 일상적인 상황(routine conditions)에서만 수행할 수 있으면 되는지, 아니면 복잡한 상황(complex situations)에서도 수행할 수 있도록 준비되어야 하는지
예를 들어, 중심정맥관 삽입(CVC placement)을 고려할 때,
- 1차 진료(primary care) 분야로 진로를 계획하는 학습자라면 시뮬레이션 수준까지 배우는 것으로 충분할 수 있다.
- 반면, 중환자의학(critical care) 또는 심장학(cardiology) 분야에 진입하려는 학습자라면, 시뮬레이션과 실제 환자 모두에게 시술을 수행할 수 있도록 훈련받고, 세부전공 수련 기간 중 추가적인 역량을 개발할 계획을 세워야 할 것이다.
또 다른 예로, 특정 시술을 배울 수 있는 기회가 생겼으나 해당 시술이 학습자의 예상 진로 범위(anticipated career scope)와 직접 관련이 없는 경우에는, 유사한 시술(analogous procedures)이 향후 진로에 포함되는지를 기준으로 기회 배분을 고려할 수 있다.
- 예컨대, 소화기내과(gastroenterology) 진로를 계획 중인 전공의는 향후 많은 내시경(endoscopy)을 수행하게 될 것이므로, 기관지내시경(bronchoscopy) 시술 기회에 참여할 수 있다. 기관지내시경은 내시경 시술에 필요한 유사한 기술을 요구하기 때문이다.
- 마찬가지로 이 전공의는 일반적인 중심정맥관 삽입에도 참여할 수 있는데, 이는 손재주(dexterity) 및 눈-손 협응(hand-eye coordination) 능력을 다듬어 전반적인 시술 역량(general procedural competence)을 향상시키는 데 도움이 되기 때문이다.
마지막으로, 일정 수준 이상의 시술 기술이 개발된 학습자는, 이후에는 고위험 상황(high-risk conditions)에서도 시술을 수행하고, 다른 이의 시술을 감독(supervise others)할 수 있도록 교육받아야 한다. 예를 들어, 해부학적으로 특이한 환자에게 CVC를 삽입하거나, 심폐소생 중(active resuscitation efforts)에 시술을 시행해야 하는 상황이 될 수 있다.
이러한 고려 사항에 기반하여, 우리는 특정 시술이 다음 세 가지 중 하나에 해당할 때 학습자가 시술 학습 기회를 부여받아야 한다고 제안한다:
- 학습자의 예상 진료 범위 내에 해당하는 시술이거나, 진료 범위가 아직 정의되지 않은 경우
- 학습자의 예상 진료 범위 밖이지만, 향후 시술 중심 경력(procedural career)을 추구할 경우
- 학습자의 예상 진료 범위 밖이며, 향후 비시술 중심 경력(nonprocedural career)을 추구할 경우
학습자의 교육적 필요(educational needs)에 기반하여 종단 이정표(terminal milestones)를 설정하는 방식으로 시술 수련 패러다임을 전환하는 것은 다면적(multifaceted)인 도전 과제이다.
- 첫째, 이는 학습자가 자신의 진로 목표(career goals)와 향후 임상에서 필요할 기술들을 효과적으로 파악할 수 있도록 돕는 전략을 요구한다.
- 둘째, 현재의 교육 환경에서는 이 전략이 기관 간 시술 교육 기회의 차이(interinstitutional differences)를 감안할 수 있을 만큼 유연(flexible)해야 하며, 다양한 시술 교육 접근법 속에서 학습자가 길을 찾아갈 수 있도록 지원해야 한다.
- 셋째, 이 접근은 학습자 외의 이해관계자(stakeholders)도 고려해야 하며, 학습자가 자신의 수련 프로그램을 둘러싼 복잡한 네트워크(complex networks)에 연결될 수 있도록(plug into) 해주어야 한다.
이 글의 나머지 부분에서는 이러한 복합적인 도전을 해결하기 위한 전략으로 ILP(Individualized Learning Plans)를 활용할 가능성을 탐구하고자 한다.
ILP와 시술 교육 (ILPs and Procedural Education)
ILP(Individualized Learning Plan, 개인 맞춤형 학습 계획)는
- 수련생 개개인의 학습 목표(trainee-specific objectives)로 구성되며, 자기주도 학습(self-directed learning)과 의도적 연습(deliberate practice)을 촉진하는 데 목적이 있다.²⁶⁻²⁸
- ILP는 일반적으로 지도 교수(faculty coach)와 함께 개발되며,²⁹ 수련이 진행됨에 따라 반복적으로 재검토(iteratively revisited)되며, 시술 기술 개발을 포함한 환자 진료 관련 학습 성과를 향상시킨다.²⁶
- ILP는 계획의 책임성과 명확성(accountability and clarity)을 확보하기 위해 일반적으로 기록되고 간헐적으로 검토(reviewed)된다.
의학교육에서 ILP를 어떻게 효과적으로 설계, 개발, 평가할 것인지에 대해서는 이전 연구에서 자세히 다루어져 있다.²⁷,³⁰⁻³² 간단히 요약하면, ILP 개발은 다음과 같은 과정을 포함한다:
- 학습 필요성에 대한 성찰(reflection), 학습 목표 설정, 리소스 및 학습 전략 파악, 목표 달성 진행 상황의 기록 방법 설정, 그리고 일정(timeline) 설정.³⁰
Supplemental Digital Appendix 1 (http://links.lww.com/ACADMED/B504)에는 ILP를 문서화하는 단순한 예시 양식이 제공되어 있다. ILP는 점점 더 유연해지고 있는 내과 시술 교육 환경(IM procedural education)에 매우 적합한 전략으로 보인다. 그 이유는 ILP가 다음과 같은 기능을 하기 때문이다:
- 수련생이 자신의 수련 목표(training objectives)를 숙고하고 특정 시술의 관련성(relevance)을 판단하도록 유도한다.
- 학습자가 지역적 자원(local resources)을 고려하고 이용 가능한 기회를 적극적으로 탐색하게 하여, 맥락에 적응(contextual adaptation)할 수 있도록 돕는다.
- 복잡한 교육 시스템(complex educational system) 내에서 학습자의 진행 상황을 추적하고(tracking), 지원(support)을 용이하게 할 수 있는 문서를 생성한다.
더불어, ILP는 반복적(iterative) 성격을 지니고 있어 수련 중에 진로 목표(career aspirations)가 바뀌는 현실을 수용할 수 있다.
그림 1(Figure 1)은 학습자의 예상 진료 범위(anticipated scope of practice)를 확인하고, 시술 기술 개발을 위한 교육 기회와 학습자의 필요를 연결하기 위한 체계적인 ILP 활용 모형(systematic approach)을 제시한다. 이 분류 체계를 활용하면 학습자는 각 시술에 대한 학습 목표(goal)와 종단 이정표(terminal milestone)를 설정할 수 있으며, 이는 적절한 수련 기회(예: 시뮬레이션 세션, 시술 전담 로테이션)를 찾고, 그 안에서 적합한 학습 활동을 수행하는 데 도움이 된다. 이러한 방식은 학습자가 경험 기반 기회와 자원의 복잡한 구조를 스스로 탐색하고, 훈련 기간 동안 개인화된 시술 교육과정(individualized procedural curriculum)을 구축하는 데 기여한다.
Figure 1 요약
학습자는 지도 교수와 함께 진로 목표를 성찰(reflect)하고, 특정 시술이 자신의 예상 진료 범위에 포함되는지 여부(1~3단계)를 판단한다. 학습자는 자신의 교육적 필요(educational needs)에 따라 기회를 탐색(4단계)하며, 이는 전담 로테이션(procedural electives) 또는 일상적인 임상 업무 중에 발생할 수 있다.
모든 학습자에게 적합한 활동은 연한 회색(light gray)으로 표시되고,
환자에게 위험이 따르는 활동은 진한 회색(dark gray)으로 표시되며, 이는 시술 역량을 실제로 진료에 활용할 학습자 또는 진로가 미정인 학습자에게만 제공되어야 한다.
예를 들어, 중심정맥관 삽입(CVC placement)에서는 중환자의학이나 심장학 진로를 희망하는 학습자는 모든 활동에 참여하고, 소화기내과 진로 학습자는 대부분의 활동(medium gray)에, 1차 진료 희망자는 일부 활동만 참여한다.

🧭 전반적인 구조 개요
왼쪽 위에서 오른쪽 아래로 흐르는 순차적 프로세스입니다.
🔹 1단계: 학습자가 진로 계획을 성찰
“Learner reflects on career plans”
- 학습자가 자신의 예상 진료 범위(anticipated scope of practice)와 진로 목표를 되돌아보는 단계입니다.
- 예: "나는 중환자의학 펠로우를 목표로 하고 있어", "소화기내과를 갈 거야", "나는 시술을 거의 하지 않는 1차 진료가 목표야" 등.
🔹 2단계: 교수 코치와 함께 ILP 수립
“Learner works with a faculty coach to draft an individualized learning plan”
- 학습자는 지도 교수와 함께 ILP를 작성하면서 어떤 시술을 어느 수준까지 학습할지 구체화합니다.
- 코치는 학습자의 진로와 일치하도록 시술 학습 계획을 구체화하도록 돕습니다.
🔹 3단계: ILP에 따라 시술을 세 가지 범주로 분류
“Individualized learning plan classifies potential procedures as…”
이때 시술은 다음 세 범주 중 하나로 분류됩니다:
- 🟦 예상 진료 범위에 해당함 (Within anticipated scope, or anticipated scope undefined)
→ 학습자의 진로에서 실제 시술을 수행할 가능성이 높음 - 🟨 예상 진료 범위는 아님, 그러나 향후 시술 중심 진로를 가질 예정임 (Outside anticipated scope, but career will be procedural)
→ 직접 관련은 없지만, 시술 기술이 필요한 다른 진료 분야로 진출할 예정 - ⬛ 예상 진료 범위에도 해당하지 않고, 시술 중심 진로도 아님 (Outside anticipated scope, and career will be nonprocedural)
→ 이 경우엔 학습 참여의 깊이나 범위가 제한됨
🔹 4단계: 학습자가 해당 시술에 대해 가능한 최대 수준까지 학습 기회를 추구
“Learner pursues activities up to the highest level indicated”
이를 시술 역량 피라미드(Pyramid of procedural engagement)로 표현한 것이 중앙의 계층 구조입니다.
🔺 피라미드 구조 해설: 시술 참여 수준별 계층
아래에서 위로 갈수록 점점 더 고위험, 고난도 활동입니다.
| 구분 | 활동 | 색상 | 설명 |
| 📘 맨 아래 | Review materials, summarize steps, teach juniors | 하얀색 | 시술 전 기본 이해와 동료 교육 수준 |
| 🎮 시뮬레이션 참여 | Participate in simulation | 하얀색 | 모의 환경에서 시술 연습 |
| 🧪 준비 활동 | Gather supplies, assist from outside field | 회색 | 시술과정 외부 보조: 도구 전달, 설명 읽기 등 |
| 🤝 내부 보조 | Assist from within procedural field | 회색 | 같은 분야에서 직접 손을 써서 보조(프로브 잡기 등) |
| ⚙️ 단순 조건 하 직접 수행 | Perform procedure in simple context | 중간 회색 | 복잡하지 않은 상황에서 직접 시술 수행 |
| 📅 전담 로테이션 참여 | Elective procedural rotation | 중간 회색 | 시술 중심 로테이션에서 경험 축적 |
| ⚠️ 복잡한 조건 하 직접 수행 | Perform in complex context | 진한 회색 | 위급 환자, 해부학적 변이 등 고난도 시술 |
| 🧑🏫 감독 | Supervise procedure in simple/complex context | 진한 회색 | 다른 학습자의 시술을 감독, 피드백 제공 |
※ 색상은 활동의 위험도 및 참여 권장 대상을 암시합니다.
- 밝은 회색: 모든 학습자에게 열려 있음
- 중간 회색: 특정 진료과에 진입 예정인 학습자
- 진한 회색: 고위험 활동 → 실제 시술 중심 진료를 계획한 학습자 또는 진로 미정자에게만 허용
💡 이 그림이 말해주는 핵심은?
- 모든 시술을 모든 사람이 다 할 필요는 없다.
- 중요한 건 나에게 필요한 만큼, 내가 참여해야 할 수준까지 학습하는 것
- 그리고 그 과정을 돕는 전략이 바로 ILP입니다.
이 그림은 그런 학습자 중심 시술 교육의 실천적 로드맵을 제시하고 있어요.
복잡해 보이지만, 결국 핵심은 하나입니다.
"이 시술, 나에게 필요한가?" → "그렇다면 어느 수준까지 배워야 할까?"
그림 2(Figure 2)는 복잡한 교육 시스템(complex educational system) 내에서 시술 교육에 ILP를 통합하는 잠재적 접근 방식(potential approach)을 제시한다. 다만, 이 모델이 모든 기관에 보편적으로 적용 가능한 것은 아님을 저자들은 인정한다.
이 모델에서 학습자와 지도 교수는 ILP를 기반으로 학습 목표와 활동 계획을 수립하고, 이를 임상역량위원회(Clinical Competency Committee, CCC)에 제시한다. CCC는 ILP가 프로그램의 전반적인 목표와 정렬(alignment)되어 있는지 검토한 후, 이를 교육 리더(예: 프로그램 책임자, 수련 병원장, 수석 전공의, 임상 지도자 등)에게 공유한다. 교육 리더들은 학습자의 임상 수련 환경(CLE)에 구조적으로(예: 프로그램 스케줄링) 또는 직접적으로 영향을 미친다.
학습자는 CLE 내에서 교육 활동을 수행한 후, 진행 증거(evidence of progress)를 문서화하고(ILP+), CCC는 이를 다른 평가자료와 함께 검토한다. CCC는 학습자와 지도 교수에게 피드백을 제공하고, 필요 시 프로그램 디렉터에게 훈련의 주요 주제(theme in training needs)를 보고한다. 특히, 이 모델은 개인과 프로그램 수준에서의 활용에 초점을 두고 있지만, ILP는 기관, 지역, 국가 수준의 목표와도 정렬될 수 있다는 점을 강조한다.³⁰
Figure 2 요약
학습자와 지도 교수가 함께 수립한 ILP는 임상역량위원회(CCC)에 공유되며, CCC는 ILP가 프로그램 목표에 부합하는지 확인한다. 이후 ILP는 CLE에 영향을 줄 수 있는 교육 리더들(예: 프로그램 관리자, 병원장, 수석 전공의, 임상 지도 교수 등)에게 배포된다.
학습자는 학습 활동 이후 ILP+ 문서를 작성하고, CCC는 이 자료를 다른 평가 데이터와 함께 검토한다. 위원회는 필요한 피드백을 학습자와 지도 교수에게 제공하며, ILP는 반복적으로 조정(iterate)된다. 또한 CCC는 훈련 필요성에 대한 주제(theme)를 프로그램 디렉터에게 보고한다.
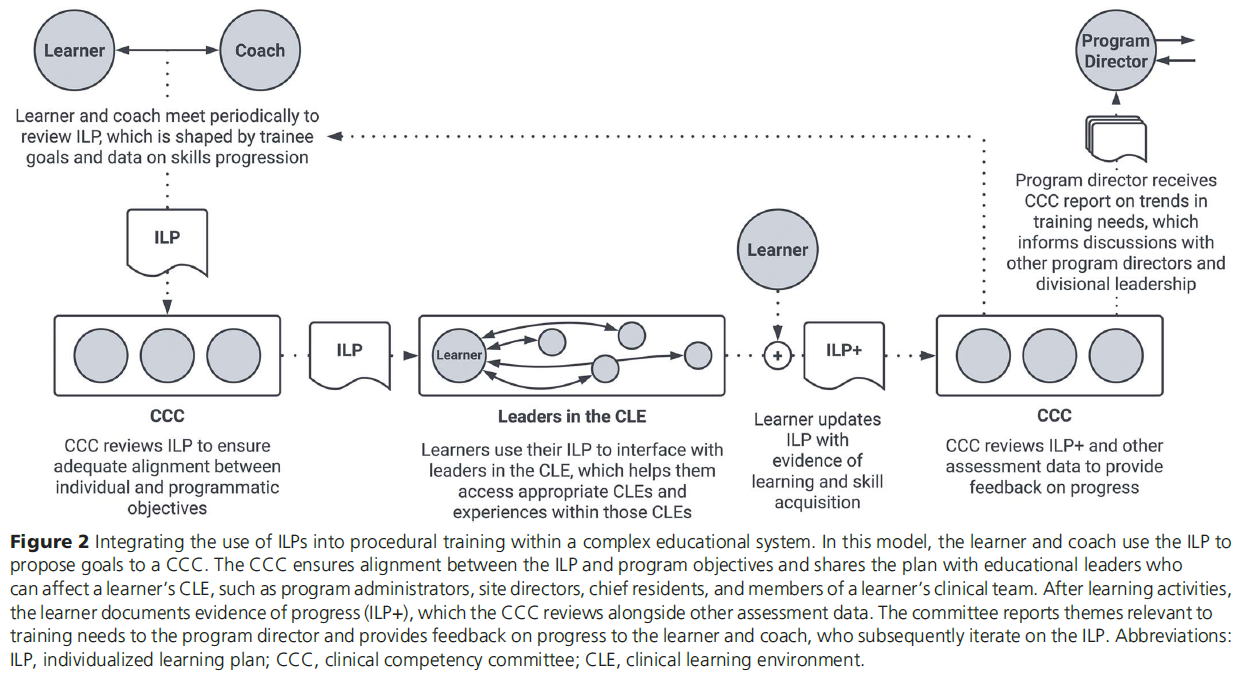
🎯 전체 흐름 요약
- 학습자와 코치가 함께 ILP 수립
- ILP를 CCC(Clinical Competency Committee)가 검토
- 교육 리더들과 연계하여 시술 교육 환경(CLE)을 조성
- 학습자가 학습 증거(ILP+)를 작성
- CCC가 평가하고 프로그램 전반에 반영
🟠 1. 학습자(Learner)와 코치(Coach)의 협력
- 학습자와 코치는 주기적으로 만나서 ILP를 검토합니다.
- 이때 ILP는 학습자의 목표(goal)와 기술 습득 과정에 대한 데이터(data on skills progression)에 따라 계속 수정됩니다.
💬 “Learner and coach meet periodically to review ILP, which is shaped by trainee goals and data on skills progression.”
🟡 2. ILP → 임상역량위원회(CCC)에 제출
- 작성된 ILP는 CCC(Clinical Competency Committee)에 제출되어 개인 목표와 프로그램 목표 간의 정렬(alignment) 여부를 검토받습니다.
💬 “CCC reviews ILP to ensure adequate alignment between individual and programmatic objectives.”
- 이 단계에서 CCC는 해당 ILP가 교육 프로그램의 전체 방향성과 잘 맞는지를 평가합니다.
🟢 3. 학습자가 교육 리더들과 상호작용
- 학습자는 자신의 ILP를 근거로, 임상 수련 환경(CLE: Clinical Learning Environment)의 교육 리더들(예: chief residents, site directors, program admins)과 연계하여 적절한 시술 경험 기회를 확보합니다.
💬 “Learners use their ILP to interface with leaders in the CLE, which helps them access appropriate CLEs and experiences within those CLEs.”
- 이렇게 하면 학습자의 목표와 현장 경험 간의 연결이 유기적으로 이루어집니다.
🔵 4. 학습자가 학습 진행 상황을 ILP+로 기록
- 학습자는 실제 활동 후, ILP를 업데이트하여 진척 증거(evidence of learning and skill acquisition)를 문서화합니다. 이 업데이트된 문서는 ILP+라고 부릅니다.
💬 “Learner updates ILP with evidence of learning and skill acquisition.”
🟣 5. CCC가 ILP+ 및 기타 평가 자료를 재검토
- CCC는 학습자가 제출한 ILP+와 기타 평가 자료(other assessment data)를 함께 검토하여 피드백을 제공합니다.
💬 “CCC reviews ILP+ and other assessment data to provide feedback on progress.”
- 또한 CCC는 학습자 개인뿐 아니라 전반적인 훈련 필요성의 경향(trends in training needs)을 식별해 프로그램 디렉터(program director)에게 보고합니다.
💬 “Program director receives CCC report on trends in training needs, which informs discussions with other program directors and divisional leadership.”
🔁 순환 구조의 의미
- 이후, 피드백과 논의 내용은 다시 학습자와 코치에게 전달되어 ILP가 반복적으로(iteratively) 개선되고,
- 프로그램 차원에서는 교육 방향성 설정과 제도 개선에 반영됩니다.
📘 용어 정리
| 약어 | 의미 |
| ILP | Individualized Learning Plan (개인 맞춤형 학습 계획) |
| ILP+ | ILP에 학습 진척 증거가 포함된 버전 |
| CCC | Clinical Competency Committee (임상역량위원회) |
| CLE | Clinical Learning Environment (임상 수련 환경) |
🧠 이 그림의 핵심 메시지
- ILP는 단지 개인의 계획서가 아니라,
학습자-코치-교육 리더-CCC-프로그램 디렉터가 함께 소통하며 발전시키는 전 시스템 연계 학습 시스템입니다. - 단절된 교육이 아니라, 순환적이고 상호 피드백 기반의 교육 구조로 전환되기 위한 전략이죠.
시술 교육에서 ILP와 학습자 맞춤 이정표의 잠재적 이점
(Potential Benefits of ILPs and Learner-Specific Milestones for Procedural Training)
ILP(Individualized Learning Plan)와 학습자 맞춤 이정표(learner-specific milestones)는 시술 교육을 효과적으로 안내하기 위해 여러 가지 잠재적 이점을 제공한다. 여기에는 숙련도의 달성 촉진(promoting attainment of skill mastery), 제한된 교육 자원의 최적화(optimizing allocation of a limited educational resource), 환자에게 발생할 수 있는 시술 위험 감소(reducing procedural risks to patients), 그리고 시술 교육의 형평성 개선(reducing inequity in procedural training) 등이 포함된다.
숙련도 달성 촉진(Promoting attainment of skill mastery)
ILP는 학습자들이 의도적 연습(deliberate practice)에 참여하도록 유도함으로써 숙련도(skill mastery)를 촉진할 수 있다. 의도적 연습이란 목적 있고(goal-oriented), 체계적(systematic)이며 목표 지향적인 연습을 의미하며, 이는 인지적 영역(cognitive domain)과 운동 감각적 영역(kinesthetic domain) 모두에서 전문성 개발과 밀접한 관련이 있다.³³⁻³⁵ 의도적 연습은 지속적인 기술 향상에 초점을 두며, 이는 "숙련 학습(mastery learning)"을 위한 핵심 기반이다. 숙련 학습은 학습자가 특정 기술을 익히는 데 어려움을 겪더라도, 충분한 연습을 통해 역량은 습득 가능하다는 믿음에 기반한 학습 관점이다.³⁶,³⁷
이러한 관점은 학습자가 점진적으로 기술을 개발하는 데 지속적으로 몰입하게 하며, 단순히 경험이 많은 비전문가(experienced nonexpert)로 남지 않고 진정한 전문가(master)로 성장하도록 돕는다.²⁵,³³ ILP는 학습자가 구체적인 목표(specific goals)를 설정하고 진척 상황을 추적(track progress)하게 하므로, 의도적 연습을 장려하고 숙련도에 이르는 여정을 촉진한다.
제한된 자원의 최적 분배 (Optimizing allocation of a limited resource)
ILP는 제한된 시술 학습 자원의 교육적 가치를 극대화하는 데 기여할 수 있다. 최근에는 침습적 시술(invasive procedures)이 응급실에서 중환자의학, 신장학, 호흡기내과 전문의들에 의해 또는 시술에 특화된 전문 간호사(nurse practitioners) 등 특수 훈련을 받은 allied health 전문가들에 의해 주로 시행되고 있다.³⁸⁻⁴⁰ 그 결과, 시술 학습 기회(procedural learning opportunities)는 많은 의과대학에서 점점 희소 자원(limited resource)이 되어가고 있다.¹⁰
ILP는 학습자의 행동을 CLE 내에서 변화시켜, 현재의 학습 활동이 향후 진로 목표와 정렬되도록 유도한다. 따라서, 시술 학습 기회를 향후 실제로 시술을 수행할 가능성이 높은 학습자(또는 진로 범위가 아직 미정이라 다양한 경험이 필요한 학습자)에게 효율적으로 배분할 수 있게 해준다. 다만, 세부전공 매칭률이 낮거나, 수련 기간 대부분 동안 학습자들이 진로 결정을 내리지 못하는 프로그램에서는 이러한 효과가 제한될 수 있다.
환자에게 발생할 수 있는 시술 위험 감소 (Reducing procedural risk to patients)
ILP와 학습자 맞춤 이정표는 사회 전체적으로 발생하는 시술 위험을 감소시킬 수 있는 강력한 수단이 될 수 있다. 흔한 비수술적 시술 중에서도 복수천자(paracentesis), 흉수천자(thoracentesis), 요추천자(lumbar puncture), 중심정맥관 삽입(CVC insertion) 등은 심각한 합병증의 위험이 있다.
초심자(novice learners)는 일반적으로 규칙 기반(rule-based) 접근을 사용하고, 인지 프레임워크(cognitive frameworks)가 부족하며, 중요한 정보와 중요하지 않은 정보를 구분하는 데 어려움을 겪고,¹¹,¹⁷ 시술 수행의 일관성(performance consistency)도 부족하며, 어려운 시술이나 특이한 상황에 대한 대처 능력도 제한적이다.¹¹,¹⁷ 이러한 특성은 시술의 복잡성(procedural complexity) 및 환자 선정(patient selection)과 함께, 경력 초기 시술자들의 합병증 발생률이 높은 이유를 설명해준다.⁴³
ILP는 시술이 해당 학습자의 미래 진료 범위(scope of practice)에 포함될 것으로 예상될 때에만 시술 연습을 유도하기 때문에, 초심자에 의해 시행되는 시술의 전체 횟수를 줄일 수 있다. 이러한 훈련 방식의 변화는 사회 전체의 시술 위험 감소라는 긍정적 결과를 가져올 수 있다. 나아가, ILP와 시뮬레이션(simulation), 촉각 기술(haptics), 가상현실(virtual reality) 등의 보완 전략을 병행한다면, 초심자에 의한 오류 위험은 더욱 낮아질 수 있다.¹⁴,¹⁵,¹⁹
시술 교육의 형평성 개선 (Reducing inequity in procedural training)
ILP는 시술 학습 기회의 배분에 존재하는 불평등(inequity)을 완화하는 데도 도움이 될 수 있다. 이런 불평등은 종종 명확한 기대 수준의 부재와 비체계적인 기회 배분 방식에서 기인한다.¹⁰ ILP는 학습자가 시술 전담 로테이션(procedural rotation electives)에 등록하거나, CLE에서 직접 기회를 요청(self-advocate)할 수 있도록 구조화된 방법을 제공하므로, 이러한 기회 불균형을 부분적으로 해결할 수 있다.
그러나 ILP가 형평성 문제를 완전히 해결하는 데는 잠재적 장애 요인도 있다. 예를 들어, 특정 정체성(identity)을 지닌 수련생은 스스로를 시술자로 정체화하는 것 자체에 어려움을 겪을 수 있고,¹⁰ 지도자(supervisors)들은 바쁜 CLE 상황 속에서 ILP를 참고하여 기회를 배분하지 않을 수도 있다. 이러한 문제들은 다음과 같은 전략으로 극복할 수 있다:
- 수련생의 진로 탐색과 목표 설정을 지원하는 적절한 코칭(coaching)⁴⁴
- ILP를 실제로 활용하도록 돕는 교수 개발 프로그램(faculty development)²³
- 시술 학습 기회를 확보할 수 있도록 돕는 시술 전담 서비스(procedural services)²⁰⁻²²
이러한 조치들은 ILP의 형평성 증진 효과를 현장에서 실현 가능한 수준으로 확장하는 데 기여할 수 있다.¹⁰,²¹
시술 교육에서 ILP 및 학습자 맞춤 이정표의 잠재적 한계
(Potential Pitfalls of ILPs and Learner-Specific Milestones for Procedural Training)
ILP(Individualized Learning Plan)와 학습자 맞춤 이정표(learner-specific milestones)를 시술 교육의 지침으로 활용하는 것은 분명한 장점이 있지만, 고려해야 할 한계점과 위험 요소도 존재한다. 이는 마치 잘 의도된 새해 결심(New Year’s resolution)처럼, ILP 또한 실행에 따른 노력 없이 그 자체로는 무의미하다. 의학교육 맥락에서는 이러한 노력에 다음이 포함된다: 일부 교수진을 코치로 육성하는 것, 그리고 ILP를 모든 문제의 해결책처럼 과도하게 확장하려는 유혹을 피하는 것이다. 예컨대, 기회의 편향적 배분(biased distribution of learning opportunities)과 같은 복잡한 문제는 ILP만으로 해결될 수 없으며, 별도의 전략적 노력과 자원이 요구된다. 또한, ILP 기반 시술 교육을 시행하는 기관은 예상치 못한 부작용, 예를 들어 시술 업무의 집중화(compression of procedural work) 같은 문제를 주의 깊게 모니터링해야 한다.
교수 개발의 필요성 (Faculty development needs)
ILP 기반 시술 교육 전략을 계획할 때, 코칭 프로그램(coaching programs)의 개발은 핵심적인 요소로 간주되어야 한다. 전문적 코칭(professional coaching)은 학습자가 진로 목표를 명확히 하고, 그 목표를 관련 학습 기회와 연결짓는 데 핵심적이다.²⁹,⁴⁴ 하지만 교수진이 이러한 역할을 수행하도록 충분히 훈련받고 지원받으려면, 기관 차원의 상당한 투자(investment)가 필요하다.²³,⁴⁵ 초기 코치에 대한 지원뿐 아니라, 코칭 프로그램의 긍정적인 효과를 지속적으로 유지하는 데에도 자원이 요구된다.²³,⁴⁶
이러한 프로그램을 개발하려면 상당한 노력과 비용이 들지만, 효과적인 코칭은 다음과 같은 다양한 혜택을 제공할 수 있다:
- 의사들의 웰빙(well-being) 향상⁴⁷
- 학습자에게 제공되는 피드백의 질 개선⁴⁸
- 교수진의 직업 만족도 향상⁴⁶
따라서 기관이 코칭 프로그램에 투자한다면, 그에 상응하는 의미 있는 성과를 기대할 수 있다. 그러나 만약 기관이 코치를 양성할 자원이 없다면, ILP 기반 개입은 성공 가능성이 낮아질 수 있다.
성별 및 인종 기반 불평등의 악화 가능성 (Risk of worsening gender and racial disparities in procedural education)
잘 개발된 ILP는 임시적(ad hoc) 시술 교육에서 발생하는 일부 불평등을 완화할 수 있지만, ILP만으로 성별(gender-based) 또는 정체성 기반의 교육 불평등(identity-mediated inequity)을 해결할 수 있다고 가정하는 것은 위험하다.
예를 들어, 최근 연구에 따르면 내과 전공의 중 여성으로 정체화된 일부 학습자는 미래의 시술자로 자신을 정체화(self-identify as proceduralist)할 가능성이 낮다고 보고되었다.¹⁰ ILP는 학습자가 설정한 목표에 기반해 교육 활동을 설계하므로, 학습자가 왜 특정 목표를 설정하게 되었는지의 근본적 배경(예: 미래 자아에 대한 동일시 likelihood to identify with an envisioned future self)을 ILP만으로는 다룰 수 없다.⁴⁹
즉, ILP는 다음과 같은 근본적 문제들을 해결할 수 없다:
- 정체성에 부합하는 멘토십 프로그램(identity-concordant mentorship)의 부족⁵⁰
- 다양한 배경의 교수진을 채용하고 유지하지 못하는 기관 구조⁵¹,⁵²
- 학습자가 학습 환경에서 정체성에 따라 다르게 대우받는 경험⁵³⁻⁵⁷
이러한 문제들은 여성 전공의 또는 소수 정체성을 지닌 전공의들이 미래 시술자로 자신을 상상(imagine themselves)하지 못하도록 만들 수 있다.¹⁰,⁴⁹,⁵³
요약하자면, 우리는 시술 교육 관행을 개선하고 기회 배분에서 존재하는 불평등을 해소하려는 집단적 책임(collective responsibility)을 ILP만으로 제한해서는 안 된다.⁵⁵ 특히 시술 교육에서는 구조화된 멘토링 프로그램(structured mentoring programs),¹⁰,⁵⁰ 전담 시술 로테이션(dedicated procedural rotations),¹⁰ 체계적으로 개발된 ILP를 결합하는 방식이야말로 현재 시술 교육에서 존재하는 성별 기반 불평등의 부분적 해법이 될 수 있다.
시술 업무의 집중화 (Procedural work compression)
초심자(novices)가 시행하는 시술의 수를 줄이고, 제한된 시술 학습 기회를 의도적으로 배분하는 것은 분명한 이점이 있다. 그러나 어떤 시술을 누가 수행할지를 바꾸는 과정에서 예상치 못한 부작용, 즉 시술 업무의 집중화(compression)가 발생할 수 있다. 이미 많은 기관에서는 시술 업무를 전문의 또는 고급 실무자(advanced practice providers)에게 재배치하고 있다.³⁸⁻⁴⁰ 그러나 일부 전공의만 특정 시술을 하도록 할 경우, 해당 시술을 맡는 전공의나, 혹은 더 상급 의료진(예: 펠로우, 교수)에게 업무가 집중되는 부작용이 발생할 수 있다.
COVID-19 팬데믹 기간 동안 경험을 바탕으로 보면, 전담 시술 서비스(procedural services)의 신속한 개발은 긴급 상황에서의 업무 집중을 완화할 수 있다.²² 그럼에도 불구하고, 시술 교육을 ILP 기반으로 전환할 경우 업무 집중화는 현실적인 위험 요소로 남는다.
결론 (Conclusions)
일반화된 시술 역량(generalized procedural competence)에 초점을 맞춘 접근 방식은 학습자 맞춤형 이정표 설정 및 개별화된 수련 경험을 제공할 수 있는 기회를 제공한다. 그러나 동시에 이 방식은 환자, 전공의, 교육 프로그램에 있어 잠재적 위험 요소(pitfalls)도 지닌다.
ILP와 학습자 맞춤 이정표를 시술 교육에 도입하는 것만으로는 모든 문제를 해결할 수는 없지만, 유연한 시술 역량 요건(flexible procedural competency requirements) 하에서 학습자와 기관 모두가 방향을 설정하는 데 실질적인 도움이 될 수 있는 유망한 전략임은 분명하다. 시뮬레이션, 전담 로테이션, 멘토링 등 다른 교육 전략과 병행한다면, ILP는 효과적이고, 안전하며, 공정한 시술 학습 기회 할당에 실질적으로 기여할 수 있을 것이다.