JAMA Netw Open. 2025 Jan 2;8(1):e2453131. doi: 10.1001/jamanetworkopen.2024.53131.
The Digital Health Competencies in Medical Education Framework: An International Consensus Statement Based on a Delphi Study
🧠 의과대학에서 디지털 헬스를 가르치려면?
— 국제 전문가들이 만든 DECODE 프레임워크 소개
요즘처럼 인공지능(AI), 원격의료(telehealth), 웨어러블 기기(wearables) 같은 기술이 급속도로 발전하면서, 의료현장도 하루가 다르게 달라지고 있어요. 그럼 의과대학생들은 이런 변화에 어떻게 대비하고 있을까요?
사실 많은 학생들과 의사들이 디지털 헬스를 활용하는 데 충분한 교육을 받지 못했다고 느끼는 게 현실이에요. 이 문제를 해결하기 위해, 전 세계의 전문가들이 모여 **DECODE 프레임워크(Digital Health Competencies in Medical Education)**라는 새로운 교육 지침을 만들었어요.
📌 DECODE 프레임워크란?
DECODE 프레임워크는 의과대학 정규교육(preregistration medical education) 단계에서 디지털 헬스에 필요한 핵심 역량을 정의한 국제적 합의문이에요. 전문가들은 이렇게 설명해요:
"This multistage international consensus process has produced a comprehensive DHC framework for preregistration medical education."
(이번 다단계 국제 합의 과정을 통해, 의과대학 정규교육을 위한 포괄적인 디지털 헬스 역량 프레임워크가 개발되었습니다.)
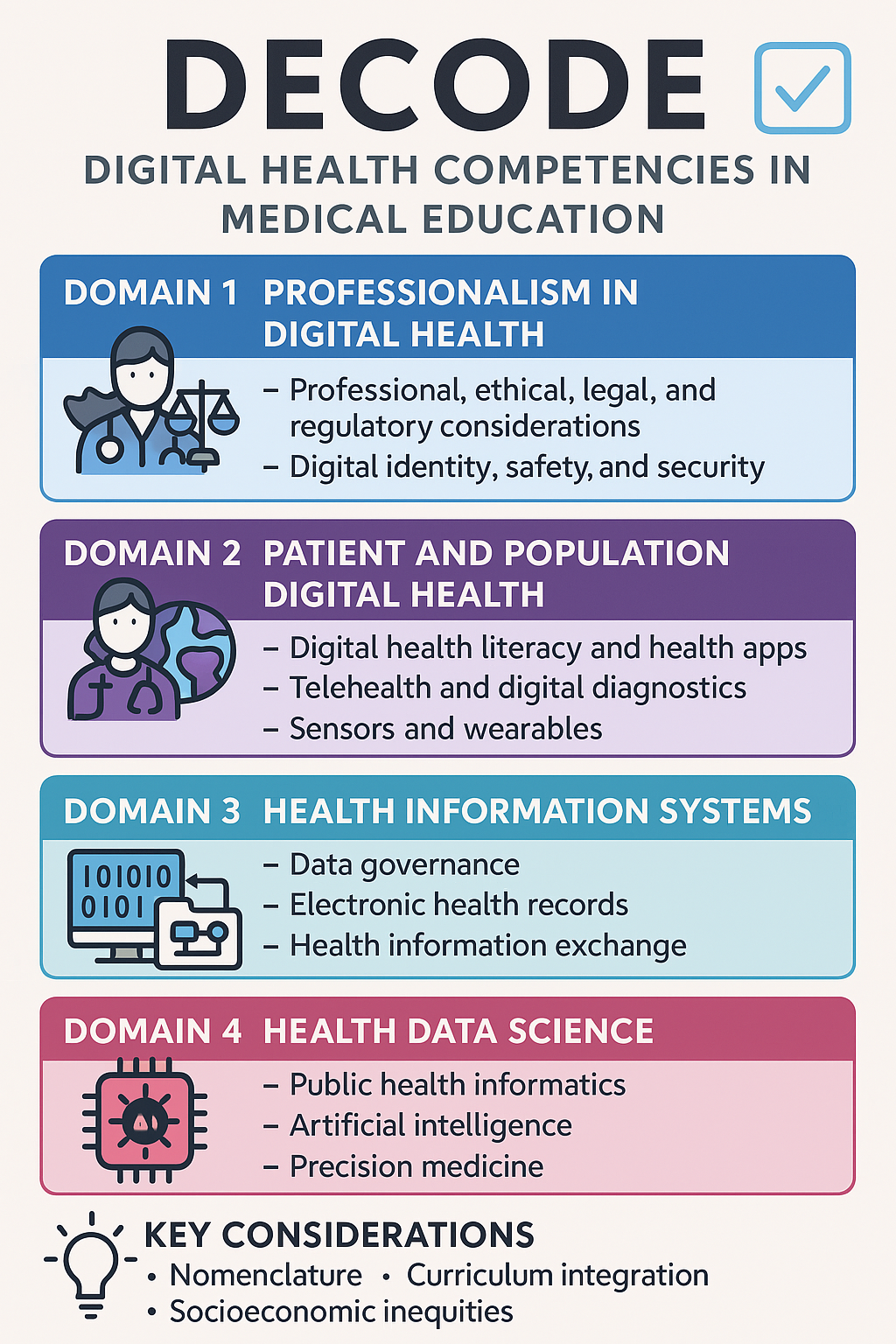
총 4개의 핵심 영역(domain)과 19개의 역량(competency), 그리고 178개의 학습성과(learning outcomes)를 담고 있는데요, 그중 33개는 ‘모든 학생이 반드시 알아야 할 필수 항목’이에요.
🧩 4가지 핵심 영역
DECODE 프레임워크는 다음과 같은 4가지 영역으로 구성돼 있어요:
- 디지털 헬스에서의 전문성 (Professionalism in Digital Health)
→ 의료인이 디지털 환경에서도 윤리적·법적으로 전문성을 갖추도록 하는 내용이에요. - 환자 및 인구 중심 디지털 헬스 (Patient and Population Digital Health)
→ 원격의료, 디지털 치료제, 건강앱, 디지털 헬스 리터러시(health literacy) 등을 포함해요. - 건강정보시스템 (Health Information Systems)
→ 전자의무기록(EHR), 데이터 거버넌스, 정보 교환 시스템 등에 대해 다룹니다. - 건강 데이터 과학 (Health Data Science)
→ AI, 머신러닝, 정밀의료(precision medicine) 등 첨단 데이터 분석 역량을 포함해요.
🎯 왜 이게 필요할까요?
연구팀은 이렇게 말해요:
"The framework will play an enabling role in assisting individual medical institutions in developing and introducing digital health learning outcomes and appropriate learning opportunities into curricula for medical students."
(이 프레임워크는 각 의과대학이 학생들을 위한 디지털 헬스 교육성과와 교육 기회를 커리큘럼에 통합하는 데 실질적인 도움이 될 것입니다.)
특히, 디지털 헬스에 익숙하지 않은 국가나 자원 부족 환경에서도 적용할 수 있도록 필수 학습성과와 재량 학습성과를 구분해서 제시한 점이 인상 깊어요.
🚧 현실적인 고민들도 함께 담겼어요
DECODE 프레임워크는 단순히 “이렇게 가르치세요!”라고 말하는 게 아니에요.
교육과정에 어떻게 통합할지, 어떤 용어를 쓸지, 저소득국가(LMICs)에서의 교육 격차까지 꼼꼼히 고민했어요.
예를 들어 연구팀은 이렇게 말합니다:
"Several experts raised concerns on the challenges in incorporating all competencies within this framework into the existing crowded medical curricula and the potential pushback that might arise."
(이미 과밀한 교육과정에 모든 역량을 통합하려 할 때 발생할 수 있는 어려움과 반발 가능성을 우려한 전문가들도 있었습니다.)
그래서 수직 통합(vertical integration), 보완 교육(optional programs), 단계적 도입(step-by-step rollout) 같은 실행 전략도 함께 제안하고 있어요.
💬 마무리하며
디지털 기술이 의료를 바꾸고 있는 지금, 의대 교육도 함께 변화해야 하는 건 분명해요.
DECODE 프레임워크는 “무엇을 가르쳐야 할까?”라는 질문에 대한 글로벌한 답변이에요.
이제 우리에게 필요한 건, “이걸 우리 현실에 어떻게 적용할 수 있을까?”를 고민하는 일 아닐까요?
서론 (Introduction)
**디지털 헬스(Digital Health)**란 보건의료 분야에서 **더 나은 건강과 웰빙(well-being)을 증진하기 위해 정보 및 통신 기술(information and communication technologies, ICT)**을 활용하는 것을 의미한다. 디지털 헬스에는 전자건강기록(EHR, electronic health records), 임상 의사결정 지원 시스템(clinical decision support systems), 원격의료(telemedicine), 모바일 앱, 웨어러블 기기, 데이터 분석(data analytics), 그리고 점차 확대되고 있는 인공지능(artificial intelligence) 등이 포함된다.
지난 40여 년 동안 디지털 헬스의 적용은 전 세계적으로 빠르게 증가하였고, 특히 COVID-19 팬데믹 기간 동안 그 속도가 더욱 가속화되었다.¹–³ 그러나 많은 의사들은 이러한 디지털 헬스 기술을 자신의 임상 업무에 안전하고 효과적으로 활용할 준비가 부족하다고 느끼고 있다.⁴⁻⁵
예를 들어, Stanford Medicine 2020 Health Trends Report⁶에 따르면, 의사의 44%가 자신이 받은 교육이 새로운 헬스케어 기술에 대해 불충분했다고 평가하였다. 이 보고서는 다양한 국가에서 수행된 연구 결과들과도 일치하며, 그에 따르면 의과대학생과 젊은 의사들 다수가 디지털 헬스 기술 활용에 대한 자신감이 부족하며, 이 분야에 대한 교육을 받고 싶어 한다는 점이 반복적으로 나타났다.⁷–¹²
보건의료 인력에서의 디지털 헬스 역량(Digital Health Competencies, DHCs) 부족은 이 기술들이 보건의료 성과를 향상시킬 수 있는 잠재력을 충분히 실현하는 데에 걸림돌이 된다.¹³
디지털 헬스에 대한 효과적인 교육은 안전하고 효율적이며 고품질의 진료 제공을 위해 필수적이다.¹³ 영국의 Topol Review 보고서(보건의료의 디지털화에 대한 검토)¹⁴는 보건의료 인력의 디지털 리터러시(digital literacy)를 향상시키는 것이 중요하다고 강조했으며, 이는 곧 더 나은 건강 정보 관리 및 디지털 헬스케어 전환 가속화를 위한 적절한 기술, 태도, 행동 개발이 필요함을 뜻한다.¹⁵
**세계보건기구(WHO) 유럽 지역의 디지털 헬스 실행 계획(2023–2030)**도 이러한 권고를 반영하고 있다. 이 계획은 디지털 헬스 교육의 중요성을 부각시켰는데, 이는 WHO 회원국의 3분의 1 미만만이 디지털 헬스 교육 전략을 갖추고 있다는 점을 근거로 들고 있다.¹⁶⁻¹⁷
그러나 **대부분의 의과대학은 여전히 디지털 헬스 교육 및 훈련을 교육과정에 포함하지 않고 있다.**¹⁸⁻²⁰ 이러한 부재는 다양한 도전 과제들로 설명될 수 있다. 예를 들면,
- 이미 과밀한 의과대학 커리큘럼,
- 디지털 헬스 전문성을 갖춘 교수진 부족,
- 교육 인프라 및 기술 자원 부족,
- 디지털 헬스 자체가 빠르게 변화하고 역동적인 특성,
- 그리고 디지털 헬스 교육과정의 구체적인 내용과 교수법에 대한 명확성 부족 등이다.²¹⁻²³
일부 의과대학에서는 디지털 헬스 교육을 도입하고 있으나, **그 내용이 포괄적이지 못하고 대부분 선택과목(elective) 형태로 제공되는 경우가 많다.**¹¹,²⁴⁻²⁸ 모든 의과대학 교육과정에 디지털 헬스 교육을 통합하는 것은 명백하며 긴급한 과제이다.
**디지털 헬스 교육과 훈련은 명확히 정의된 디지털 헬스 역량(Digital Health Competencies, DHCs) 프레임워크에 기반하여 이루어져야 한다.**²⁹ 최근 몇 년 사이, 간호사(nurses),³⁰⁻³³ 의사(physicians),¹⁸,³⁴,³⁵ 보건 보조 인력(allied health professionals),³⁶ 그리고 보건정보학 전문가(health informatics specialists)²⁹,³⁷,³⁸ 등을 위한 다양한 프레임워크가 개발되어 왔다.
주목할 만한 예로는, EU와 미국의 전문가들이 2014년에 공동 개발한 Health Information Competency Framework³⁹, 그리고 국제의료정보학회(International Medical Informatics Association, IMIA)가 2000년에 발표하고 2023년에 최신 개정한 프레임워크⁴⁰⁻⁴¹가 있다. 이들 프레임워크는 **보건의료 전문가의 교육 단계(학사~박사 수준)**에 따라 **보건정보학 학습목표(health informatics learning objectives)**를 제시하고 있다.⁴¹⁻⁴²
이러한 프레임워크는 분명 유용하지만, 전통적인 생물의학정보학(biomedical informatics) 역량에 주로 초점을 맞추고 있으며, 디지털 헬스의 전반적인 측면을 포괄하지는 못한다. 또한 기존 디지털 헬스 프레임워크 대부분은 고소득 국가의 간호 인력 중심으로 설계되었기 때문에, **의과대학 정규 교육과정(preregistration medical education, 학부 및 대학원 모두 포함)**이나 저소득 및 중간소득국가(LMICs)에서의 활용에는 한계가 있다.²⁹
국가별로 디지털 헬스 학습 목표를 통합한 의학교육 커리큘럼도 존재하지만,⁴³⁻⁴⁶ 그 내용은 국가마다 상이하며, 최근 새롭게 등장한 디지털 헬스 도구들—예를 들어 **증상 검사기(symptom checkers)**나 대화형 에이전트(chatbots)—는 대부분 반영되지 않고 있다.
디지털 헬스 교육의 기반을 무엇으로 정의할 것인가에 대한 연구는 여전히 진행 중이다. 최근 발표된 두 개의 디지털 헬스 프레임워크는, 의과대학생을 대상으로 각각
- **인공지능 관련 27개 핵심 역량(competencies)**⁴⁷,
- **40개 디지털 헬스 주제(topics)**⁴⁸
를 제시하였다.
그러나 이 두 프레임워크 모두 단일 국가의 전문가 집단만을 참여시켜 개발되었기 때문에, 국제적으로 널리 채택되기에는 한계가 있을 수 있다. 의사는 임상 진료에서 핵심적인 의사결정 주체 중 하나이기 때문에, 디지털 헬스 솔루션을 진료에 통합하려면 그들의 지지와 적극적인 활용이 필요하다. 의과대학생과 의사의 디지털 헬스 역량(DHCs)을 향상시키는 것은, 디지털 헬스 솔루션의 **광범위한 채택과 실사용 확대에 있어 중요한 장애물을 극복하는 데 기여할 수 있다.**¹³,²⁹
따라서, 의학교육에 적용 가능한 포괄적이고 실행 가능한 국제적 DHC 프레임워크가 시급히 요구된다. 이를 위해, 본 연구에서는 국제적 델파이(Delphi) 연구를 수행하였다. 본 연구의 목적은 다음과 같다:
→ 의학 교육과정 설계 및 개발에 활용될 수 있는, 근거 기반(evidence-informed)이며 합의에 기반한(consensus-guided), 적용 가능한 디지털 헬스 핵심 역량과 관련 학습성과 세트를 개발하는 것이다. 이는 전 세계 의과대학 커리큘럼에 적응(adaptable)될 수 있도록 설계되었다.
방법 (Methods)
의학교육에서의 디지털 헬스 역량(Digital Health Competencies in Medical Education, DECODE) 프레임워크 개발은 총 5단계의 절차를 거쳐 이루어졌다:
- 스코핑 리뷰(scoping review) 기반의 **매핑 작업(mapping exercise)**을 통해 잠재적 역량 항목 발굴,²⁹
- 전문가 반복 자문(iterative expert consultations) 및 초기 역량 및 학습성과 리스트의 파일럿 테스트,
- **프레임워크 구조, 용어, 영역(domains), 역량(competencies), 학습성과(learning outcomes)**에 대한 합의를 도출하기 위한 2라운드 수정 델파이(modified Delphi) 설문조사,
- 표현을 정제하기 위한 합의 회의(consensus meeting),
- 후속 정성적 피드백 및 권고사항을 수렴하기 위한 후속 활동(postmeeting activities).
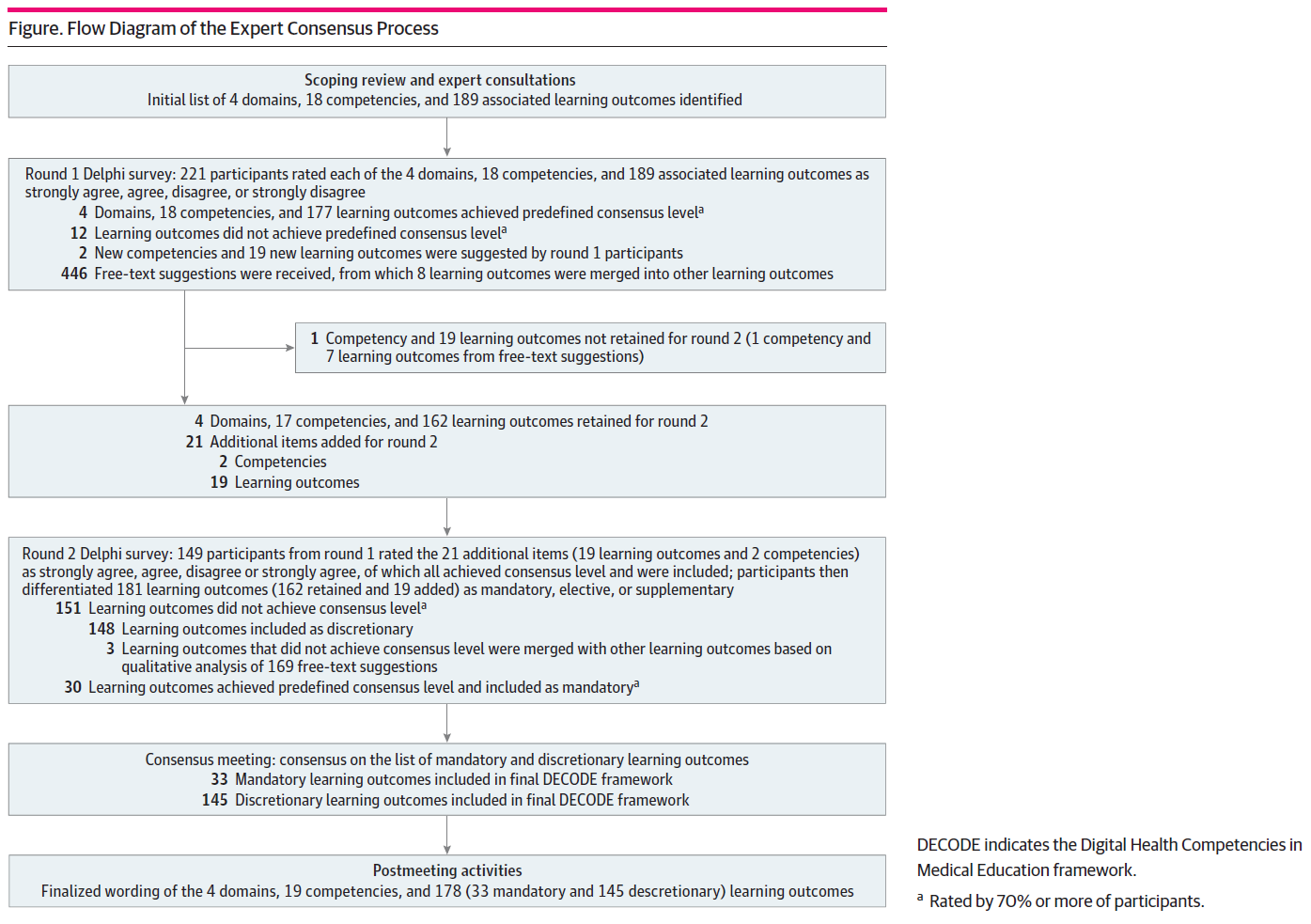
이 과정은 Figure에 도식화되어 있다. **수정 델파이 기법(modified Delphi method)**은 전문가 패널 간의 합의를 구축하기 위해 활용되었으며, 최종 회의에서의 토론과 상호작용이 가능하다는 점에서 적합한 방법으로 선택되었다.⁴⁹
**전문가 합의 과정(expert consensus process)**은 의학교육 및 디지털 헬스 연구 분야의 주제 전문가(subject matter experts) 그룹(J.C., Q.C.O., T.E.F., S.J.K., I.S., K.K.F.T., A.H.S., C.G.P., R.A.)이 감독하였다. 본 연구는 난양기술대학교(Nanyang Technological University)의 기관윤리심의위원회(IRB) 승인을 받았으며, **바이오의학 분야에서의 합의 방법에 대한 보고 기준인 ACCORD 가이드라인(Accurate Consensus Reporting Document)**에 따라 진행되었다. 이 가이드라인은 *수정된 델파이 방법(modified Delphi)*을 통해 개발되었다.
디지털 헬스 역량 초안 도출 (Identification of the Initial Set of Relevant DHCs)
디지털 헬스의 영역(domains), 역량(competencies), 학습성과(learning outcomes) 목록을 작성하기 위해 다단계 접근 방식이 적용되었다.
초기 리스트는 국제 의학 문헌에 대한 2020년 스코핑 리뷰 결과²⁹를 기반으로 하였으며, 이 리뷰는 다음을 분석하였다:
- 기존 보건의료 전문가 대상 DHC 프레임워크,
- 그 지리적 적용 범위(지역 조직 수준, 지역/국가/국제 수준),
- 보건의료 제공 환경(예: 급성기 진료, 응급진료, 1차 진료),
- 역량 영역의 명명법(nomenclature) (예: health information technology, telemedicine 등).
이 과정에서 총 30개의 DHC 프레임워크와 28개의 일반적인 디지털 헬스 영역이 식별되었으며, 보건 직종별로 초점이 다양하게 분포되어 있음을 확인하였다. 그중 의과대학 정규(pre-registration) 교육에 특화된 프레임워크는 단 하나였다.
핵심 연구팀은 스코핑 리뷰에서 확인된 모든 역량과 학습성과 리스트를 검토하였다.²⁹ 이후 **4명의 디지털 헬스 연구자가 사전에 정의된 선정 기준(eTable 1 in the Supplement)**에 따라 역량 항목을 선별하였다. 이 선별 과정에서 **기존 학습성과의 공백(gaps)**이 확인되었고, 이를 보완하기 위해 추가 문헌 검토 및 기존 의학교육 커리큘럼 프레임워크에 대한 분석이 수행되었다. 이를 통해 새로운 영역과 역량 항목이 추가되었고, 신규 학습성과가 수립되었다.
반복적인 내부 논의를 통해 초기 프레임워크 구조에 대한 합의에 도달하였으며, 여기에는 용어, 영역, 역량, 학습성과가 포함되었다. 이렇게 도출된 리스트는 델파이 연구 1라운드 설문조사 문항 개발에 활용되었다.
이후 **두 차례의 파일럿 테스트(pilots)**가 수행되었고, 설문지와 식별된 영역·역량·학습성과 리스트는 핵심 그룹에 배포되어 면밀한 검토를 받았다. 설문지는 명료성을 높이고 응답 편의를 고려하여 정제되었으며, 용어, 구조, 역량 항목 및 관련 학습성과는 최신 디지털 헬스 영역까지 포함되도록 수정, 재조정, 개선되었다.
델파이 조사(2단계)
(Two-Round Delphi Survey)
다양한 배경의 전문가 패널을 구성하기 위해 반복 표본추출(iterative sampling) 방식이 활용되었으며, 패널 선정 기준은 *보조자료(eAppendix 1)*에 상세히 제시되어 있다. 연구 목적 및 패널로서의 역할에 대한 자세한 설명은 서면 동의 전 온라인으로 제공되었으며, 1차 라운드 설문을 완료한 이들만 2차 라운드에 초대되었다.
델파이 1차 조사는 2022년 12월부터 2023년 4월까지 수행되었으며, 다음의 세 부분으로 구성되었다:
- 프레임워크 구조 및 용어,
- 디지털 헬스 영역의 관련성 평가,
- 의학교육을 위한 DHC와 학습성과의 관련성 평가.
프레임워크의 구조 및 용어에 대한 피드백은 자유 서술형(free text)으로 수집되었으며, **영역(domains), 역량(competencies), 학습성과(learning outcomes)**의 관련성은 **Likert 척도(전적으로 동의, 동의, 반대, 전적으로 반대)**를 통해 평가되었다.
DHC 프레임워크에 항목이 포함되기 위해서는, 참여자의 70% 이상이 ‘동의’ 또는 ‘전적으로 동의’한 사전 정의된 기준을 충족해야 했다(무응답 및 기권 제외). 전문가 합의 비율은 델파이 연구에서 일반적으로 활용되는 기준이며, 다양한 연구에서는 67%~80%의 기준을 적용해왔다.⁵⁰⁻⁵³
자유 서술형 응답에 대한 정성 분석은 두 명의 검토자(O.C.O.와 T.E.F.)가 독립적으로 수행하였고, 의견 차이는 세 번째 검토자(J.C.)와의 논의를 통해 조율되었다. 제안들은 **공통 주제별로 범주화 및 종합(synthesized)**되었다.
델파이 2차 조사는 2023년 6월부터 7월 사이에 실시되었으며, 1차 설문 피드백에 기반한 변경사항에 대해 전문가들이 동의 여부를 평가하였다. 1차 조사에서 수집된 자유 서술형 응답 분석 결과, 교육과정 차별화 및 정의를 돕기 위해 학습성과를 분류하자는 제안이 도출되었다. 이에 따라, 전문가들에게 각 학습성과가 필수(mandatory), 선택(elective), 보완(supplementary) 중 어느 범주에 속하는지를 묻는 항목이 추가되었다.
- 필수 학습성과: 모든 의과대학생에게 반드시 필요한 항목.
- 선택 학습성과: 중요하지만 전원에게 적용되지는 않는 항목.
- 보완 학습성과: 특정 문맥에 따라 추가적으로 요구되는 지식, 기술, 행동.
또한, 1차 라운드 참여자들이 제안한 신규 역량 및 학습성과에 대해 그 관련성을 평가하는 설문 항목도 포함되었다.
참여자 모집 및 델파이 조사 2단계 전체 과정은 보조자료(eMethods)에 기술되어 있다.
합의 회의 및 후속 활동
(Consensus Meeting and Postmeeting Activities)
2023년 9월, 온라인으로 합의 회의(consensus meeting)가 개최되었으며, **1~2차 델파이 조사에 모두 참여한 12명의 전문가(총 16명 초대 중)**와 **핵심 그룹 소속 2명(회의 주재자 및 기록자)**이 참석하였다. 이들은 의학교육 내 다양한 역할, 의학 전문 분야, 전 세계 지역을 대표하도록 구성되었다. 불참한 한 명의 패널은 상세한 서면 피드백을 제출하였으며, 이는 회의에서 함께 고려되었다.
원활한 논의를 위해 회의 전 모든 패널에게 합의 회의 안건 및 수정된 DHC 프레임워크 초안이 사전 배포되었다. 회의에서는 조사 결과가 발표된 후, 패널들이 각 역량 및 학습성과의 포함 여부, 표현 방식, 용어의 적절성 등에 대해 집중 토의하였다. 특히 60.0%~69.9%의 경계 수준 동의율을 보인 항목은 별도로 강조되어 논의되었으며, *합의(consensus)*는 논의를 통해 도출되었다.
수정된 문서는 최종 합의된 영역, 역량, 학습성과를 포함하고 있으며, 모든 패널에게 공유되어 문안 수정(minor wording changes) 및 최종 확인을 받았다. 이 과정을 통해, 문서가 합의 회의에서 이루어진 결정 사항을 정확하게 반영하는지 확인하고자 하였다.
또한, 합의 회의에 참석하지 않았더라도 델파이 설문 1·2차를 모두 완료한 모든 참여자에게 최종 문서가 공유되었으며,
- 정성적 피드백 수렴,
- 각자의 의과대학에서 해당 프레임워크를 실제로 구현하고자 하는 의향 확인 등의 후속 활동이 함께 이루어졌다.
결과 (Results)
델파이 조사 및 합의 회의
(Delphi Survey and Consensus Meeting)
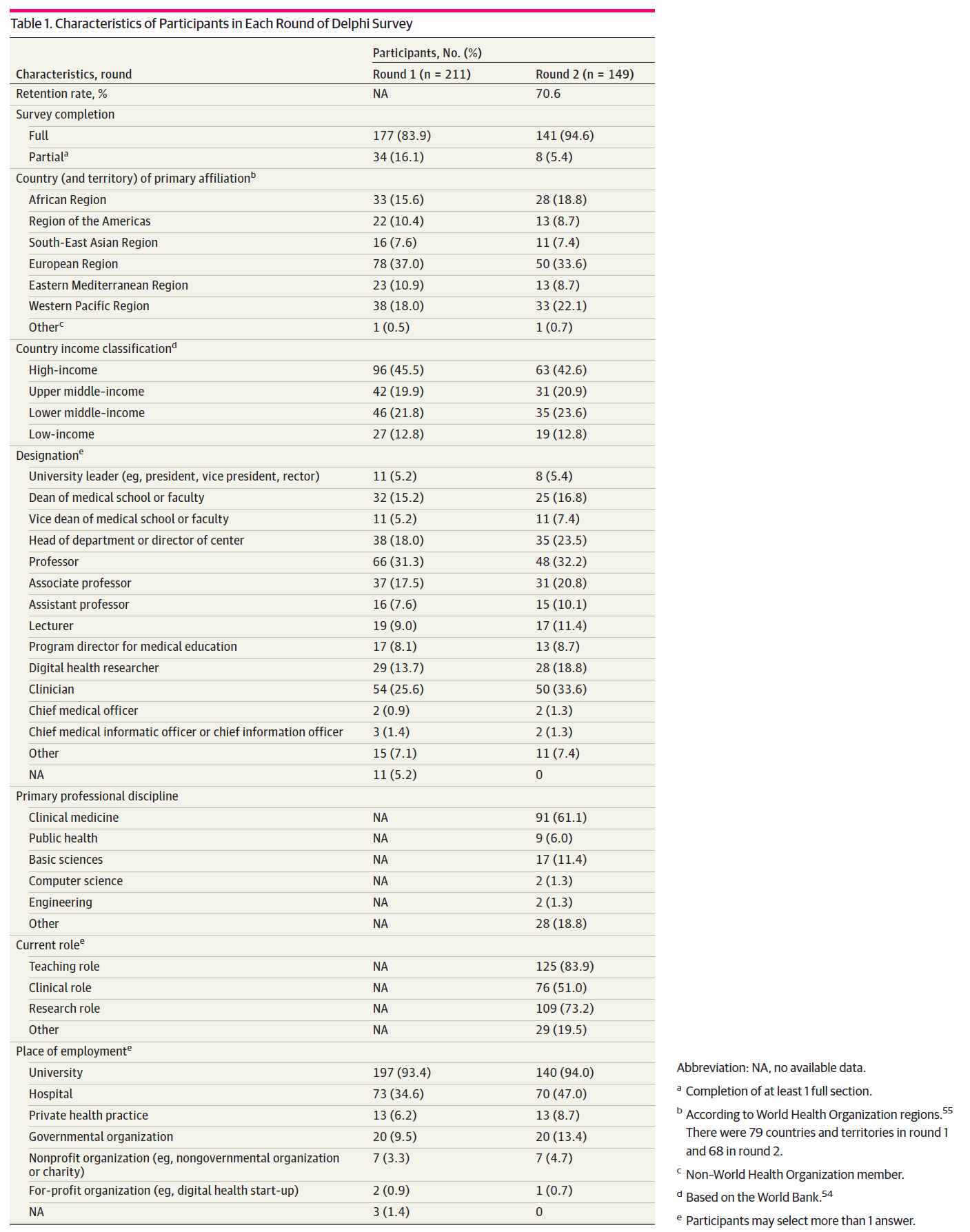
1차 델파이 조사에는 총 211명이 참여했으며, 2차 조사에는 **149명(1차 참여자의 70.6%)**이 참여하였다.
1차 조사는 79개국 및 지역, 2차 조사는 68개국에서 응답이 있었으며, WHO의 6개 모든 지역과 세계은행(World Bank)의 4개 국가소득 분류군이 모두 대표되었다(eFigure 참조).
1·2차 모두 참여한 149명 중,
- **63명(42.6%)**은 고소득국(high-income countries),
- **19명(12.8%)**은 저소득국(low-income countries) 기반이었다(세계은행 기준).⁵⁴
전체 참가자 중 약 **3분의 2(91명, 61.1%)**는 자신의 주된 전문 분야를 *임상의학(clinical medicine)*이라고 보고하였다.
또한,
- 대다수(125명, 83.9%)는 교수 역할,
- 109명(73.2%)은 연구자 역할,
- 76명(51.0%)은 임상 역할을 동시에 수행 중이라고 응답하였다.
참가자의 대부분(140명, 94.0%)은 대학 소속이었고, 그 중 **83명(55.7%)**은 *임상 환경(clinical setting)*에서도 근무하고 있었다. 또한 **약 3분의 1(47명, 31.5%)**은 총장, 학장, 병원 최고 책임자 등 기관의 리더십 직책을 맡고 있다고 보고하였다. 각 라운드별 참가자 특성은 Table 1에 제시되어 있다.
초기에는 **4개 영역(domains), 18개 역량(competencies), 189개 학습성과(learning outcomes)**가 제안되었으며,
1차 조사 후 70% 이상 합의 기준을 충족한 항목은
- 4개 영역,
- 18개 역량,
- 177개 학습성과였고, 이는 2차 라운드로 이월되었다(Figure 참조).
사전 합의 기준에 도달하지 못한 12개 학습성과는 제거되었다.
또한, **총 446개의 자유 서술형 제안(free-text suggestions)**이 수집되었으며, 그 내용은 프레임워크 구조, 역량 설명, 학습성과 표현, 중복 항목 및 신규 제안에 관한 것이었다.
정성 분석 후 다음과 같은 수정이 이루어졌다:
- 1개 역량 및 이와 관련된 7개 학습성과 삭제,
- 16개 학습성과 통합 → 8개로 재구성,
- 64개 학습성과 문구 수정,
- 신규 2개 역량 및 19개 학습성과 추가.
2차 라운드에서는 새로 추가된 모든 항목이 70% 이상 합의를 획득하여 프레임워크에 포함되었다.
1차에서 유지된 162개 학습성과 새롭게 추가된 19개 학습성과 관련해,
- 30개 항목은 ‘필수(mandatory)’ 범주에서 70% 이상 합의를 얻었으나,
- 나머지 151개는 어느 범주(필수/선택/보완)에서도 70% 이상 합의를 얻지 못했다.
이 151개 학습성과는 ‘재량(discretionary)’ 항목으로 분류되었다.
2차 조사에서 수집된 169개 자유 서술형 제안에 기반하여,
- 14개 학습성과 문구 수정,
- 6개 학습성과 통합 → 3개로 조정되었다.
2차 라운드 학습성과 범주화 결과:
- 필수(mandatory): 30개,
- 재량(discretionary): 148개
합의 회의에서는 합의율이 경계선에 있는(60.0%~69.9%) 4개 재량 항목을 필수로,
반대로 필수 항목 중 합의율이 낮은(70.0%~79.9%) 1개 항목을 재량으로 재분류하였다.
합의 회의 이후, 프레임워크를 수신한 58명이 정성적 피드백을 제공하였고,
그 중
- 29명(50.0%)은 자신들의 의과대학에서 DECODE 프레임워크 채택 의향을 표명,
- 6명(10.3%)은 조건부 채택 고려,
- 7명(12.1%)은 추가 논의 필요,
- 6명(10.3%)은 도입에 장벽이 있거나 비확정적 입장,
- 10명(17.2%)은 직접적인 응답 없음.
2단계 수정 델파이 조사 결과는 Figure,
각 라운드별 상세 결과는 eTable 2 및 eTable 3에 정리되어 있다.
최종 DECODE 프레임워크
(Final DECODE Framework)
DECODE 프레임워크는 3단계 위계 구조로 구성되어 있다: 영역(domain), 역량(competency), 학습성과(learning outcome).
- 역량은 **특정 지식, 기술, 행동을 필요로 하는 하나 이상의 능력을 설명하는 진술(statement)**이며,
- 학습성과는 교육 프로그램을 통해 달성하려는 최종 학습자의 성취 지점으로 정의된다.⁵⁶⁻⁵⁸
델파이 2단계 조사와 합의 회의를 거쳐, 최종 프레임워크에는
- 4개 영역,
- 19개 역량,
- 33개 필수 학습성과,
- 145개 재량 학습성과가 포함되었다(eAppendix 2 참조).
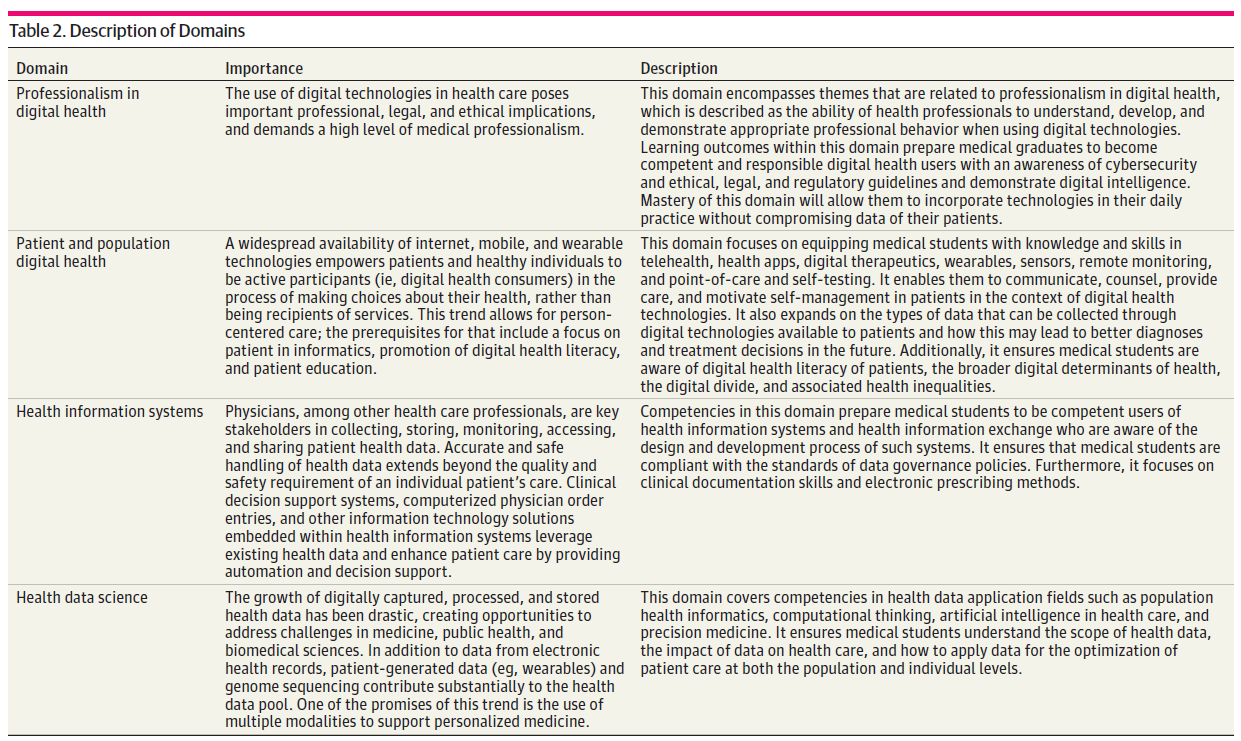
4개 영역은 다음과 같다(Box 참조):
- 디지털 헬스에서의 전문성(Professionalism in Digital Health)
- 환자 및 인구 건강(Patient and Population Digital Health)
- 건강정보시스템(Health Information Systems)
- 건강 데이터 과학(Health Data Science)
각 역량에는 설명과 학습성과 세트가 함께 제시되며, 이 중 일부는 필수, 일부는 재량으로 구분된다.
전체 178개 학습성과는 다음과 같이 분류되었다:
- 지식 중심(knowledge): 119개 (66.8%),
- 기술 중심(skill): 35개 (19.7%),
- 행동 중심(behavior): 24개 (13.5%).
또한, 19개 역량 중 13개는 필수 및 재량 학습성과를 모두 포함하며,
6개 역량은 재량 학습성과만 포함하고 있다.
의학교육자를 위한 추가 고려사항
(Additional Considerations for Medical Educators)
델파이 조사와 합의 회의 과정에서 여러 논쟁 지점이 등장하였다. 이러한 논의는, 의과대학에서 디지털 헬스 교육과정을 개발하거나 실행하려는 교육자와 보건의료 관계자들이 반드시 고려해야 할 핵심 주제들을 시사한다. 주요 논의 주제는 다음과 같다:
- 용어의 다양성(variations in nomenclature),
- 디지털 헬스의 고유성(distinctiveness),
- 디지털 헬스 리터러시(digital health literacy) 개념,
- 교육과정 내 시간 및 구조적 여유(curriculum space and implementation),
- 재량 학습성과(discretionary learning outcomes)의 포함 여부,
- 디지털 헬스 교육에서의 사회경제적 불평등(socioeconomic inequities)
이러한 항목들은 Table 3에 정리되어 있으며, 관련 참고자료는 보조자료 eAppendix 3에서 확인할 수 있다.⁵⁹⁻⁷⁵
논의 (Discussion)
DECODE 프레임워크는 체계적이고 다단계의 국제적 합의 과정을 통해 개발된 결과물이다. 본 프레임워크는 다음 다섯 가지 기반 위에서 설계되었다:
- 스코핑 리뷰(scoping review) 결과²⁹,
- 전문가 자문,
- 2단계 델파이 설문조사,
- 합의 회의,
- 회의 이후 수렴된 정성적 피드백.
합의 과정에는 다양한 전문 배경, 의학교육 내 리더십 역할, 그리고 전 세계 여러 국가를 대표하는 전문가들이 참여함으로써, 프레임워크의 국제적 적용 가능성과 적절성을 높였다. 최종 DECODE 프레임워크는 4개 영역, 19개 역량, 33개의 필수 학습성과 145개의 재량 학습성과로 구성되어 있으며, 세계 각국 및 지역의 상황과 필요에 맞추어 각 의학교육 기관이 자율적으로 디지털 헬스 커리큘럼을 조정하고 적용할 수 있도록 설계되었다. 우리의 지식으로는, 이 프레임워크는 디지털 헬스 의학교육 커리큘럼을 전 세계적 규모에서 체계적으로 개발한 최초의 시도이다.
이 연구의 중요한 강점 중 하나는, 델파이 조사 이전 단계에서 스코핑 리뷰를 통해 초기 역량과 학습성과 리스트를 체계적으로 도출했다는 점이다.²⁹ 또한, 전문가 패널에 저소득 및 중하소득 국가의 전문가들이 포함되어 있었다는 점도 매우 의미 있는 성과이다. 이들 국가에서는 미래 의사의 디지털 헬스 훈련에 대한 우선순위가 다를 수 있기 때문에, 그들의 참여는 프레임워크의 적용 가능성을 확장시켰으며, **디지털 헬스 형평성(digital health equity)**을 역량 항목에 반영하자는 제안(예: digital determinants of health)을 도출하는 데 중요한 기여를 하였다.
또한, 델파이 참여자 중 기관 리더십 역할을 수행하는 인물들이 다수 포함되어 있었던 점은, 본 프레임워크가 전략적 통찰을 반영하고, 교육 및 조직적 요구에 부합하도록 구성되는 데 크게 기여했으며, 각 기관에서의 실제 채택 가능성을 높이는 요인이 될 수 있다.
그러나 보편적 디지털 헬스 역량 프레임워크(DHC framework)의 채택에는 여전히 여러 장벽이 존재한다.
본 연구팀은 다음과 같은 장벽 범주를 확인하였다:
- 지역 간 이질성(geographic heterogeneity),
- 지역 및 동일 지역 내 기관 간 자원 격차,
- 기관 내부의 고유한 요구(needs),
- 교육과정의 제로섬 특성(즉, 새로운 내용을 넣으려면 기존 내용을 줄여야 하는 구조)
이러한 문제들은 앞으로의 후속 연구에서 **실행 가능한 적용 전략(pragmatic approaches to adoption)**을 개발하며 지속적으로 탐색될 예정이다. 이에는 다음과 같은 내용이 포함될 수 있다:
- 프레임워크 구현 가이드(예: WHO Patient Safety Curriculum Guide와 유사하게, 각 영역과 역량에 대한 교육방법 명시),
- 평가 방법 개발,
- 각 학교에서 활용 가능한 주기적 업데이트형 핵심 커리큘럼 콘텐츠.
또한, 이 프레임워크의 실제 구현과, 학생 역량 및 환자 진료 결과에 미치는 영향을 평가하기 위한 평가 프레임워크의 개발도 필요하며, 이는 장기적으로 DECODE 역량들의 정교화 및 검증에 기여할 수 있다. 현재는 표준화된 국가 면허시험에 포함되어 있지 않은 디지털 헬스 역량들도, 앞으로는 **시험에 반영되고 평가될 필요가 있다.**⁷⁷⁻⁷⁸
한계 (Limitations)
본 연구에는 몇 가지 한계가 존재한다.
첫째, 본 연구가 기반하고 있는 예비 스코핑 리뷰는 오직 영어로 출판된 문헌만을 포함하였다.²⁹
둘째, 연구팀의 언어적 제약과, 의학 출판물에서 영어가 주로 사용되는 언어라는 점에 따라 전체 연구가 영어로 진행되었으며, 이는 영어 사용자만 연구 참여가 가능하도록 제한하였다.
셋째, 설문조사에서 리커트 척도(Likert scale)에 중립 항목이 포함되지 않았기 때문에, 응답자들이 애매한 입장임에도 불구하고 긍정 또는 부정 중 하나를 강제로 선택하게 되는 경향이 있었으며, **이에 따른 응답 편향(response bias)**이 발생했을 가능성이 있다.
넷째, 모든 델파이 접근법과 마찬가지로, 본 연구 또한 **의도적 표집(purposive sampling)에 따른 선택 편향(selection bias)**과 같은 잠재적 편향에 노출될 수 있다.
연구팀은 지리적 및 분야적 다양성을 확보한 대규모 전문가 패널을 구성하기 위해 다중 방법 표집(multimethod sampling approach)을 적용하여 표집 편향을 최소화하고자 했으나, 그럼에도 모든 국가의 구체적인 맥락과 요구를 완전히 반영하지는 못했을 수 있다.
또한, 델파이 접근법에 대한 또 다른 비판점은, 전문가들이 사전 결정된 항목 리스트에 대해서만 투표하도록 제한될 수 있다는 점이다.
연구팀은 이를 방지하기 위해 **초기 작업(스코핑 리뷰, 반복된 전문가 자문, 파일럿 테스트)**을 통해 가능한 많은 항목을 식별하려 노력하였으나, 항목 리스트의 완전성을 보장할 수는 없었다.
이에 대한 보완책으로, 설문조사에서 자유 서술형 응답(free-text responses)을 허용하여 전문가들이 추가 항목을 제안할 수 있도록 하였고, 이 방식은 실질적으로 매우 유용한 결과를 제공하였다.
결론 (Conclusions)
이번 다단계 국제 합의 과정을 통해, 의과대학 정규 교육(preregistration medical education)을 위한 포괄적인 디지털 헬스 역량(DHC) 프레임워크가 개발되었다. 이 프레임워크는 개별 의과대학이 자국의 필요와 맥락에 맞추어, 디지털 헬스 학습성과와 적절한 교육 기회를 커리큘럼에 포함시키는 데 있어 실질적인 도움을 줄 수 있다. 각국의 특정한 요구와 상황에 유연하게 적응할 수 있도록 설계된 이 접근법은, 교육과정 설계에 있어 적절성과 유연성을 동시에 보장한다. 국제적 전문가 패널로 구성된 델파이 그룹은, 디지털 헬스 기술과 디지털 헬스 형평성에 대한 균형 잡힌 시각을 제공하였으며, 이에 따라 학습성과를 필수(mandatory)와 재량(discretionary) 범주로 구분하여 다양한 교육 환경에서의 적용 가능성을 높였다.
이 프레임워크를 실행하는 데 있어, 단일 학과 내 또는 학과 간(interdisciplinary) 협력 체계를 갖추는 것이 권장된다. 이 프레임워크가 교육과정 설계에 통합된다면, 미래의 의사들이 디지털로 전환되는 보건의료 환경에 보다 잘 대비할 수 있도록 도와줄 것이다. 이 프레임워크를 기반으로 설계되는 교육과정은, 학업 연차 전반에 걸쳐 통합된 방식으로 가르쳐질 것으로 예상된다. 또한, 간호사, 조산사, 치료사, 보건기술자, 보건관리자 등 타 보건의료 전문가들을 위한 유사한 국제 협력 기반의 프레임워크 개발도 매우 중요하며, 본 연구진은 향후 이러한 작업에 기여할 계획이다.
후속 연구에서는, 이 프레임워크에 기반한 교육 자료를 공공재로 널리 보급하는 데 주력할 것이다. 또한, 디지털 헬스의 최신 발전과 과학적 근거의 진전을 반영하기 위해, 이 프레임워크는 향후 지속적인 검토 및 업데이트가 필요할 것이다.

📦 박스. 의학교육에서의 디지털 헬스 역량(DECODE) 프레임워크 내 정의, 영역, 역량 목록
🔹 정의 (Definitions)
- 역량(Competency): 특정 지식, 기술, 행동을 필요로 하는 하나 또는 여러 능력을 설명하는 진술(statement).⁵⁶⁻⁵⁷
- 학습성과(Learning Outcome, LO): 교육 프로그램을 통해 학습자가 달성해야 할 종합적인 목표 지점.⁵⁶⁻⁵⁸
🔹 영역 및 역량 (Domains and Competencies)
🟩 영역 1: 디지털 헬스에서의 전문성 (Professionalism in Digital Health)
1.1 디지털 헬스에서의 전문성, 윤리, 법적 및 규제 고려사항 (9개 학습성과)
의과대학 졸업생은 건강 정보를 다룰 때, 전문성·윤리·법적·규제 기준을 준수할 수 있어야 한다.
1.2 디지털 정체성, 안전, 보안 (8개 학습성과)
졸업생은 전문적 디지털 정체성을 적절히 유지하고, 디지털 인텔리전스(digital intelligence) 개념을 보건의료에 적용하며, 사이버 리스크와 위협에 있어 자신의 책임과 역할을 인식할 수 있어야 한다.
🟨 영역 2: 환자 및 인구 건강을 위한 디지털 헬스 (Patient and Population Digital Health)
2.1 디지털 헬스 리터러시 (7개 학습성과)
졸업생은 인구 집단의 디지털 헬스 리터러시 수준과 관련된 건강 불평등의 중요성을 인식해야 한다.
2.2 개인 건강 기록(PHR) (6개 학습성과)
졸업생은 환자 중심 진료에서 개인 건강 기록의 역할을 이해할 수 있어야 한다.
2.3 원격의료(Telehealth) (12개 학습성과)
졸업생은 원격의료의 범위, 가능성, 한계를 인식하고, **비대면 상담 기술(remote consulting skills)**을 갖추어야 한다.
2.4 디지털 진단(Digital Diagnostics) (15개 학습성과)
졸업생은 디지털 진단 도구의 기능과 한계를 파악하고, 해당 진료 분야에 적절한 방식으로 활용할 수 있어야 한다.
2.5 센서, 웨어러블, 의료 사물인터넷(IoMT) (9개 학습성과)
졸업생은 환자 진료에서 웨어러블 및 의료용 IoT의 적용 범위와 한계를 이해해야 한다.
2.6 건강 앱 및 디지털 치료제(Digital Therapeutics) (8개 학습성과)
졸업생은 건강 관련 앱과 디지털 치료제의 개념과 적용에 대한 지식을 갖추어야 한다.
2.7 인터넷 기반 건강 중재(Interventions) (6개 학습성과)
졸업생은 인터넷 기반 건강 개입의 설계 유형과 임상 적용 영역을 설명할 수 있어야 한다.
2.8 디지털 건강 결정요인(Digital Determinants of Health) (8개 학습성과)
졸업생은 다양한 디지털 건강 결정요인을 설명하고, 디지털 헬스 형평성에 미치는 영향을 인식해야 한다.
🟦 영역 3: 건강정보시스템 (Health Information Systems)
3.1 데이터 거버넌스 및 데이터 관리 (13개 학습성과)
졸업생은 해당 보건의료 시스템의 데이터 거버넌스 기준에 따라 건강 데이터를 효과적으로 관리할 수 있어야 한다.
3.2 건강정보시스템의 기초 및 원칙 (8개 학습성과)
졸업생은 **건강정보시스템(HIS)**을 활용하여 건강 데이터를 안전하고 효율적으로 운영 및 관리할 수 있어야 한다.
3.3 전자건강기록(EHR) (19개 학습성과)
졸업생은 자신의 진료 분야와 지역에 맞게 전자건강기록, 전자처방, 관련 임상 소프트웨어를 적절하게 사용할 수 있어야 한다.
3.4 건강정보 교환(HIE) (5개 학습성과)
졸업생은 환자 및 인구 중심의 안전하고 효과적인 진료를 위해 **전자 건강정보를 교환(operate electronic health information exchange)**할 수 있어야 한다.
3.5 디지털 헬스의 인간 중심 설계(Human-Centered Design) (6개 학습성과)
졸업생은 환자와 보건 전문가를 위한 디지털 헬스 솔루션을 설계하거나 평가할 때, 인간 중심 설계 및 시스템 사고(system thinking)를 적용할 수 있어야 한다.
🟥 영역 4: 건강 데이터 과학 (Health Data Science)
4.1 공중보건 정보학(Public Health Informatics) (11개 학습성과)
졸업생은 공중보건 분야에서 정보학이 어떻게 적용되는지를 설명할 수 있어야 한다.
4.2 의료에서의 인공지능(AI) (19개 학습성과)
졸업생은 데이터 분석, 인공지능, 머신러닝이 보건의료에 적용되는 범위를 이해하고, 이러한 기술들이 환자, 인구, 보건시스템 성과 향상에 어떻게 기여할 수 있는지 설명할 수 있어야 한다.
4.3 의료에서의 계산적 사고(Computational Thinking) (4개 학습성과)
졸업생은 계산적 사고의 원리를 의학에 적용할 수 있어야 한다.
4.4 정밀의료(Precision Medicine) (5개 학습성과)
졸업생은 정밀의료의 개념과 디지털 헬스와의 교차점, 그리고 공중보건 및 개인 건강에서의 응용 가능성과 관련성을 설명할 수 있어야 한다.
🔹 1. 디지털 헬스에서의 전문성 (Professionalism in Digital Health)
- 중요성(Importance): 보건의료에서 디지털 기술의 사용은 전문성, 법적, 윤리적 측면에서 중대한 함의를 가지며, 높은 수준의 의료 전문성을 요구한다.
- 설명(Description): 이 영역은 디지털 헬스에서의 전문성과 관련된 주제들을 포함하며, 이는 보건 전문가들이 디지털 기술을 사용할 때 적절한 전문적 행동을 이해하고, 개발하며, 이를 실천하는 능력을 의미한다. 이 영역의 학습을 통해 의과대학 졸업생들은 사이버 보안(cybersecurity), 윤리, 법률, 규제 지침에 대한 인식을 갖춘 유능하고 책임 있는 디지털 헬스 사용자로 성장할 수 있다. 또한, **디지털 인텔리전스(digital intelligence)**를 실천하며, 환자 데이터를 침해하지 않고 일상 진료에 기술을 통합하는 능력을 배양할 수 있다.
🔹 2. 환자 및 인구 건강을 위한 디지털 헬스 (Patient and Population Digital Health)
- 중요성(Importance): 인터넷, 모바일, 웨어러블 기술의 광범위한 보급은 환자와 일반인을 보건의료의 적극적인 참여자로 변화시키고 있다. 이들은 단순한 수동적 수혜자가 아니라 **자신의 건강에 대한 선택을 직접 수행하는 ‘디지털 헬스 소비자’**로 자리매김하고 있다. 이러한 변화는 **환자 중심 진료(person-centered care)**를 가능하게 하며, 이를 위한 전제조건으로는 의료정보에 대한 환자 중심 접근, 디지털 헬스 리터러시 증진, 환자 교육이 포함된다.
- 설명(Description): 이 영역은 의대생들이 다음과 같은 기술과 지식을 습득할 수 있도록 교육하는 데 초점을 둔다: 원격의료(telehealth), 건강 앱, 디지털 치료제, 웨어러블, 센서, 원격 모니터링, 현장 진단(point-of-care) 및 자가검사(self-testing). 학생들은 이와 같은 도구들을 활용해 환자와 소통하고, 상담하며, 진료를 제공하고, 자가 관리(self-management)를 유도할 수 있어야 한다. 또한, 디지털 헬스 환경에서 수집되는 데이터의 유형과 임상적 의사결정에의 활용을 이해하고, 디지털 헬스 형평성과 결정 요인을 인식하도록 교육된다.
🔹 3. 건강정보시스템 (Health Information Systems)
- 중요성(Importance): 의사를 포함한 보건의료 전문가들은 건강 데이터를 수집, 저장, 모니터링, 접근, 공유하는 데 있어 핵심적인 이해관계자이다. 정확하고 안전한 데이터 처리는 단순한 품질의 문제를 넘어, 환자 안전의 핵심 요건이 된다. 또한, 임상 의사결정 지원 시스템, 전자 처방, 전산화된 문서 작성 도구 등은 건강정보시스템에 내재된 핵심 기술로, 기존 데이터를 활용하고 자동화와 의사결정 지원을 통해 진료의 질을 향상시킬 수 있다.
- 설명(Description): 이 영역의 역량은 의대생들이 **건강정보시스템(HIS) 및 건강정보 교환 시스템(HIE)**을 효율적이고 안전하게 사용할 수 있도록 준비시키는 것을 목표로 한다. 데이터 거버넌스 정책에 부합하는 시스템 개발 및 운용에 대한 이해, **임상 문서화(clinical documentation) 및 전자 처방 시스템(e-prescribing)**에 대한 실습 기반 역량이 강조된다.
🔹 4. 건강 데이터 과학 (Health Data Science)
- 중요성(Importance): 디지털 방식으로 수집, 처리, 저장된 건강 데이터의 폭발적인 증가는 의학, 공중보건, 생의학 등 다양한 분야의 문제를 해결할 수 있는 기회를 창출하였다. 전자의무기록(EHR), 환자 생성 데이터(예: 웨어러블), 게놈 시퀀싱 데이터 등은 모두 정밀의료 구현에 중요한 기여를 하고 있으며, 이 영역은 _다양한 데이터 모달리티의 통합을 통해 개인맞춤형 의료를 실현_하고자 하는 데 핵심적이다.
- 설명(Description): 이 영역은 의대생들이 다음과 같은 분야에서 역량을 갖추도록 교육한다: 보건 정보학, 계산적 사고(computational thinking), 의료 인공지능(AI), 정밀의료(precision medicine). 학생들은 건강 데이터의 범위와 영향력을 이해하고, 이를 개인 및 인구 수준의 보건의료 개선에 적용할 수 있어야 한다.


🔹 DECODE 프레임워크 실행을 위한 추가 고려사항
1. 용어 사용의 다양성 (Variations in nomenclature used)
합의 패널은 이 프레임워크에서 사용된 용어가 지리적, 언어적, 문화적 차이에 따라 다르게 해석될 수 있음을 인정하였다. 의학교육에서의 교육과정 설계 및 교수설계에서는 **여러 용어 체계(terminology schemes)**가 사용되며, 이들은 지역, 국가, 기관에 따라 상이하다. 예컨대, 영국의 General Medical Council, 미국의 AAMC MSOP, 호주의 Accreditation Standards 등 다양한 문서들이 각국의 의과대학 교육을 가이드한다.⁵⁹⁻⁶¹ 특히 **‘competency’, ‘outcome’, ‘objective’**와 같은 용어는 전 세계적으로 널리 사용되지만, 그 정의·사용 방식·해석은 지역마다 달라 통일성이 부족하다. 이는 디지털 헬스 교육과정의 글로벌화에 있어 장애 요소가 될 수 있으므로, 정의의 명확화와 용어의 정제 및 합의가 중요하며, 프레임워크 서문에 *작업 정의(working definitions)*를 포함하는 것이 도움이 될 것이라고 패널은 제안하였다.
2. 디지털 헬스의 고유성 (Distinctiveness of digital health)
합의 패널은 디지털 헬스를 비디지털 영역(nondigital counterparts)과 명확히 구분하려는 집중된 접근법이 필요하다고 강조하였다. 그 이유는 프라이버시, 보안 등 일부 원칙은 디지털 이전부터 존재해 왔으며, 디지털 헬스에만 국한되는 개념이 아니기 때문이다. 따라서 교육과정의 초점은 단순히 디지털 기술을 보건의료에 ‘적용’하는 것이 아니라, 디지털 전환(digital transformation) 자체가 보건의료에 도입하는 새로운 도전과 뉘앙스에 있어야 한다. 디지털과 비디지털 모두에 적용 가능한 일반적 개념을 강조할 경우, 디지털 헬스만의 특수성과 핵심 역량이 희석될 위험이 있다. 예를 들어 **공중보건(public health)**처럼, 데이터 기반 도메인이 디지털 헬스 내에서 충분히 다뤄지지 않으면, 커리큘럼 내에서 중요한 데이터 처리 역량이 누락되거나 축소될 수 있다는 우려도 제기되었다.
3. 디지털 헬스 리터러시 개념 (Concept of digital health literacy)
합의 패널은 디지털 헬스 리터러시(digital health literacy) 개념이 보편적 합의가 이루어지지 않았고, 측정이나 정의가 어렵다는 점을 인정하였다. 문헌에서는 digital health literacy, digital literacy, eHealth literacy 등의 용어가 서로 교차되어 사용되며, **같거나 유사한 개념으로 혼용되는 경우가 많다.**⁶²⁻⁶⁵ 일부 문헌은 digital literacy와 health literacy의 교차 지점이 디지털 헬스 리터러시라고 보지만, 이는 서로 다른 구성요소를 가지는 별개 개념이기도 하다.⁶⁶⁻⁶⁹ 최근에는 디지털 헬스 리터러시를 시민 리터러시(civic literacy), 디지털 리터러시, 건강 리터러시의 **세 가지 빌딩 블록으로 구성된 상위 결정요인(superdeterminant)**으로 간주하기도 한다.⁷⁰ 디지털 헬스 리터러시는 특히 다음과 같은 이유에서 중요하다:
- 환자의 디지털 기술 접근성 및 사용 능력 차이가 의료서비스 이용에 영향을 미치며,⁷¹
- 건강 관련 행동 및 결과에 영향을 주는 요인이기 때문이다.⁷²⁻⁷³
본 프레임워크에서는 기존 정의들을 기반으로, 디지털 헬스 리터러시를 다음과 같이 정의하였다:
_“개인이 전자 정보원, 디지털 건강기술, 디지털 건강서비스로부터 건강 정보를 탐색, 평가, 이해, 적용하는 능력”._⁶²⁻⁶⁵
4. 교육과정 내 공간과 실행의 문제 (Curriculum space and implementation)
여러 전문가들은 현재 과밀한 의과대학 교육과정에 DECODE 프레임워크의 모든 역량을 통합하는 데 있어 실질적인 어려움이 있을 수 있음을 우려하였다. 이는 이론적으로 모든 영역을 포괄하고자 하는 열망과, 실제 교육 실행 가능성 사이의 긴장을 반영한다. 교육과정에 모든 핵심 역량이 실질적으로 통합되도록 하려면, 기초 개념과 기술 변화에 적응 가능한 핵심 기술에 집중하는 접근이 필요하다. 예를 들어, 졸업생은 AI 기반 진단의 장단점은 파악할 수 있어야 하지만, 기계학습의 세부 알고리즘까지 이해할 필요는 없다.
제안된 대안 중 하나는, **재량 학습성과(discretionary learning outcomes)**를
- **평생교육 또는 연속 교육과정(continuing medical education)**이나,
- **기존 교육과정 내 수직 통합(vertical integration)**을 통해 점진적으로 도입하는 방식이다.
또는, **기후 변화 및 보편적 건강과 같은 횡단 주제(cross-domain curriculum)**에 디지털 헬스 도메인을 결합하는 방식도 실행 가능성을 높일 수 있다.⁷⁴
5. 재량 학습성과의 포함 (Inclusion of discretionary learning outcomes)
재량 학습성과는 필수는 아니지만 여전히 중요하다. 일부 항목들은 이미 공중보건, 정보과학 등의 다른 교육 영역에서 다뤄질 수도 있다. 예를 들어, **복수 학위 프로그램(dual-degree programs)**을 운영하는 기관에서는
- MD-MBA (경영), MD-JD (법학), MD-MPH (공중보건), MD-PhD (의생명과학) 등의 트랙을 통해
일부 DECODE 프레임워크 내용이 포함될 수 있다.
또한, 디지털 건강 결정요인(digital determinants of health) 같은 주제는 다학제적 성격을 띠므로, 예를 들어 MPH 과정 내의 한 모듈로 다뤄질 수도 있다. 하지만 특정 역량이 이미 다뤄지고 있다는 추정만으로 해당 항목을 제외할 경우, **중요한 내용의 비의도적 누락(risk of inadvertent oversight)**이 발생할 수 있다. 따라서 본 연구에서는 모든 디지털 헬스 도메인을 포함시켜, 의학교육자들이 재량 학습성과도 포함할 수 있도록 포괄적인 프레임워크를 제공하였다. 이는 기존 교육과정 내에서 아직 다루어지지 않은 경우에 특히 유용하다.
6. 디지털 헬스 교육에서의 사회경제적 불평등 (Socioeconomic inequities in digital health education)
디지털 헬스 형평성 및 사회경제적 불평등, 특히 저소득 및 중간소득국가(LMICs)에서의 디지털 진단 기술 접근성에 대한 문제는 델파이 조사와 합의 회의에서 여러 전문가들에 의해 제기되었다. 자원 제약 환경에서는 디지털 진단 도구의 구현이 비용, 인력 부족, 규제, 인프라 등의 제약으로 인해 여전히 어렵다.⁷⁵ 이러한 기술이 실제 임상현장에서 쉽게 접할 수 없는 LMIC의 의대생들은, 디지털 도구의 실제 활용 방식에 대한 이해와 교육을 받기 어려울 수 있다. 또한, 이러한 기술을 직접 사용해본 경험이 없는 교수자들은 디지털 기술 교육에 자신감을 가지기 어렵다.
그럼에도 불구하고, 전문가들은 디지털 진단 도구가 오히려 가장 자원이 부족한 지역에서 더 큰 혜택을 줄 수 있음을 강조하였다. 그러나 이러한 기술의 비용, 설치, 교수 역량 등의 문제는 단기간 내 해결되기 어려운 과제이다. 따라서 본 연구에서는, 디지털 진단 기술에 관련된 학습성과 중 상당수를 재량 항목으로 분류하였다. 이는 현재 디지털 진단 기술의 불균등한 보급 현실을 반영하는 것이며, 다만 해당 주제가 중요함을 부정하는 것은 아니다. 이는 웨어러블(2.5), 인터넷 기반 건강중재(2.7), 건강정보 교환(3.4) 등의 항목에서도 동일하게 나타난다.
'논문 읽기 (with AI)' 카테고리의 다른 글
| 의학과 사회의 가교 역할-의사-사회과학자 파이프라인 확대의 필요성 (JAMA, 2025) (0) | 2025.04.10 |
|---|---|
| 어머니의 이메일 계정을 삭제하며 (JAMA, 2025) (0) | 2025.04.10 |
| 인공지능을 활용한 미래형 의과대학 구축 (JAMA, 2025) (1) | 2025.04.10 |
| 브라질 의과대학의 확장에서 얻은 교훈: 도전과 기회에 대한 검토 (Frontiers in Education , 2025) (0) | 2025.04.10 |
| 전공의 교육에서 공유의사결정을 위한 위임 가능한 전문 활동 식별: 전국 델파이 연구 (Acad Med, 2021) (0) | 2025.04.10 |