Critical Thinking for 21st-Century Medicine-Moving Beyond Illness Scripts
진단 오류(Diagnostic errors)는 매년 수백만 명의 미국 거주자에게 영향을 미치며, 의료 과실(medical mistakes)과 관련된 사망 및 영구 장애의 가장 큰 원인입니다. 대부분의 오류는 여러 실패 지점(multiple points of failure)을 포함하지만, 인지적 요인(cognitive factors)이 거의 항상 기여합니다. 대부분의 진단 오류는 의사가 기억하지 못하는 희귀 질환보다는 의사가 고려하지 않은 흔한 질환과 관련이 있습니다. 즉, 이는 지식 부족(knowledge deficits)이 아닌 사고 오류(thinking errors)입니다.1
수십 년 동안 교육자들은 학습자의 임상 추론 기술(clinical reasoning skills)을 향상시켜 의료 오류를 줄이려고 노력해 왔습니다. 전통적으로 이러한 노력의 중심에는 질병 스크립트(illness scripts) 교육이 있었습니다. 질병 스크립트란 위험 요인, 병태생리학, 임상적 결과 등 핵심 요소를 포함하여 질병에 대한 임상의의 지식을 조직화한 정신적 요약(organized mental summary)입니다. 이는 임상의가 환자를 진단하기 위해 지식을 신속하게 회상하고 적용하는 데 도움을 주는 정신적 플래시 카드(mental flash card) 역할을 합니다. 질병 스크립트는 패턴 인식(pattern recognition)에 의존하며 전문가의 사고 과정을 반영한다고 주장되며, 학습자에게 감별 진단(differential diagnoses)을 생성하도록 가르치는 효율적인 프레임워크를 제공합니다.2 그러나 질병 스크립트가 실제로 전문 임상의가 진단 오류를 줄이고 환자 결과를 개선할 수 있게 하는 유형의 사고를 향상시킬까요? 임상 추론을 위한 더 나은 모델이 있을까요?
이 '관점(Viewpoint)' 글에서 우리는 주로 질병 스크립트와 패턴 인식에 초점을 맞춘 임상 추론 교육의 전통적인 접근 방식에 의문을 제기합니다. 우리는 패턴 인식이 인간에게 자연스럽게 이루어지지만, 이는 진단 오류로 이어지는 인지적 편향(cognitive biases)에 취약하다고 주장합니다. 교육자들은 질병 스크립트를 강조하는 대신, 학습자들이 비판적 사고(critical thinking), 즉 인간 병태생리학의 기초 원리(foundational principles of human pathophysiology)로부터 추론하도록 가르침으로써 진단적 통찰력(diagnostic acumen)을 향상시키는 것을 목표로 해야 합니다. 생성형 인공지능(generative artificial intelligence, AI)이 의료 행위의 중심이 됨에 따라 패턴 인식을 넘어서는 것의 중요성은 점점 더 시급해질 것입니다.
질병 스크립트: 빠르지만, 위험하다 (Illness Scripts: Fast, but Risky)
임상 추론의 첫 번째 단계로, 교육자는 전통적으로 훈련생(trainee)에게 환자의 임상 양상(clinical presentation)과 검사 데이터를 기반으로 감별 진단(differential diagnosis)을 생성하도록 권고합니다. 훈련생은 각 진단에 대한 질병 스크립트가 환자의 양상과 얼마나 밀접하게 일치하는지에 따라 이러한 진단의 우선순위를 정합니다. 숙고하는 연습(deliberative practice)을 통해 훈련생은 질병 스크립트 저장소(repositories of illness scripts)를 구축하고 새로운 환자를 접했을 때 이를 신속하게 샅샅이 살펴보는 법(sift through)을 배웁니다.2
이러한 임상 추론 접근 방식은 패턴 인식에 최적화된 인지 과정(cognitive processes optimized for pattern recognition) (즉, 시스템 1 사고, system 1 thinking)에 의존하므로,3 환자의 양상이 임상의의 질병 스크립트와 일치하는 상황에서는 빠르고 실용적입니다. 문제는 빠르고 패턴 지향적인 사고 과정이 명확하게 정의된 인지적 편향(well-defined cognitive biases)에 취약하다는 것입니다.3 환자의 양상이 전형적인 질병 스크립트(prototypical illness script)와 일치하지 않거나 상충되는 정보(conflicting information)가 나중에 발생하는 경우, 이러한 인지적 편향은 임상 추론을 저해(compromise)하고 진단 오류로 이어질 수 있습니다.
- 인지적 편향의 한 예는 조기 종결(premature closure)입니다. 이는 진단을 일찍 확정하고 다른 가능성에 대해 마음을 닫는 경향을 말합니다. 예를 들어, 숙련된 임상의(experienced clinicians)는 일반적으로 진단 정확도(diagnostic accuracy) 면에서 훈련생보다 뛰어나지만, 사례 중간에 불일치하는 정보(discordant information)가 제시될 때는 두 그룹이 유사한 수행 능력을 보입니다. 이는 임상의가 일단 형성된 초기 인상(initial impressions)을 수정하기를 꺼린다는 것을 시사합니다.4
- 또 다른 편향은 진단 과정(workup) 초기에 사례의 특정 측면에 고착(anchoring)하는 것입니다. 예를 들어, 호흡곤란(dyspnea)으로 응급실을 방문한 심부전(heart failure) 병력이 있는 100,000명 이상의 환자를 대상으로 한 연구에서, 분류 단계 기록(triage note)에 심부전이 언급된 것만으로도 폐색전증(pulmonary embolism)의 진단이 지연되거나 누락되는(delayed and missed diagnoses) 것과 관련이 있었습니다.5
질병 스크립트에 크게 의존하는 임상 추론 접근 방식은 일상적 전문성(routine expertise)을 배양하는 것으로 생각할 수 있습니다. 일상적 전문가(Routine experts)는 환자를 평가할 때 활용할 수 있는 방대한 질병 스크립트 저장소를 보유하고 있어 많은 임상 시나리오에서 효율적이고 신뢰할 수 있습니다.6 그러나 새로운 문제에 직면했을 때, 일상적 전문가는 문제에 더 잘 맞는 해결책을 유연하게(flexibly) 창출하기보다는 자신이 편안하게 느끼는 해결책에 문제를 적응시키려고(adapt the problem to solutions) 시도합니다.6 이는 환자의 양상이 질병 스크립트와 완전히 일치하지 않을 때조차도 일상적 전문가는 패턴 지향적 사고 과정(pattern-oriented thought processes)을 기본값으로(default to) 사용하여 진단 오류의 가능성을 높인다는 것을 의미합니다.
질병 스크립트를 넘어서 (Moving Beyond Illness Scripts)
일상적 전문가와 달리, 적응적 전문가(adaptive experts)는 익숙하지 않은 문제를 새롭고 잠재적으로 더 우월한 해결책을 고려할 기회로 활용합니다.6 적응적 전문성(Adaptive expertise)은 탐색과 분석(exploration and analysis)에 더 적합한 인지 과정(즉, 시스템 2 사고, system 2 thinking)을 포함하며, 속도를 유연성 및 정확성과 맞바꿉니다(trading speed for flexibility and accuracy).3
교육자는 패턴 인식에 덜 집중하고, 대신 인간 생물학 및 병태생리학의 기초 원리(foundational principles)에서 시작하여 학습자가 비판적 사고(critical thinking)에 참여하도록 가르치는 데 더 집중함으로써 적응적 전문성을 배양할 수 있습니다. 특히, 교육자는 훈련생에게 환자의 임상 양상에서 바로 감별 진단으로 넘어가도록 요청하는 대신, 환자의 양상을 병태생리학적 과정(pathophysiological processes)의 관점에서 설명하는 검증 가능한 중간 가설(testable, intermediate hypotheses)을 개발하도록 독려할(push) 수 있습니다.3
- 예를 들어, 말초 부종(peripheral edema)과 호흡 곤란(shortness of breath)이 있는 환자를 평가할 때, 훈련생은 질병 스크립트와 일치하는 잠재적 진단(예: 심부전)으로 바로 넘어가지(jumping directly to) 않도록 배워야 합니다. 대신, 훈련생은 부종의 병태생리학적 원인(예: 모세혈관 정수압 증가(high capillary hydrostatic pressure), 모세혈관 교질삼투압 감소(low capillary oncotic pressure), 림프 배수 감소(reduced lymphatic drainage), 모세혈관 투과성 증가(increased capillary permeability))을 고려하고, 어떤 원인이 환자와 관련이 있는지에 대한 중간 가설(intermediate hypothesis)을 개발하며, 이 가설을 검증하기 위해 데이터(예: 경정맥압(jugular venous pressure), 혈청 알부민(serum albumin))를 수집할 수 있습니다.
- 잠정 진단(provisional diagnoses)과 연결하기 전에 이러한 중간 가설을 개발하고 반복하는(developing and iterating) 과정은 숙고하는 분석(deliberative analysis)을 필요로 하며, 환자의 양상을 질병 스크립트의 틀에 억지로 맞추려는(force... into the shape of) 경향을 줄이고 그렇게 함으로써 발생하는 인지적 편향을 줄입니다 (그림).
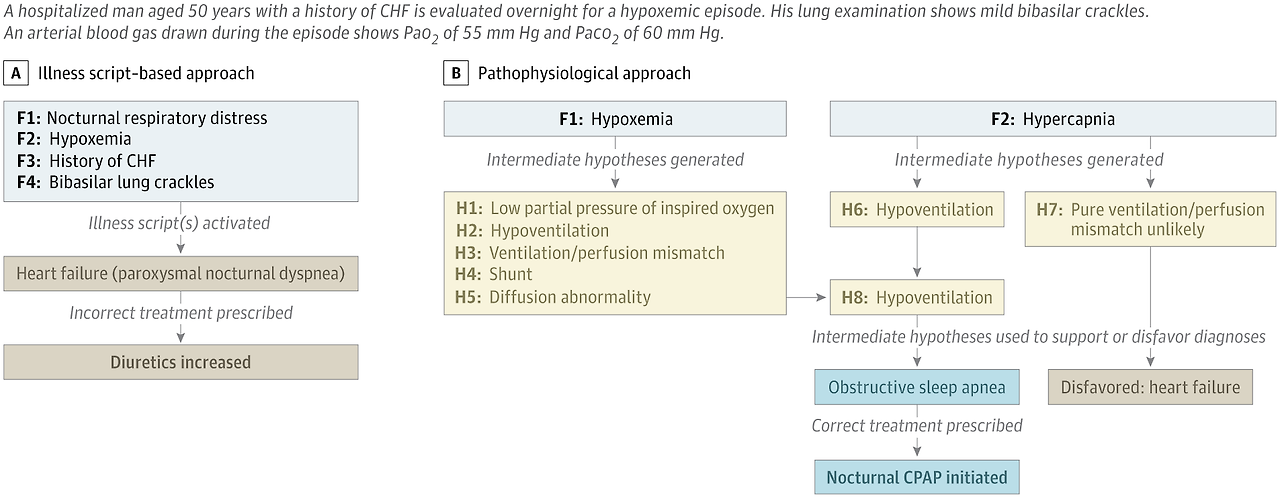
- A, 환자 증례(patient presentation)의 사실(Facts) (F1-F4)이 하나 이상의 질병 스크립트(illness scripts)를 활성화하여 감별 진단(differential diagnoses)으로 이어지며, 임상의는 이 진단이 증례와 얼마나 밀접하게 일치하는지(how closely they match)에 따라 우선순위를 정합니다. 이 접근 방식은 증례가 질병 스크립트와 일치할 때 효율적이고 실용적(efficient and practical)이지만, 인지적 편향(cognitive bias) (조기 종결(premature closure), 고착(anchoring))에 취약하며 상충되는 정보(conflicting information)가 나타날 때 오류로 이어질 수 있습니다.
- B, 환자 증례의 사실(F1-F2)은 생리학적 가설(physiological hypotheses) (H1-H8)을 생성하는 데 사용되며, 이는 잠재적 진단을 지지(support)하거나 배제(disfavor)하는 데 사용됩니다. CHF는 울혈성 심부전(congestive heart failure)을, CPAP는 지속적 기도 양압(continuous positive airway pressure)을 나타냅니다.
21세기 의학을 위한 임상 추론 (Clinical Reasoning for 21st-Century Medicine)
최적의 임상 추론(Optimal clinical reasoning)은 질병 스크립트와 병태생리학적 추론(pathophysiological reasoning) 간의 적절한 균형(appropriate balance)을 포함할 것입니다. 우리의 견해로, 의학 교육은 역사적으로 전자를—학습자들이 명시적인 가르침(explicit teaching) 없이도 선호하는 경향(predisposed)이 있음에도 불구하고—과도하게 강조(overemphasized)해왔으며, 후자는 과소평가(underemphasized)해왔습니다.6 이러한 역사적 접근 방식의 위험(risks)은 생성형 AI(generative AI), 특히 대규모 언어 모델(large language models)의 형태가 임상 평가(clinical evaluation) 및 진단(diagnosis)에서 더 큰 역할을 맡게 됨에 따라 더욱 두드러질(salient) 것입니다.
AI는 패턴 인식(pattern recognition)에 뛰어납니다. 대규모 언어 모델(large language models)과 그 훈련 데이터가 개선됨에 따라, AI는 특히 전형적인 질병 스크립트(prototypical illness scripts)와 일치하는(cohere with) 일상적인 사례(routine cases)에서 인간 진단가(human diagnosticians)를 능가할(outperform) 것입니다. 인간 의사들은 기계가 쉽게 복제하기 어려운 보완적인 기술(complementary skills), 예를 들어 유연한 추론(flexible reasoning), 창의적인 문제 해결(creative problem-solving), 그리고 새로운 지식 및/또는 익숙하지 않은 양상(unfamiliar presentations)을 포함하는 사례에서 불확실성을 헤쳐나가는(navigate uncertainty) 능력 등을 개발해야 합니다. 의학이 복잡성(complexity), 불완전한 규칙(incomplete rules), 그리고 지연되거나 부정확한 피드백(delayed or inaccurate feedback)7으로 특징지워지는 "사악한" 환경("wicked" environment)을 대표하는 한, 이는 AI에 덜 적합(less amenable)하며, 이는 임상 추론을 가르치는 노력이 자동성(automaticity)보다는 유연성(flexibility)과 미묘함(nuance)을 우선시해야 함을 시사합니다.
그 어느 때보다 지금 의사들은 강력한 비판적 사고 기술(strong critical thinking skills)의 기초 위에 자신의 진료(practices)를 구축해야 합니다. 21세기에 이는 의학 교육이 학생들에게 무엇을 생각해야 할지(what to think) 가르치는 것을 넘어, 패턴이 맞지 않을 때 (또는 패턴이 맞는 것처럼 보일 때 어떻게 검증할지(how to verify)) 어떻게 생각해야 하는지(how to think)를 가르쳐야 함을 의미합니다. 질병 스크립트에 대한 일차적인 초점(a primary focus on illness scripts)에 의문을 제기하고, 병태생리학적 추론(pathophysiological reasoning)을 강조하며, 적응적 전문성(adaptive expertise)을 배양(cultivating)함으로써, 우리는 미래의 의사들—그리고 그들의 환자들—이 앞으로 닥칠 일(what may lie ahead)에 대비할 수 있도록 준비시킬 수 있습니다.
'논문 읽기 (with AI)' 카테고리의 다른 글
| 진단 형평성(Diagnostic Equity)에 대한 의학 교육을 통한 진단 탁월성(Diagnostic Excellence) 증진 (N Engl J Med. 2025) (0) | 2025.11.13 |
|---|---|
| 의학 교육의 불연속성 위기 헤쳐나가기 (N Engl J Med. 2025) (0) | 2025.11.12 |
| [AHSE] 17 학습에 영향을 미치는 평가(ASSESSMENT AFFECTING LEARNING) (0) | 2025.11.02 |
| [AHSE] 16 프로그램 기반 평가(PROGRAMMATIC ASSESSMENT) (0) | 2025.11.02 |
| [AHSE] 14 평가에서의 시뮬레이션 (SIMULATIONS IN ASSESSMENT) (0) | 2025.10.09 |