Seeing Complexity: Cultural Historical Activity Theory (CHAT) As a Lens for Shared Decision Making
🎯 진짜 '공유 의사결정'을 위해 필요한 건 무엇일까?
― CHAT 이론으로 들여다본 의사-환자 대화의 복잡성
👩⚕️ 요즘 "공유 의사결정(shared decision making)"이란 말, 자주 들어보셨죠?
"환자의 가치와 선호를 존중하는 치료 결정"이라는 좋은 뜻을 갖고 있지만, 막상 진료 현장에서는 그게 그렇게 간단하지만은 않습니다. 오늘 소개할 논문에서는 공유 의사결정이 왜 이렇게 어려운지, 그리고 이걸 교육적으로 어떻게 접근해야 하는지에 대해 **문화역사적 활동이론(Cultural Historical Activity Theory, CHAT)**을 활용해 아주 흥미롭게 풀어내고 있어요.
🧩 공유 의사결정은 생각보다 훨씬 복잡한 활동이에요
공유 의사결정은 흔히 단순히 “대화를 잘 나누자”는 정도로 이해되곤 하지만, 이 논문은 이야기합니다.
“Shared decision making cannot be thought of as simply an interaction between 2 individuals; rather, it must be seen as the interaction of the individual complex activity systems of a patient and a provider—each existing within social structures.”
“공유 의사결정은 단순히 두 사람의 상호작용으로 볼 수 없으며,
각각이 사회 구조 안에 존재하는 환자와 의료 제공자의
복합적인 활동 체계(activity systems)의 상호작용으로 이해해야 한다.”
즉, 환자와 의사는 서로 다른 사회적 배경, 지식, 역할, 규칙 속에 있다는 걸 인식해야 한다는 거죠.
🛠️ CHAT이 뭔가요?
**CHAT(Cultural Historical Activity Theory)**은 원래 러시아 심리학에서 출발한 이론으로, 사람은 혼자 배우는 게 아니라, 도구와 규칙, 공동체 속에서 배운다는 전제를 갖고 있어요. 논문에서는 CHAT의 구성요소를 이렇게 설명합니다:
| 구성요소 | 의미 | 예시 |
| Subject (주체) | 활동을 수행하는 사람 | 의대생, 전공의, 환자 등 |
| Object (목표) | 활동의 목적 | 진단, 치료 결정, 메모 작성 등 |
| Tools/Artifacts (도구) | 활동을 돕는 물리적/개념적 도구 | 결정 보조 도구, 전자 차트, 지식, 언어 등 |
| Rules (규칙) | 활동을 제어하는 규범 | 임상 지침, 인증 요건 등 |
| Community (공동체) | 활동에 함께 참여하는 집단 | 환자의 가족, 병원 팀, 온라인 커뮤니티 등 |
| Division of labor (역할 분담) | 활동 내에서 역할이 어떻게 나뉘는가 | 전문의와 학생, 의사와 환자의 역할 등 |
이걸 바탕으로 의사-환자 관계도 하나의 복잡한 활동 체계로 분석할 수 있다는 겁니다.
📚 가상의 사례로 본 두 가지 진료 장면
논문은 두 명의 같은 환자와 의사의 다른 진료 장면을 비교합니다.
- Encounter 1:
전공의는 시간이 없어서 환자에게 설명도 없이 “그냥 약 처방 받아가세요”
환자는 말할 기회도 없이 의사의 판단을 따르게 됩니다. - Encounter 2:
같은 환자가 이번엔 **결정 보조 도구(decision aid)**를 사용해 자신의 선호를 정리해오고,
전공의는 공유 의사결정 워크숍을 수료한 상태에서 환자의 가치와 상황을 듣고 함께 결정합니다.
이 변화에서 핵심은 바로 **공동 목표(Object 3)**가 생겼다는 점이에요.
“The patient and physician now have a shared object, which is shared decision making (Object 3).”
💡 CHAT을 활용하면 교육 전략도 달라져요
이 논문이 중요한 이유는 단지 이론을 말한 게 아니라, 교육적으로 CHAT을 어떻게 쓸 수 있는지도 구체적으로 제시했기 때문이에요.
“Findings from research studies using CHAT to analyze work-based activities can be used to guide the development of appropriate instructional strategies.”
“CHAT을 활용한 현장 기반 연구 결과는 적절한 교육 전략을 개발하는 데 활용될 수 있다.”
예를 들어,
- 공유 의사결정 교육 영상에서 환자의 선호를 잘 이끌어내는 장면을 보여주고
- **학생들이 역할극(role play)**으로 그 대화를 연습할 수 있게 하는 거죠.
📍 CHAT, 어디까지 확장될 수 있을까?
CHAT은 공유 의사결정뿐만 아니라
- 팀 기반 진료(team-based care)
- 환자안전(patient safety)
- 전문직 간 교육(interprofessional education)
같은 복잡한 교육 영역에서도 활발히 적용되고 있어요.
Varpio 등의 말처럼,
“Understanding how interprofessional communications are influenced by multiple activity systems… reveals the layers of context that influence the actions and interactions.”
“전문직 간 소통이 여러 활동 체계의 영향을 받는 방식을 이해함으로써,
그 상호작용을 형성하는 다양한 맥락을 파악할 수 있다.”
✨ 마무리하며: 공유 의사결정, 단순한 기술이 아니다
이 논문이 알려주는 중요한 메시지는 이거예요.
공유 의사결정은 단순한 의사소통 기술이 아니라,
복잡한 시스템과 구조 안에서 이루어지는 변화의 활동이라는 것.
그래서 이를 가르치고 실천하기 위해선,
교육자도, 연구자도, 학습자도 그 복잡성을 직면해야 한다는 점을 강조합니다.
“A better appreciation of the complexity of this topic… is critical to developing effective educational interventions.”
“이 주제의 복잡성에 대한 더 깊은 이해는 효과적인 교육 개입을 설계하는 데 핵심적이다.”
Shared decision making(공유 의사결정)은 과학적 근거뿐 아니라 환자의 가치와 선호를 함께 고려하는 환자와 의료 제공자 간의 협력적 접근 방식으로, 복잡한 임상 활동이며 아직까지 그 잠재력을 충분히 실현하지 못하고 있는 상황이다. 비록 공동 의사결정이 **“환자 중심 치료의 정점(the pinnacle of patient-centered care)”**으로 묘사되어 왔지만¹, 그 활용이 광범위하게 이루어지고 있다는 근거는 제한적이며, 선택된 치료에 대한 순응도(adherence) 향상 등 **환자 결과(patient outcomes)를 향상시킨다는 증거도 충분하지 않다² ³.
교육과 훈련의 부족⁴ ⁵은 공동 의사결정의 장애 요인으로 지적되어 왔으며, 효과적인 교육 중재에 대한 근거도 일관되지 않다⁶–⁸. 이로 인해 보건의료전문직 교육자들은 이 복잡한 활동을 어떻게 교육할지에 대한 충분한 지침 없이 남겨져 있다. 우리는 공동 의사결정이, 각 개인 행위자가 자신의 사회적·행동적 맥락 내에서 의사결정을 공동으로 구성(co-construct)하는 과정이라는 점에서, 환자의 주체성(patient agency)과 사회문화적 영향(sociocultural influences)을 통합하는 접근법이 필요하다고 주장한다. 본 논문에서는 연구자와 교육자가 공동 의사결정의 복잡성을 분석하고, 교육 전략을 개발하는 틀로 활용하며, 나아가 **보건의료전문직 교육에서의 다른 과제를 해결하는 데 고려할 수 있는 하나의 틀로서 cultural historical activity theory (CHAT, 문화역사적 활동이론)**을 제안한다.
공동 의사결정의 복잡성을 보여주기 위해, 우리는 다음과 같은 가상의 사례(fictitious case)를 제시한다.
첫 번째 진료 상황 (Encounter 1)
21세의 한 여성이 피임을 위해 **전공의(resident physician)**를 찾아왔다. 그녀는 한 번도 피임을 해본 적이 없으며, 언니가 피임약을 복용한다는 사실 외에는 자신의 선택지에 대해 거의 알지 못한다. 그녀의 병력은 복잡하지 않다. 클리닉 일정이 지연되어 있던 전공의는 피임 방법들의 상대적 효과를 나열한 표를 보여주며 대안을 빠르게 설명한다. 환자는 어떤 방법이 자신에게 가장 적절한지 확신하지 못한다. 이에 전공의는 단정적으로 말한다.
“당신이 피임약에 대해 가장 잘 알고 있으니, 그걸로 시작하죠. 오늘 바로 처방을 받아서 시작하실 수 있어요.”
두 번째 진료 상황 (Encounter 2)
2개월 뒤, 환자가 다시 클리닉을 찾는다. 그녀는 임신을 피하고 싶었기 때문에 피임약을 복용한 점은 고맙게 생각하지만, 야간 근무를 하다 보니 자주 복용을 잊게 된다. 친구로부터 **피임 방법을 선택할 수 있도록 돕는 의사결정 보조 도구(decision aid)**를 추천받아 사용하게 되었고, 일련의 교육 모듈을 이수하고 여러 질문에 응답한 후, 해당 도구는 그녀의 선호도에 가장 적합한 3가지 방법을 제시해주었다.
그녀는 이 결과를 전공의와 공유하였고, 해당 전공의는 최근 공동 의사결정에 관한 워크숍을 수료한 상태였다. 전공의는 그녀의 생리 이력과 치료 목표에 대해 추가로 질문하고, 환자가 어떤 피임 방법의 어떤 특성을 중요하게 여기는지, 그리고 결정 보조 도구의 결과를 바탕으로 한 선호를 자세히 나누도록 격려하였다. 결국 그들은 **자궁 내 장치(intrauterine device, IUD)**가 무거운 생리량, 부부의 현재 임신 회피 계획, 야간 근무 스케줄을 고려했을 때 적절한 선택이라는 데 의견을 같이하게 되었다. 전공의는 IUD 시술에 따른 위험과 이점을 설명한 후, 담당 전문의의 감독 하에 IUD를 삽입하였다.
비록 두 진료 장면 모두에서 환자는 피임 방법을 제공받았지만, 두 만남 사이에는 눈에 띄는 차이점이 존재한다. Encounter 1은 **온정주의적(paternalistic)**이라고 표현될 수 있으며, 이 경우 **의사가 건강관리 결정의 주요 행위자(primary agent)**로 작용한다. 이 전통적인 역할에서는 의사가 환자보다 건강 상태와 의학적 선택지에 대한 더 많은 정보를 보유하고 있다⁹.
반면 Encounter 2는 **공유 의사결정(shared decision making)**을 보여주며, **환자의 주체성(patient agency)**과 **사회문화적 요소(sociocultural elements)**의 영향이 얼마나 중요한지를 강조한다. 환자는 자신의 가치관과 선호에 대한 더 깊은 이해를 가지고 있으며, **건강한 행동이나 긍정적 건강 결과를 방해할 수 있는 잠재적 장애 요소들에 대한 실제적이고 일상적인 경험(lived, first-hand knowledge)**을 갖고 있다.
Giddens에 따르면, 주체성을 가진다는 것은 개인이 의도를 가지고 행동하며, **그 의도를 실행할 수 있는 능력(capacity)**을 갖고 있고, **새로운 사건을 만들어내거나 기존 사건에 개입할 수 있는 권한(power)**을 가진다는 것을 의미한다¹⁰. 주체성은 개인의 고정된 특성이 아니라, **사회적 구조(social structures)**에 의해 형성되고, 촉진되거나 제한되는 특성이다¹⁰. 이러한 점은 Encounter 2에서 의사가 환자의 선호와 가치에 대해 묻는 장면에서 잘 드러난다.
공유 의사결정의 이해는 이처럼 내재된 복잡성을 가시화할 수 있는 이론적 틀(theoretical lens)을 필요로 한다. 우리는 환자의 주체성과 사회문화적 영향이 공유 의사결정에 미치는 영향을 설명하기 위해, 복잡한 활동(complex activities)의 분석 틀을 제공하고, 교육적 개입(educational interventions) 설계에 도움을 줄 수 있는 이론으로 **문화역사적 활동이론(cultural historical activity theory, CHAT)**을 제안하였다.
물론 CHAT이 유일하게 관련된 이론은 아니지만, **공유 의사결정이 가진 다성성(multivoiced nature)**을 명확히 이해하기 위한 적절한 분석 렌즈를 제공한다. 더불어 CHAT은 이미 의학교육에서의 복잡한 인간 및 시스템 상호작용 분석에 성공적으로 적용되어 왔으며¹¹ ¹², 보건의료전문직 연구자와 교육자가 현장 중심의(workplace context) 교육 전략 및 관리 전략을 개발하고, 긴장 요소(tensions)를 밝히고 탐색함으로써 변화(change)를 촉진하는 데에도 유용하게 활용될 수 있다.
이론적 배경: CHAT과 확장적 학습(Expansive Learning)
**문화역사적 활동이론(CHAT, Cultural Historical Activity Theory)**은 인간은 행동을 통해 학습하며, 그 과정에서 도구를 사용하고, 공동체가 인간 활동에 중요한 역할을 한다고 본다. 이 이론은 러시아 심리학자인 Vygotsky와 Leont’ev가 발전시켰으며, **인간의 행위는 문화적 산물(cultural artifacts, 즉 도구)에 의해 매개된다(mediated)**는 개념을 도입하였다¹³.
이후 Engeström은 활동에 영향을 주는 규칙(rules), 공동체(community), 노동 분업(division of labor) 등의 요소를 포함하여 이론을 확장하고, 이러한 외부 요인들이 **행위 주체(subject)**와 그 주체가 **도구를 통해 수행하는 행위(object)**에 어떤 영향을 미치는지를 설명하였다¹³. 이로써 구성된 **활동 체계(activity system)**는 활동이론에서 기본 분석 단위로 간주된다(그림 1).
**활동 체계(activity system)**는 다음의 6가지 요소로 구성된다¹³:
- 주체(subject)
- 목표(object)
- 도구(tools)
- 규칙(rules)
- 공동체(community)
- 노동 분업(division of labor)
이 체계는 단일한 행동이나 두 사람 간의 선형적 상호작용이 아니라, 다양한 관점이 상호작용하며 이 상호작용이 활동의 결과에 영향을 미칠 수 있는 역동적 과정이다.
예를 들어, **한 의사(subject)**가 환자를 병원에 입원시킬지 여부를 결정하려고 할 때(object), **청진기, 엑스레이 결과 등의 도구(tools)**와 환자의 병력 및 진찰 소견을 활용한다. 이 과정에서 **임상 진료 지침(clinical practice guidelines)**을 참고할 수 있으며(규칙), 다른 전문의와 협의할 수도 있고(공동체), 치료 계획 수립 과정에서 입원 담당 의사, 응급실 간호사, 영상의학과 전문의 등과 역할을 분담하게 된다(노동 분업). 이 모든 요소들이 상호작용하여 환자의 입원 결정이라는 최종 결과(outcome)를 도출하게 되는 것이다. 그림 1의 화살표는 **이러한 구성 요소 간에서 발생할 수 있는 긴장(tensions)**을 나타낸다. 표 1은 보건의료전문직 교육에서 CHAT 구성요소를 예시와 함께 설명한 것이다.
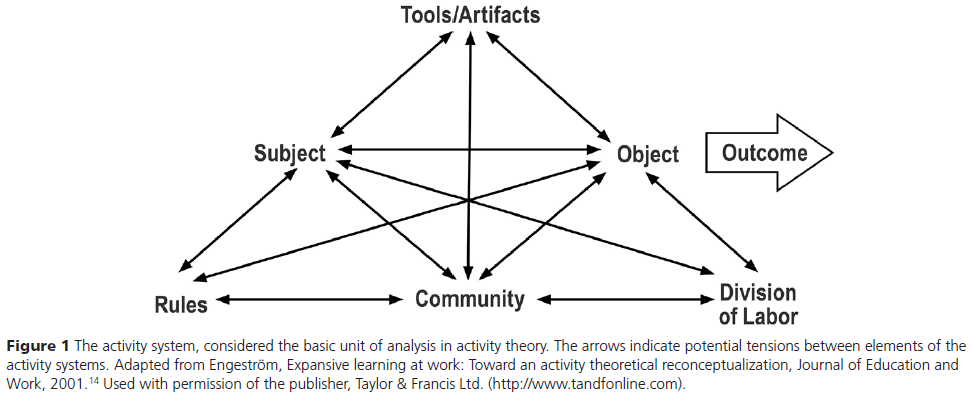
시간이 지남에 따라, CHAT은 서로 상호작용하는 활동 체계들을 다루도록 확장되었다. 이때 **목표(object)**는 공유되거나 공동으로 구성될 수 있다¹⁴. 다양한 관점을 가진 다수의 활동 체계가 상호작용할 때, 수많은 **긴장(tensions)**이 발생하고, 동시에 혁신의 가능성도 증가한다. 활동 체계의 주체는 개인에서 팀, 더 나아가 전체 시스템에 이르기까지 다양할 수 있으며, 이는 개인 간 상호작용뿐 아니라 복잡적응시스템(complex adaptive systems) 연구에도 활용 가능하다는 점에서 의의가 있다.
또한 CHAT에서는 **문화(culture)**와 **역사성(historicity)**이 핵심 요소로 강조된다. 활동 체계 내·외에서 벌어지는 사건들(예: 진료 상황)은, 그것이 발생하는 문화의 규범과 가치에 의해 형성되고 영향을 받는다. 예를 들어, 어떤 문화에서는 의사가 항상 환자를 대신하여 결정하는 것이 기대되지만, 다른 문화에서는 환자가 보다 능동적인 역할을 수행할 수 있다.
**역사성(historicity)**은 활동이 어느 시기에 일어났는지, 즉 시간적 맥락을 고려하도록 하며, 임상 환경의 역사(예: 보건의료 시스템, 클리닉의 발전)나 의학 기술, 치료 절차, 의학적 지식의 변화 또한 활동(진료 상황)을 형성하는 요인이 된다.
확장적 학습(Expansive Learning)
확장적 학습은 활동 체계 내·외의 참여자들이 일련의 행동을 수행하면서, **새로운 목표(object)**와 **새로운 실천(practice)**을 개발하게 되는 과정을 설명하는 개념이다. 이러한 확장적 행동이 반복되면서, 결국 **새로운 문화나 행동 방식(new culture or way of acting)**이 형성될 수 있다.
특히 **두 개 이상의 활동 체계가 서로 다른 목표(object)**를 가지고 상호작용할 때, **그 사이의 모순(contradictions)**을 점진적으로 해결해 가는 과정이 확장적 학습으로 이어질 수 있다. 이러한 관점은 보건의료전문직 교육의 설계와 실천에도 적용 가능하다.
예를 들어, Larsen 등은 임상교육에서 학생의 학습 목표를 연구하기 위해 CHAT을 적용하였다¹⁵. 이 연구에서 교육자와 학생의 활동 체계는 **환자 치료(patient care)**라는 공동의 목표를 가지지만, 동시에 **학습 내용의 숙달(mastering the material)**과 **환자 안전 확보(safe patient care)**라는 추가 목표들로 인해 긴장이 발생하게 된다.
CHAT과 공유 의사결정의 연결
공유 의사결정 접근을 이해하고 설명하는 데 CHAT을 어떻게 활용할 수 있는지를 보여주기 위해, 우리는 앞서 제시한 사례로 다시 돌아간다. 그림 2는 두 가지 진료 상황(Encounter 1과 2)에 대한 가상의 상호작용 활동 체계(hypothetical interacting activity systems)를 시각화한 것이다. 이 두 활동 체계의 구성 요소를 비교함으로써, 성공적인 공유 의사결정에 핵심적인 요소들이 무엇인지 시각적으로 파악할 수 있다.

그림 2A에서는 Encounter 1에서의 의사와 환자 각각의 활동 체계를 개념적으로 나타낸다. 왼쪽의 의사 활동 체계에서, 의사는 빠르게 피임 방법을 결정하려는 목표(object)를 가지고 있다. 그는 자신의 지식을 활용해 방법을 추천하지만, 진료 시간이 제한되어 있어 환자와 의사결정 과정을 공유하지 않으며, 지도전문의(attending physician)나 다른 팀원들과도 치료 계획을 논의하지 않는다.
오른쪽의 환자 활동 체계에서, 환자의 목표는 자신의 필요에 부합하는 피임 방법을 선택하는 것이다. 하지만 그녀는 언니로부터 얻은 제한된 정보만을 가지고 있으며, 자신의 요구를 표현할 기회를 갖지 못한다. 또한, **의사의 자신감 있는 권고에 이의를 제기하거나 질문하기 어려운 사회문화적 규범(sociocultural norms)**의 영향도 있을 수 있다. 그녀는 과거에 어머니와 함께 소아과 진료를 받으며, “의사의 말은 반드시 따라야 한다”는 식의 학습된 경험을 가졌을 수도 있다.
이 두 활동 체계의 상호작용에서 가장 주목할 점은, 각 활동 체계의 Object 1(초기 목표)은 유사하지만 동일하지 않다는 것이다. Engeström이 정의한 Object 2(즉, “활동 체계 내에서 집단적으로 의미가 구성된 목표”)는 이 시나리오에서는 환자와 의사 모두 초기 목표를 본질적으로 변화시키지 않았기 때문에 존재하지 않는다. 그리고 공유된 목표(Object 3) 역시 형성되지 않았다.
그림 2B에서는 Encounter 2에서의 의사와 환자의 활동 체계를 보여준다. Encounter 1과는 달리, 이번 진료에서 의사는 이미 공유 의사결정에 대한 경험이 있었고, 환자도 방문 전에 의사결정 보조 도구(decision aid)를 사용했다.
**의사의 활동 체계(왼쪽)**에서는 환자의 가치와 선호를 이끌어내는 것이 새로운 주된 목표(Object 1)이며, 환자의 주체성(agency)을 증진시키는 것이 Object 2로 추가된다. 그는 자신의 의학적 지식을 공유하고 대안들을 설명할 뿐만 아니라, 결정 보조 도구를 활용해 환자가 자신의 치료에 주체적으로 참여하도록 지원한다. 공유 의사결정에 대한 교육을 받았기 때문에, 그는 이전의 온정주의적 방식보다 **환자 중심 치료(patient-centered care)**의 원칙을 우선시한다. IUD 시술 자격이 아직 없는 그는, 목표 달성을 위해 지도전문의의 도움을 요청한다.
그림 2B의 오른쪽 환자 활동 체계에서는, 환자가 친구의 추천으로 결정 보조 도구를 사용한 후, 자신의 가치와 선호에 대해 충분히 고민한 상태로 진료에 임한다. 첫 번째 진료에서의 만족스럽지 못한 경험으로 인해, 이번에는 자신의 피임에 관한 가치와 선호를 명확히 표현하는 것이 그녀의 **주된 목표(Object 1)**가 된다.
환자가 의사의 권위에 따르는 전통적인 사회적 규범은 여전히 존재하지만, 결정 보조 도구의 존재는 “나의 가치와 선호가 중요하다”는 신호를 주기 때문에, 과거의 행동 방식과 새로운 도구 사이에 **긴장(tension)**이 발생한다. 의사가 그녀의 가치와 선호를 질문함으로써, 환자의 역할을 강화하게 되고, 이는 환자의 주체성(Object 2)을 증진시키는 결과로 이어질 수 있다. 이제 환자와 의사는 공동의 목표, 즉 공유 의사결정(Object 3)을 형성하게 된다.
공유 의사결정이 이루어지지 않은 Encounter 1과, 활동 체계 간의 풍부하고 의미 있는 상호작용이 이루어진 Encounter 2를 비교하는 것은, 연구자와 교육자에게 활동 체계 내에서 나타나는 긴장을 식별하고, 교육적 개입의 타겟을 설정하는 데 도움이 된다. CHAT의 확장적 학습(expansive learning) 개념에 따르면, 활동 체계의 참여자들이 이러한 긴장을 극복해 나가는 과정 속에서 학습이 발생하고 시간이 지나며 강화된다.
예를 들어, 의사는 처음에는 피임 방법을 빠르게 결정하는 것이 목표였지만, 활동 체계 내에서 긴장을 경험하며 환자의 가치와 선호도 고려해야 한다는 새로운 목표를 갖게 된다.
만약 의사가 이번 진료에서 공유 의사결정에 성공적으로 도달했다는 것을 되돌아보며 반성(reflection)한다면, 이는 학습이 일어난 증거이며, 다음 환자와의 만남에서도 공유 의사결정을 실천할 가능성이 더 높아질 것이다. 마찬가지로, 환자도 자신의 목소리를 낼 수 있다는 것과 자신의 가치와 선호가 중요하다는 점을 배우게 된다. 이러한 경험은 환자가 다음 진료에서 더 큰 주체성을 가지고 참여하게 만들고, 결국에는 환자 주체성과 공동 구성된 의사결정을 강조하는 문화의 형성으로 이어질 수 있다. 이는 곧 **진정한 의미의 환자 중심 치료(patient-centered care)**로 나아가는 방향이다.
논의 (Discussion)
지금까지 보여준 바와 같이, **문화역사적 활동이론(CHAT)**은 **공유 의사결정(shared decision making)**을 분석하는 데 유용한 분석 틀(framework)을 제공할 수 있다. 이 절에서는 **직무 기반 활동(work-based activities)**을 포함한 연구에 CHAT을 활용하여 교육 설계를 유도하는 방법과, 교육의 다른 복잡한 주제들에 대한 CHAT의 가능성에 대해 논의하고자 한다.
직무 기반 활동에 대한 질적 연구에서 CHAT을 분석 틀로 사용할 경우, 활동 체계 내의 긴장(tensions)을 시각화할 수 있으며, 어떤 요소들이 **성공적인 공유 의사결정과 확장적 학습(expansive learning)**에 기여하는지를 숙고해볼 수 있다.
앞서 제시한 가상의 사례 중 **Encounter 2의 상호작용 활동 체계(Figure 2B)**를 분석하면, 결정 보조 도구(decision aid), 환자의 사회적 공동체(patient’s community), 그리고 의사결정에 누가 참여하는지에 대한 규칙의 변화가 **환자의 주체성(agency)**을 증진시키는 데 도움을 준다는 점을 파악할 수 있다. 또한 의사가 적절한 질문을 던지고, 환자와 함께 결정을 공동 구성(co-construct)한 후 즉각적으로 그 결정을 지지하는 행동을 취함으로써, 환자의 주체성을 촉진하는 역할을 수행하고 있다는 것도 알 수 있다.
이제 가상의 예를 벗어나, 실제로 발표된 연구를 살펴보면, 캐나다의 장기 이식(unit) 팀워크를 관찰하고 분석하기 위해 활동이론을 사용한 연구가 있다. 이 연구에서 연구자들은 팀 간 문제 해결 과정을 분석하였고, 환자 진료 외에도 교육(training of junior physicians) 등 **여러 목표(object)**가 동시에 등장하여 경쟁할 수 있다는 사실을 관찰하였다¹².
CHAT을 활용해 직무 기반 활동을 분석한 연구 결과는, 적절한 교육 전략(instructional strategies)을 개발하는 데 지침으로 활용될 수 있다. 예를 들어, 앞서 제시한 가상의 사례를 연구자가 실제 연구 상황에서 관찰한 경우, 환자의 주체성이 공유 의사결정의 핵심 요소라는 점을 확인하고, 따라서 **의료 제공자는 단순한 의학 전문가를 넘어서, 환자의 주체성을 이끌어내는 조력자(facilitator)**로서의 역할을 수행해야 한다는 결론에 도달할 수 있다.
**공유 의사결정을 위한 교육 전략(instructional strategy)**에는 다음과 같은 방식이 포함될 수 있다:
- 의료 제공자가 환자의 가치와 선호를 이끌어내는 데 성공한 실제 사례의 영상 자료를 보여주고,
- 이어서 학생들이 해당 의사소통 기술을 역할극(role play)을 통해 직접 연습하도록 하는 활동.
공유 의사결정은 두 개인의 단순한 상호작용이 아니며, 사회적 구조 내에 존재하는 환자와 제공자 각각의 복합적인 활동 체계의 상호작용으로 이해되어야 한다. Gulbrandsen 등은 공유 의사결정의 목표를 환자의 자율성(autonomy)을 증진시키는 것이라고 설명하며, 이 과정은 **환자의 취약성(vulnerability)**과 **과학적 불확실성(scientific uncertainty)**을 다루는 전략을 포함한다고 지적하였다¹⁶.
공유 의사결정은 단순한 의사소통 기술을 넘어서는 역량을 요구하며, CHAT은 임상 상호작용의 어떤 특징을 강조해야 성공적인 교육 개입으로 이어지는지를 식별하는 데 적합한 분석 틀이 될 수 있다.
교육 주제의 복잡성에 CHAT을 적용하기
**문화역사적 활동이론(CHAT)**을 보건의료전문직 교육의 복잡한 주제들에 적용함으로써, 우리는 **학습을 촉진하는 요인(facilitators)**과 **장애 요인(barriers)**을 식별하고, 해당 임상 교육 문제의 실제 복잡성을 포괄하는 새로운 교육 접근법을 구상할 수 있다. 활동 체계 내외의 긴장을 극복하는 데 도움이 되는 촉진 요인들을 탐색함으로써, 교육자는 **이 요인들을 강화하는 새로운 교육적 개입(novel interventions)**을 개발할 수 있다.
예를 들어, **담화(discourse, 즉 언어 표현)**나 결정 보조 도구(decision aids), 기타 임상 지원 도구와 같은 **도구들(tools)**은 **확장적 학습(expansive learning)**을 촉진하는 가능성이 있는 요인이며, 필요한 교육 맥락에 맞춰 구체적으로 설계하고 활용될 수 있다. 특히, 수련생들이 환자의 주체성을 강화하는 문장을 학습하고, 환자 진료 중 결정 보조 도구를 활용하는 것을 습관화하면, 환자와 제공자의 목표(Object)가 점점 더 잘 정렬될 수 있다.
또 다른 예로, CHAT을 시뮬레이션 분석에 적용하는 경우를 들 수 있다. 예컨대 **응급 상황 훈련(mock codes)**이나 응급 제왕절개 시뮬레이션을 분석할 때, 노동 분업, 규칙, 공동체가 활동 체계 간 상호작용에 어떤 영향을 미치는지를 분석함으로써, **더 효과적인 팀 기반 치료(team-based care)**의 진화를 도울 수 있다.
이와 유사하게, 학습과 변화에 대한 장벽은 학습 환경의 역사적 맥락에 뿌리내린 규칙들일 수 있으며, 이러한 규칙은 적절한 문제 제기와 완화가 필요하다. 이는 보건의료전문직 교육에서 존재할 수 있는 수많은 촉진 요인과 장애 요인들 중 일부에 불과하다. 이러한 요인들을 체계적으로 다룬다면, 복잡한 학습 문제들을 해결하는 데 효과적인 교육 개입이 가능할 것이다.
CHAT을 유연하게 다룰 수 있게 되면, 보건의료전문직 교육 연구자들은 이 이론이 다른 복잡한 교육 영역에서도 광범위하게 적용 가능하다는 점을 인식하게 된다. 예를 들어, 시스템 기반 실무(systems-based practice) 또는 보다 넓은 범위의 **보건의료 시스템 과학(health systems science)**에 해당하는 팀 기반 진료, 질 향상 및 환자 안전, 전문직 간 교육(interprofessional education) 등의 영역에서 CHAT의 적용 가능성이 제시되고 있다.
최근의 한 CHAT 적용 사례에서, Varpio 등은 다음과 같이 언급했다:
"다양한 활동 체계가 전문직 간 소통(interprofessional communication)에 어떤 영향을 미치는지를 이해함으로써, 개인적, 전문적, 조직적, 사회적, 물리적 맥락들이 상호작용에 미치는 영향을 드러낼 수 있다."¹⁷
또 다른 연구에서는, **문제중심학습(problem-based learning)의 문화적 차이와 문화 간 적용 가능성(cross-cultural applicability)**을 더 깊이 이해하기 위해 **활동이론(activity theory)**을 조직적 원리(organizing principle)로 활용하였다¹⁸. 그리고 자폐 스펙트럼 장애 진단과 관련된 **사회적으로 복잡한 실천의 장(zone of practice)**을 연구한 또 다른 사례에서는, 두 개의 의학교육 시스템에서 **활동 체계를 지도화(mapping)**하여, 해당 아동에게 효과적이고 포괄적인 치료를 제공하는 데 장애가 되는 요인들을 식별하였다¹⁹.
물론, CHAT은 공유 의사결정 및 기타 교육 주제를 학습과 교육 관점에서 탐구하는 데 매우 유용한 분석 렌즈이지만, 잠재적 한계점도 존재한다.
첫째, CHAT은 주체(subject), 목표(object), 도구(tools), 그리고 사회문화적 영향(sociocultural influences) 사이의 상호작용을 중심으로 하는 이론이기 때문에, 보다 광범위한 청중에게 일반화하기 어려울 수 있다. 이에 대해 Frambach 등은 자신들의 연구에서 이렇게 언급하였다:
“연구된 맥락 외에는 반드시 일반화할 수 없지만, 다른 환경에 적용 가능한 구성 요소들을 식별할 수 있었다.”¹⁸
둘째, CHAT은 종종 여러 활동 체계를 동시에 다루는 데 성공적으로 사용되지만, 의사–환자 관계(dyad) 내에서 공유 의사결정의 발전을 연구할 경우, 분석 범위를 제한하는 것이 도움이 될 수 있다. 너무 많은 활동 체계가 동시에 작용하면, 긴장이 발생하는 핵심 분석 단위인 개별 활동 체계 내부에 집중하기 어렵게 만들 수 있기 때문이다.
이 글에서 설명한 의사–환자 상호작용과 그 활동 체계의 상호작용은 분석 가능한 여러 긴장 지점을 제시하며, 이는 교육적 개입으로 다뤄질 수 있는 영역들이다.
마지막으로, CHAT은 연구자와 교육자에게는 공유 의사결정의 복잡성을 분석하는 데 매우 유용할 수 있지만, 학습자에게는 일상적인 교육 활동 속에서 공유 의사결정을 숙달하기 위한 실용적 도구로 작용하기에는 다소 어려울 수 있다.
결론
이 논문에서 우리는 **문화역사적 활동이론(CHAT)**이 의학교육자들에게 공유 의사결정의 복잡성을 탐구하는 데 유용한 분석 렌즈가 될 수 있음을 설명하였다. 이 주제의 복잡성에 대한 깊은 이해는, 효과적인 교육 개입을 설계하는 데 핵심적인 요소이다.
우리는 또한, **공유 의사결정에 내재된 다양한 관점과 긴장(tensions)**을 조명하는 데 CHAT이 어떻게 활용될 수 있는지, 그리고 의학교육자들이 CHAT을 분석 도구로 활용하여 교육 전략 설계를 지원할 수 있는 방법에 대해 제안하였다.
마지막으로, 우리는 앞으로의 연구가 CHAT이 보건의료전문직 교육의 다양한 영역에서 교육 방법의 설계 및 평가에 어떻게 보다 광범위하게 적용될 수 있는지를 밝히는 데 초점을 맞추어야 한다고 제언한다.
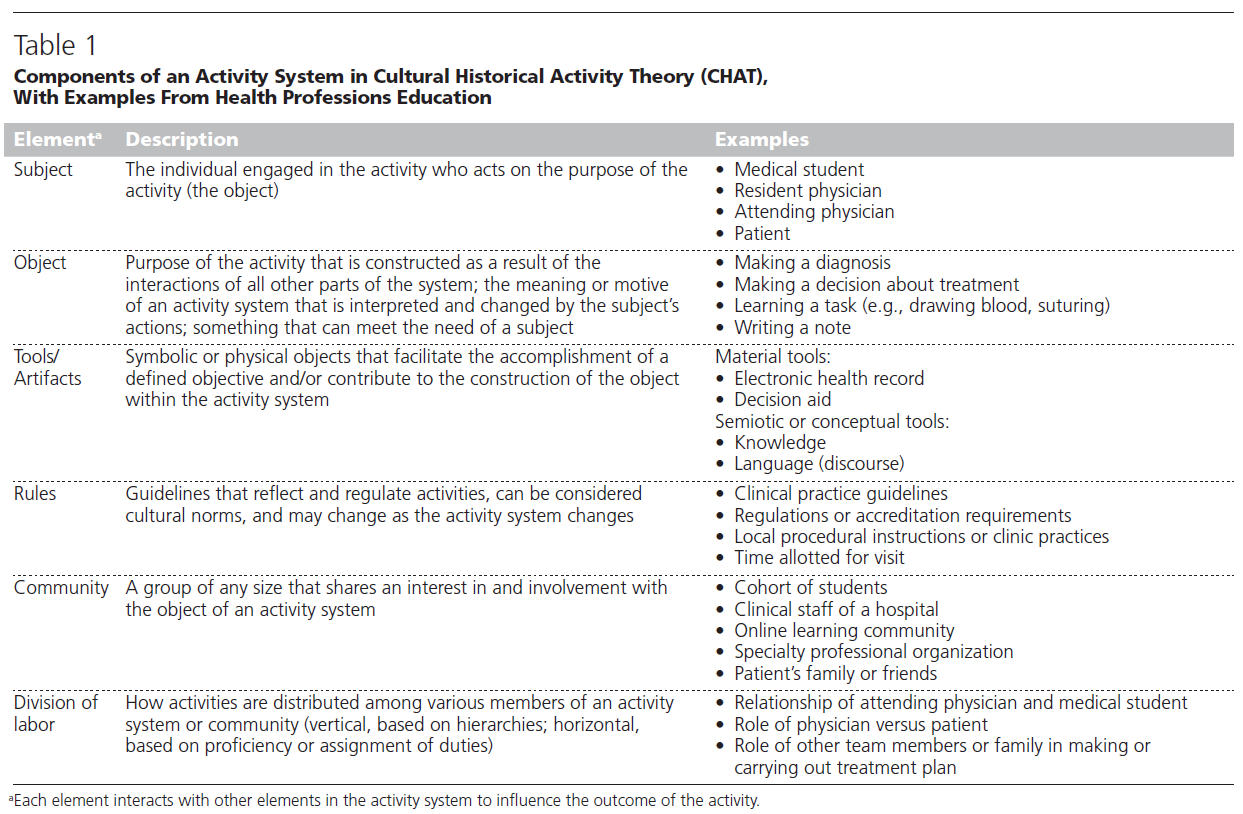
CHAT의 활동 체계 구성 요소와 보건의료전문직 교육 사례
- 주체 (Subject)
활동의 목적(Object)을 수행하는 행위 주체, 즉 활동에 참여하여 목적을 실현하려는 개인을 의미합니다.
🔹 예시: 의대생(Medical student), 전공의(Resident physician), 지도 전문의(Attending physician), 환자(Patient) - 목적 (Object)
활동 체계 내의 모든 요소들의 상호작용을 통해 구성된 활동의 목적입니다. 주체의 행동에 의해 해석되고 변화되며, 주체의 필요를 충족시킬 수 있는 무언가입니다.
🔹 예시: 진단 내리기(Making a diagnosis), 치료 결정하기(Making a decision about treatment), 기술 학습(예: 혈액 채취, 봉합 등), 진료 기록 작성(Writing a note) - 도구/산물 (Tools/Artifacts)
주어진 목적을 달성하거나 활동 체계 내에서 목적을 구성하는 데 기여하는 물리적 또는 상징적 도구입니다.
🔹 물리적 도구(Material tools): 전자 건강기록(Electronic health record), 의사결정 보조 도구(Decision aid)
🔹 기호적/개념적 도구(Semiotic or conceptual tools): 지식(Knowledge), 언어/담화(Language, discourse) - 규칙 (Rules)
활동을 반영하고 조절하는 지침으로, **문화적 규범(cultural norms)**을 포함할 수 있으며, 활동 체계의 변화에 따라 달라질 수 있습니다.
🔹 예시: 임상 진료 지침(Clinical practice guidelines), 규제 또는 인증 요건(Regulations or accreditation requirements), 지역 진료 절차 또는 진료 지침(Local procedural instructions or clinic practices), 진료 시간(Time allotted for visit) - 공동체 (Community)
활동 체계의 목적(Object)에 관심을 가지고 참여하는 어떤 규모든 가능한 집단을 의미합니다.
🔹 예시: 학생 집단(Cohort of students), 병원의 의료진(Clinical staff of a hospital), 온라인 학습 커뮤니티(Online learning community), 전문 직능 조직(Specialty professional organization), 환자의 가족 또는 친구(Patient’s family or friends) - 노동 분업 (Division of Labor)
활동 체계 또는 공동체 내에서 활동이 어떻게 분배되는지를 의미하며, 수직적(위계 기반) 또는 수평적(역할 또는 능력 기반) 분배일 수 있습니다.
🔹 예시: 지도 전문의와 의대생의 관계(Relationship of attending physician and medical student), 의사와 환자의 역할(Roles of physician vs. patient), 치료 계획 수행에 있어 팀원 또는 가족 구성원의 역할(Roles of other team members or family)
💡 각 구성 요소는 활동의 결과에 영향을 주며, 서로 상호작용합니다.
'논문 읽기 (with AI)' 카테고리의 다른 글
| 의료 전문직의 역량 프레임워크 개발을 위한 6단계 모델 (Front Med (Lausanne). 2021) (0) | 2025.04.26 |
|---|---|
| 혁신 이론, 원칙 및 실천의 확산(Health Aff (Millwood). 2018) (0) | 2025.04.16 |
| 의학교육의 질적 향상: 현황 및 향후 방향(Med Educ. 2012) (0) | 2025.04.15 |
| 노인 케어 5M 역량: 노인 간호를 위한 의대생 역량 수정을 위한 수정된 델파이 연구 (Acad Med, 2024) (0) | 2025.04.15 |
| FUTURE-AI: 의료 분야에서 신뢰할 수 있고 배포 가능한 인공 지능을 위한 국제적 합의 가이드라인 (BMJ, 2025) (0) | 2025.04.13 |